前牙复杂冠根折外科手术冠向复位治疗的早期效果
廖汶晓 马心笛 洪志薇 吴昕彧 邢云娣 刘经纬 陈蕾
1.南方医科大学口腔医院综合急诊科 广州 510220;2.苏州大学附属口腔医院牙体牙髓科 苏州 215026;3.汕头市中心医院·中山大学附属汕头医院口腔科 汕头 515031;4.南方医科大学口腔医院番禺院区牙周科 广州 511400;5.佛山市禅城区人民医院口腔医院口腔科 佛山 528000
冠根折是一种常见的牙外伤,好发于上颌前牙,其主要原因是受到正面撞击造成的牙体直接损伤[1]。国外[2]报道冠根折约占恒牙外伤的5%,国内[3]报道约为8.1%。牙折线自牙冠延伸到牙根,累及釉质、牙本质、牙骨质和牙周膜,牙折线往往纵向延伸至龈下区和牙槽嵴,破坏生物学宽度。冠根折常合并牙髓损伤称为复杂冠根折。
由于受到外力的大小和方向不同,导致折裂线数目、方向差异较大。复杂冠根折患牙需要多学科联合进行序列治疗,其预后往往多变,病情严重者甚至需要拔除[4]。在清理牙折碎片后,临床上需要根据牙折线的位置、剩余牙根长度、修复后牙体的冠根比、牙周状况,结合患者年龄、意愿和全身健康状况综合考虑后制定治疗方案。国际牙外伤协会(International Association of Dental Traumatology,IADT)推荐恒牙复杂冠根折保守治疗的3种主要方法包括:牙折片拔除(牙龈切除术或牙冠延长术)、正畸牵引法(orthodontic extrusion)、外科手术冠向复位法(surgical extrusion)[5]。上述每一种治疗方法都有优缺点。如牙折片拔除法简单、易行,却往往因生物学宽度被破坏而腭侧出现牙周袋,导致患牙唇侧移位;冠延长术会对前牙美学造成影响[6];正畸牵引法治疗时间长、费用高,且存在复发的可能性[7]。
近年来,随着牙槽外科微创技术的成熟和发展,外科手术冠向复位牙根逐渐开始应用到复杂冠根折的治疗中来。该方法又称牙槽窝内移植,主要通过外科方法将折裂线下方的牙根拔出,使龈下或骨下断面变为平龈或龈上断面,重建生物学宽度,必要时通过任意角度旋转以增加牙周膜接触面积,待牙齿在新的位置愈合后再行后期牙髓、牙周及冠部修复治疗。该方法简单易行、治疗周期短,还可直接肉眼甄别影像学不能显示的隐匿性根折及牙根纵裂,有利于后续临床修复治疗,恢复患者美观及功能。适用于折断线位于龈下较深的位置,不能用常规方法进行治疗及修复的外伤恒牙。
本文旨在观察采用外科手术冠向复位法应用于复杂冠根折的临床疗效,为临床医生提供参考。
1 材料和方法
1.1 一般资料
从2017年1月至2019年1月南方医科大学口腔医院综合急诊科就诊的牙外伤患者中选取复杂冠根折恒牙病例10例,共计10颗患牙(上颌中切牙7颗,上颌侧切牙3颗),患者年龄为22~45岁,其中,男性6例,女性4例。患牙折断线位于龈下3~6 mm,剩余牙根长度15.5~19.0 mm。除1例于外伤后2周就诊,其余9例均在外伤后3 h内就诊。患者就诊时伴或不伴不同程度面部软组织挫伤,均排除颅脑损伤等全身症状(表1)。

表1 10例复杂冠根折病例初诊时口内检查及治疗方案Tab 1 Oral examination and treatment plan of 10 cases with complicated crown-root fracture at first visit
1.2 纳入标准和排除标准
纳入标准:1)患牙符合IADT复杂冠根折的诊断标准;2)影像学检查表明患牙为牙根发育完全的成熟恒牙;3)剩余牙体组织无明显松动,无明显牙周病变;4)剩余牙根长度>15 mm或预计修复后冠根比≤1∶1的患牙;5)患者知情理解并签字同意治疗方案。
排除标准:1)术前检查发现多发冠根折或纵行根折无法保留的患牙;2)牙根未发育完全的年轻恒牙;3)影像学检查剩余牙根长度<15 mm或预计修复后冠根比>1∶1的患牙;4)前牙严重拥挤或重度唇倾,需要正畸治疗的患者;5)患者不同意外科手术冠向复位牙根,改选其他治疗方案者;6)吸烟患者;7)拔牙禁忌证的患者。
1.3 剔除标准
1)术中发现折断面存在隐匿性根折线及牙根纵裂,导致患牙无法保留;2)患者无故失访或中断后续治疗者。
1.4 治疗方法
1)术前检查:所有病例均行术前常规问诊、口外、口内和影像学检查,排除颅脑外伤等并发症。锥形束计算机断层扫描(cone beam computed tomography,CBCT)矢状位测量剩余牙根长度:从断端最低点距根尖顶点的直线距离。按上述纳入及排除标准筛选合适病例。2)外科手术冠向复位牙根法:局部麻醉下,常规消毒、铺巾,牙周局部冲洗,以减少口腔细菌污染。微创拔牙刀沿牙槽窝环形切断牙周膜,轻度扩大上段牙槽窝,待牙齿轻度松动后,牙钳将断根轻轻牵出。旋转牙根:对根折线位于唇侧龈下较深者直接冠向复位;根折线位于腭侧较深者可旋转180°,使折断面最低处(未来修复体唇侧肩台)平齐唇侧龈缘或龈下1 mm以内。这样可以尽可能减少患牙冠向脱出的距离,达到最大面积的牙周膜愈合。近远中龈乳头对位缝合,Quartz Splint高强石英固位纤维带及流动树脂弹性固定,必要时调至无咬合接触。治疗过程中尽量微创,减少牙槽嵴和牙骨质损伤,尽可能保持牙根不脱出牙槽窝,避免牙周膜细胞干燥坏死。3)患者指导:软食1周。强调良好口腔卫生的重要性。用软毛牙刷刷牙,并用质量分数为0.1%的氯己定漱口,有利于防止牙菌斑和软垢在牙面的积聚。4)牙髓处理及根管治疗:初诊时,局部麻醉后摘除患牙牙髓,根管预备,根管内封氢氧化钙药物。牙外伤后2周内是根管治疗的最佳时机。5)2~4周拆除牙周夹板。6)6~8周后复查牙周恢复情况,观察是否存在牙龈退缩或龈缘高于邻牙的情况。7)3~6个月后复查牙周和根尖周愈合的情况:观察患牙与邻牙龈缘的对称性,必要时行牙龈切除术,并视情况行暂时或永久修复。8)定期随访复查,至少1年。
1.5 疗效评估
1)临床评价内容:患者主观症状、软组织愈合情况、患牙触诊、叩诊音、叩痛、松动度和牙周探查深度。
2)X线评价内容:牙周膜愈合方式[牙周膜愈合、表面吸收愈合、炎性吸收和替代性吸收(骨粘连)]、根尖周骨密度变化、牙槽嵴顶高度/边缘牙槽骨吸收。
牙周膜愈合方式有以下几种。1)牙周膜愈合:牙周膜愈合是最理想的愈合方式。影像学检查患牙牙周膜间隙正常,无牙根吸收影像(图1A)。2)表面吸收愈合:暂时性炎症吸收,该类型吸收预后良好,无需治疗。当照射角度理想时,X线片会识别出根面有小范围局限性的吸收,吸收区牙周膜连续(图1B)。3)炎症性吸收:在影像学表现的特征是沿牙根表面的放射碗状凹坑,伴有骨质破坏影像(图1C)。4)牙根粘连(强直)和替代性吸收:影像学上观察到牙周膜间隙消失,牙骨质和牙本质均被吸收并且由骨组织所替代(图1D)[8]。
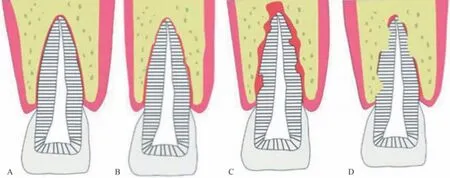
图1 牙周膜愈合方式示意图Fig 1 Schematic diagram of periodontal membrane healing
2 结果
在10颗复杂冠根折患牙中,有8颗在外科手术冠向复位牙根的同时进行了180°旋转,2颗未做任何旋转。经过随访复查,10颗复杂冠根折的患牙经外科手术冠向复位后全部存留。患者没有主诉任何疼痛、肿胀不适等临床症状,对治疗效果表示满意。临床检查未发现病例出现叩痛、牙龈异常红肿、深牙周袋及窦道,所有病例叩诊音调正常。6~8周拆除牙周夹板时,几乎所有牙齿松动度属于Ⅱ或Ⅰ度;6个月时,绝大多数患牙恢复到生理动度。仅1例患者在最后一次复诊仍出现轻度叩诊不适,松动度Ⅰ度。
影像学检查最常见的牙周愈合方式是牙周膜愈合(9例),其次是牙根表面吸收(1例),出现在外伤后的第3个月。没有患牙出现牙周膜炎症吸收或进行性替代性吸收。有2例患者分别在3个月和6个月复诊时发现牙槽嵴顶高度降低,1年后总共降低1~2 mm。这10颗患牙均未出现根尖周病变,根尖空虚的牙槽窝逐渐被骨小梁替代,根尖骨质密度在3个月复诊时出现明显增高(表2)。
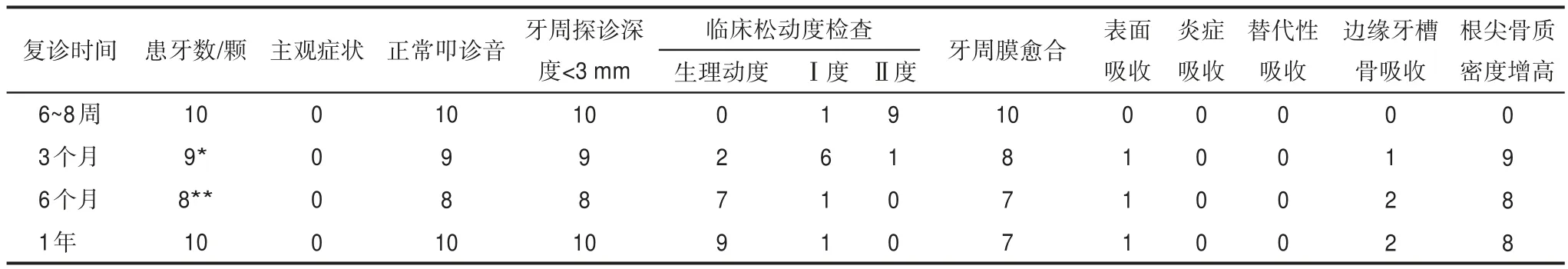
表2 复杂冠根折患牙采用外科手术冠向复位后的临床及影像学检查Tab 2 Clinical and imaging examinations after surgical extrusion
病例1:患者女性,29岁,前牙摔伤1 h后于南方医科大学口腔医院综合急诊科就诊,否认头痛、头晕及恶心呕吐等症状,否认全身系统病史,否认药物过敏史。口外检查见双侧面部基本对称,开口度、开口型正常,颞下颌关节未见异常,上唇黏膜擦伤。口内检查(图2A、B):22冠根折,腭侧断端齐龈,髓腔暴露,叩痛(+),剩余牙体组织不松动。11近中切角折断,龈沟渗血;21远中切角折断,腭侧移位,叩痛(+),松动Ⅲ度,龈沟明显活动性出血。影像学检查示:22、11根尖未见明显移位,21牙周膜间隙增宽,唇侧骨板影不连续,22腭侧缺损区隐约见线状影延伸至龈下(图2K、L)。进一步口内检查,见腭侧龈沟内一微小折裂片(图2B),拔除松动牙折片后(图2D)断面深达龈下3~4 mm(图2C)。诊断为22复杂冠根折、21冠折伴侧向脱位、11简单冠折。患者保留患牙意愿强烈并选择外科手术冠向复位法治疗22。主要治疗过程:局部麻醉下22牙分离牙龈,微创拔牙刀切断牙周膜,牙钳将剩余牙体组织旋转180°,使缺损最低处平齐唇侧牙龈(图2E)。龈乳头缝合1针。12—24牙高强石英纤维弹性固定,调整咬合,抛光(图2F)。术后2周,完成根管充填(图2M),4周后拆除牙周固定装置,8周后X线片示:22牙根尖空虚牙槽窝密度尚未恢复,牙周膜间隙稍增宽(图2N)。术后3个月,口内检查见22、21牙愈合情况良好,生理动度,未探及深牙周袋(图2G),X线片示22牙牙周膜连续,根尖骨质密度增高(图2O)。局部麻醉下行牙龈切除术(图2H)。术后6个月行21、22牙全冠牙体预备(图2I),冠修复(图2J)。1年后复诊,X线片显示21、22牙牙周膜连续,未见明显异常(图2P)。
病例2:患者,21岁女性,前牙外伤2周后于南方医科大学口腔医院综合急诊科就诊。既往史及口外检查无特殊。口内检查见11牙牙面大量软垢,切缘处见釉质少许缺损,较邻牙伸长(图3A)。腭侧中份见一斜形折裂线延伸唇侧根方,叩痛明显,折裂片松动Ⅲ度,牙龈略红肿(图3B)。影像学检查示11牙冠部见一折裂线,折裂线自舌侧冠中份斜行达唇侧颈部牙槽嵴顶处,根尖未见异常(图3J、K)。诊断:11牙复杂冠根折;患者知情并同意行外科冠向复位法保留患牙。治疗过程:局部麻醉下拔除唇侧折裂片后可见牙体折断面达龈下3~4 mm(图3C、D)。11牙行一次性根管治疗。外科手术冠向复位牙根,使唇侧缺损最低点位于龈下约1 mm(图3F),X线片示牙根冠向移位约3.5 mm(图3E、L)。牙龈对位缝合,弹性固定,调整咬合,抛光(图3F)。术后6个月行11牙牙龈切除术,修整11牙唇侧龈缘,使其与邻牙平高,X线片示11牙牙周膜完整,根尖骨质密度增高(图3G、M)。1年后龈缘保持稳定,牙龈颜色、质地正常(图3H),行全冠修复(图3I)。
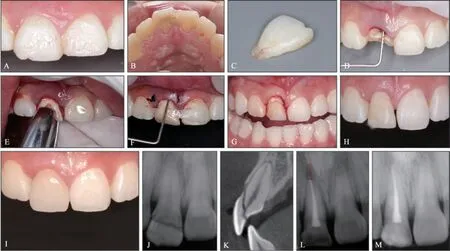
图3 病例2治疗经过Fig 3 Treatment process of case 2
3 讨论
Tegsjõ等[9]报道了外科手术冠向复位法在牙颈部冠根折中的应用,4年成功率为86%;并在过去数十年间逐渐被临床医生简化、改进及发展[10]。国内外多篇病例回顾性研究[11-12]报道:通过外科手术冠向复位法治疗复杂冠根折患牙,并随访观察6个月至10年,患牙全部保留且患者无主观症状,松动度和探诊深度均在正常范围内,X线片显示牙根周围均有功能性牙周膜间隙和硬骨板形成[13]。也有学者[14]发现:通过外科手术冠向复位后再植的患牙成功率为72%~95%。
本文部分病例在手术拔出牙根的同时对患牙进行不同角度的旋转,唇侧折断较深时直接将患牙拔出至所需位置后固定,而腭侧断面较深者旋转180°后再行固定。文献[13]中也不少报道根折线位于近远中向者,可扭转90°后再行固定。旋转的目的在于:1)解剖结构上,上颌前牙唇侧向倾斜,唇侧牙槽嵴较腭侧牙槽嵴顶往往更低;2)前牙美学修复时,通常会把肩台放到唇侧龈下1 mm处。3)把折裂面最低处旋转到唇侧龈下1 mm内,可以减少牙根冠向脱出幅度,通过最大面积的牙周膜愈合来重建生物学宽度,从而保证术后冠根比在合理的范围内[15];4)有助于稳定腭侧牙槽骨高度,降低术后患牙松动的可能。
外科手术冠向复位牙根的技术操作过程与意向性牙再植术十分相近。后者被Grossman定义为针对部分常规方法难以治愈的疑难患牙,故意将牙完整拔出,经过体外一系列诊断、检查及治疗后再将其植入原牙槽窝,以期获得保存患牙的目的[16]。与意向性再植术不同,一些学者[17-18]提出的经典的外科手术冠向复位法要求根尖在操作期间不离开牙槽窝,张黎丽等[13]的病例报告中也有病例显示外科手术过程中根尖未脱离出牙槽窝。这是因为牙根冠向复位后其预后取决于牙周组织的愈合,受到牙周膜细胞活性影响。牙周膜细胞活性不仅与拔牙的时间和机械创伤有关,也与离体时间相关。许多研究[19]报道:牙根吸收的发生率与再植牙离体持续时间存在显著的关系。牙根长时间离开牙槽窝后牙周膜细胞活性下降,由此导致的组织损伤可能引起治疗后牙根炎症性吸收或替代性吸收,因此,在治疗过程中尽量不接触牙周膜区域,最大程度保留牙周膜细胞活性[20]。本研究中,严格把握微创操作程序,即使在排除折断面是否存在额外折裂纹或隐匿性根折时,所有牙根并未离开牙槽窝,尽可能避免牙周膜区域受到污染。
再植后,再植牙与牙槽窝不完全匹配,牙根周围空虚区域由血凝块填充,3~4 d后开始形成结缔组织,第1周上皮重新附着到釉牙骨质界[21]。文献[22]报道:如果发生牙根炎症吸收,通常可以在3~4周后的X线片上观察到。规范的牙髓治疗可能有助于降低其发生率[23]。根管治疗的时机可以放在外科手术冠向复位前,也可以在手术后2周内进行。个别研究[18]报道:根管治疗放在外科手术冠向复位后远期效果可能会更好。病例2就诊时已经处于牙外伤后2周,牙髓一直暴露于充满细菌的口腔环境,临床检查发现牙髓已出现部分坏死。因此,对于这例患者,笔者采取了术前一次性根管治疗。其余9例复杂冠根折的患者都是择期(外伤后2周内)行根管治疗。患者定期随访复查,在1年的随访中未发现牙龈的异常红肿、深牙周袋及窦道。
再植后,上皮细胞附着通常在术后7~14 d完成,在第2周内2/3的牙周纤维形成,牙齿可以稳定在牙槽窝内[22]。有学者[14,24-25]认为:牙周膜纤维再附着期间适当进行持续2周的夹板固定;也有学者[12]仅用缝线固定牙根,使牙齿保持一定的生理动度,以防止牙根替代性吸收[26]。本研究进行了牙齿的弹性夹板固定,既防止牙齿松动脱落,也让固定后的患牙有足够的生理动度,以避免根部粘连或吸收[27]。2~4周后去除弹性夹板,此时,绝大多数患牙松动度属于Ⅱ或Ⅰ度,6个月后几乎所有患牙能恢复到生理动度,叩诊音正常。仅1例患者在最后一次复诊时,患牙仍出现松动度Ⅰ度,临床分析发现该例患者存在下前牙的咬合干扰。拍摄X线片随访发现:9例患者牙周膜愈合,1例出现牙根表面吸收愈合,没有发生替代性牙根吸收。
外科手术冠向复位法的常见并发症除了有牙根炎症性吸收、替代性吸收,还包括牙槽嵴顶骨吸收,又称边缘骨丢失(marginal bone loss)[28]。这可能是由于手术过程中对牙槽嵴顶软硬组织的机械性和/或生物性损伤。因此,在治疗过程中,微创、快速拔牙是成功治疗的关键因素,降低牙颈部吸收和骨粘连的可能。本病例中,有2例患者的患牙术后1年出现牙槽嵴顶骨量丧失1~2 mm,且临床发现这2例患者初诊时均伴有严重的邻牙外伤:1例邻牙为完全脱位伤,另外1例的邻牙有牙颈部根横折。笔者分析其原因可能有以下几点:1)在拔牙过程中可能造成颈部牙槽窝扩大[18];2)牙齿再植后,边缘牙槽骨会发生微小的骨改建,这是因为颈部牙槽窝的直径略大于牙根直径[10];3)外伤中连续2个牙位同时损伤时,可能伴有牙槽间隔处牙槽嵴顶轻度折断或压缩性骨折,这可能会导致边缘骨的丢失。
4 结论
外科手术冠向复位法是治疗前牙复杂性冠根折的可行方法。与其他治疗方法相比,其优点包括治疗周期短、花费低、患者的接受度相对高,并可以进一步检查额外牙折或隐匿性根折。主要并发症为牙槽嵴顶骨吸收和牙根吸收。本文病例数目较少,随访时间相对较短,尚有待进一步的随访观察研究。
利益冲突声明:作者声明本文无利益冲突。

