经口腔前庭和全乳晕入路腔镜治疗甲状腺乳头状癌的近期疗效分析
张国军, 郑海涛
甲状腺癌是一种内分泌肿瘤,发病率较高,尤以年轻女性高发,甲状腺乳头状癌(papillary thyroid cancer,PTC)是其常见亚型[1]。对于cT1N0期PTC,外科手术切除是临床首选治疗方案。随着腔镜手术的不断发展及患者对于手术美容效果的要求日益提高,加上快速康复的需求,腔镜甲状腺手术得到广泛应用。目前,全乳晕入路及经口腔前庭入路是PTC的腔镜手术的主要方式。其中,全乳晕入路腔镜术切口位于两侧乳晕,术后刀口较为隐蔽,可达到美容要求,但部分患者反映术后疼痛感较强[2-3]。经口腔前庭入路腔镜术可有效避免体表瘢痕,具有极佳的美容效果,且不会损伤口底重要结构,安全系数较高,可满足年轻女性接受治疗同时对于手术美容的需求[4]。然而对于腔镜手术入路方式及其手术彻底性及安全性仍存在一定的争议。本研究对经口腔前庭入路腔镜甲状腺手术和经全乳晕入路腔镜甲状腺手术治疗PTC的近期疗效进行了比较,现报道如下。
1 资料与方法
1.1 一般资料 选取青岛大学附属烟台毓璜顶医院甲状腺外科2018年12月至2019年12月cT1N0期PTC患者,纳入标准:①均符合cT1N0期PTC的诊断标准[5],并经病理检查证实;②均为首次确诊;③符合手术相关指征,无禁忌证;④甲状腺功能术前检查正常;⑤临床基本资料完整。排除标准:①合并甲亢、桥本甲状腺炎等其他甲状腺疾病者;②存在颈淋巴结融合转移或远处转移者;③心、肺等重要脏器功能障碍者;④合并其他部位肿瘤者。共66例入组,根据术式的不同分为经口腔前庭入路腔镜手术组(口腔组)和全乳晕入路腔镜手术组(全乳晕组),各33例。所有患者对本研究均知情同意。
1.2 方法 所有患者术前检查甲功6项、凝血功能、电子喉镜、胸部正位片、心电图等检查。进入手术室后均取仰卧位,颈部过伸,经气管插管麻醉。口腔组患者于下唇牙龈间做0.5 cm、0.5 cm及1.2 cm的三个切口,并分别穿刺5.0 mm、5.0 mm及10.0 mm置入腔镜及相关操作器械。超声刀打开颈白线,充分暴露甲状腺,切断甲状腺峡部,分离和离断甲状腺上极血管,保留甲状腺被膜,行患侧甲状腺全切除,并实施患侧中央区淋巴结清扫。充分止血后,术腔放置引流管,关闭切口。全乳晕组于右侧乳晕内侧缘做观察孔,长度约1.5 cm,于左右乳晕上缘各做切口作为操作孔,长度约0.5 cm,男性患者可适当将切口上移,游离皮瓣上直至甲状软骨上缘,两侧达到胸锁乳突肌中线,沿颈白线切开充分暴露甲状腺,甲状腺切除操作同口腔组一致。充分止血后关闭颈白线,置入引流管,关闭乳晕切口。
1.3 观察指标 ①统计两组患者的手术时间、术中出血量、中央区淋巴结清扫数、中央区淋巴结清扫时间、术后引流量、住院时间、颈部恢复活动时间等手术相关指标。②观察记录患者术前及术后2 d红细胞沉降率(ESR)、C反应蛋白(CRP)、白细胞计数(WBC)、血钙、甲状旁腺素(PTH)等生化指标。③统计患者术后1 d、2 d、7 d的视觉模拟疼痛评分(VAS)、温哥华瘢痕评定量表(VSS)评分及患者满意度评分;VAS评分总分0~10分,分数越高,疼痛越难以忍受;VSS评分0~15分,分数越高,瘢痕越重;采用自制满意度调查评分量表统计患者术后对手术效果的满意度,总分10分,分数越高,满意度越佳。④统计患者术后CO2气体栓塞、喉返神经损伤、声嘶、感染、手足麻木、呛咳并发症发生情况,计算发生率。⑤患者术后随访1年,随访形式通过门诊检查进行,登记术后接受I131治疗及局部复发情况。
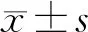
2 结果
2.1 两组患者临床一般资料比较 口腔组与全乳晕组性别、年龄、病程、肿瘤位置、肿瘤直径比较,差异无统计学意义(P>0.05)。见表1。
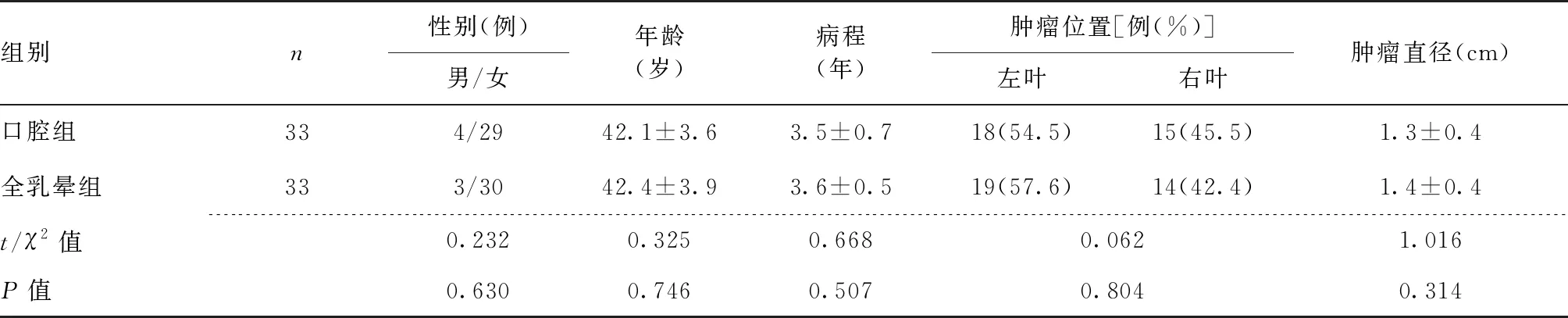
表1 两组患者临床一般资料比较
2.2 两组患者手术情况比较 口腔组与全乳晕组手术时间、术中出血量、中央区淋巴结清扫数、术后引流量、颈部恢复活动时间、住院时间比较,差异均无统计学意义(均P>0.05),口腔组中央区淋巴结清扫时间短于全乳晕组,差异具有统计学意义(P<0.05)。见表2。

表2 两组患者手术情况比较
2.3 两组患者手术前后血清指标比较 两组患者术前及术后2 d的ESR、CRP、WBC、血钙、PTH水平比较,差异均无统计学意义(均P>0.05)。见表3。
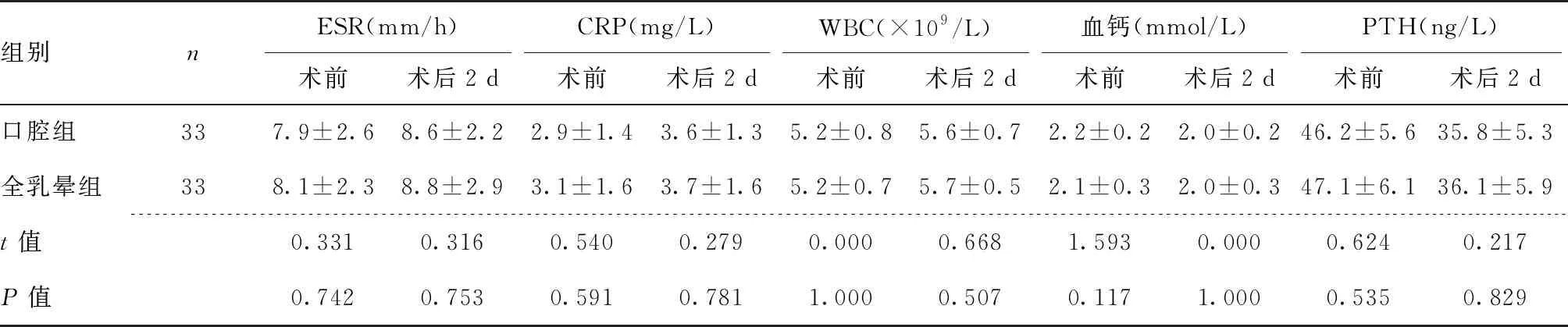
表3 两组患者手术前后血清指标比较
2.4 两组患者术后VAS、VSS评分及患者满意度比较 两组患者术后1 d、7d的VAS比较差异均无统计学意义(均P>0.05),术后2 d的VAS评分及VSS评分、满意度评分比较,差异均有统计学意义(均P<0.05)。见表4。

表4 两组术后VAS、VSS评分及患者满意度评分比较(分)
2.5 两组患者术后并发症发生情况比较 两组患者术后CO2气体栓塞、喉返神经损伤、声嘶、感染、手足麻木、呛咳等并发症的发生率比较,差异均无统计学意义(均P>0.05)。见表5。
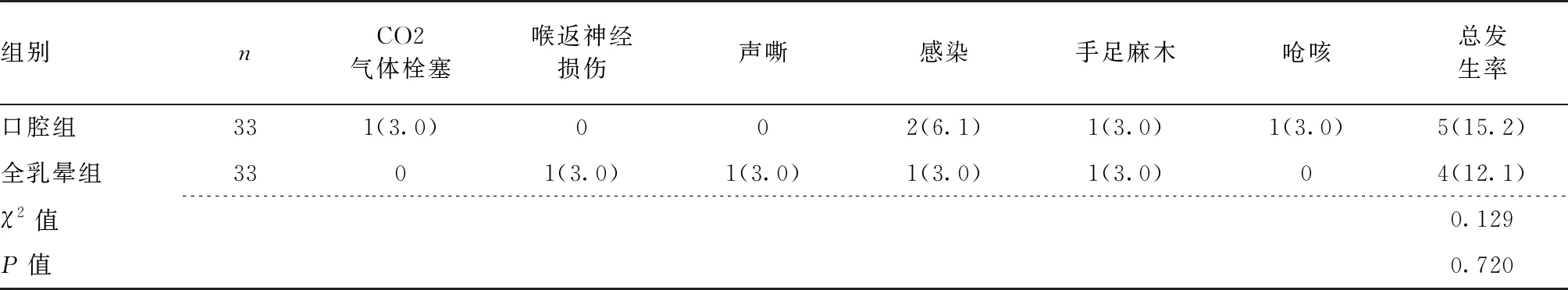
表5 两组患者术后并发症发生情况比较[例(%)]
2.6 两组患者术后1年随访情况比较 术后1年随访,口腔组术后接受I131治疗及局部复发例数分别为5例(15.2%)和1例(3.0%),全乳晕组术后接受I131治疗及局部复发例数分别为6例(18.2%)和1例(3.0%),两组是否接受I131治疗及局部复发率比较,差异无统计学意义(P>0.05)。
3 讨论
传统的开放性甲状腺手术不仅伤害大,术后恢复时间较长,且容易留下明显瘢痕,而甲状腺乳头状癌患者以女性为主,尤其对瘢痕体质的患者,容易造成较大的心理负担。腔镜手术创伤小、安全可靠、瘢痕小,腋窝入路、口底入路、胸乳入路、全乳晕入路、口腔前庭入路、耳后发际入路等瘢痕较为隐蔽[6]。全乳晕入路在胸部乳晕区留下极小切口,易被衣物遮掩,且术中视野清晰,可同时处理双侧甲状腺病灶,患者对于手术的美容效果较为满意[7]。经口腔前庭入路腔镜手术可实现体表完全无瘢痕,通过口腔前庭入路实施更为简单,且亚洲人一般下颌骨较短,该入路手术不会损伤口腔底部的唾液腺,受到更多年轻患者的青睐[8]。然而,腔镜手术对于手术医师的操作技能及医护之间的默契度要求更严格,对于腔镜手术方式的选择及效果仍存在一定的争议,因此,本研究对经口腔前庭入路腔镜甲状腺手术和经全乳晕入路腔镜甲状腺手术治疗cT1N0期甲状腺乳头状癌的近期疗效进行了对比。
本研究中,口腔组与全乳晕组患者手术时间、术中出血量、中央区淋巴结清扫数、术后引流量、住院时间、颈部恢复活动时间均无统计学差异,口腔组中央区淋巴结清扫时间显著短于全乳晕组。同时,术前及术后2 d的 ESR、CRP、WBC、血钙、PTH水平比较均无显著差异。提示,两种不同入路手术方式腔镜手术治疗cT1N0期甲状腺乳头状癌均安全性较高。腔镜手术的切口较为隐匿,通过腔镜可扩大手术视野,更加清楚地显示组织结构,操作较为方便,有利于精确地进行手术分离和切割,使手术得到安全保障。但全乳晕入路腔镜手术视野自下而上,清扫中央淋巴结时容易因胸骨柄及锁骨的遮挡,存在一定的视角盲区,而经口腔前庭入路操作视角自上而下,术野暴露更充分,故可减少中央区淋巴结清扫时间。
本研究结果显示,口腔组相比于全乳晕组术后2 d的VAS评分及VSS评分、患者满意度评分均更优,提示,经口腔前庭入路相比于全乳晕入路腔镜手术患者术后短期疼痛更轻,患者对于手术美容效果的满意度更高。全乳晕入路需要两个手术操作空间,即胸前区和颈前区,分离面积较大,患者疼痛也相应有所增加,而经口腔前庭入路仅需分离颈前区操作空间,术后患者体表无瘢痕,且不影响口腔功能,因而更能得到患者的认可[9-10]。本研究中,对于患者术后CO2气体栓塞、喉返神经损伤、声嘶、感染、手足麻木、呛咳并发症发生情况及术后接受I131治疗及局部复发率比较,两组无明显差异。CO2气体栓塞主要与术中静脉损伤或CO2气压过大有关,可通过维持O2供应并行支持治疗,并持续评估患者生命体征[11]。喉返神经损伤、声嘶等并发症原因可能是病灶与喉返神经粘连较为严重有关[12-13]。总体来说,两种腔镜术式治疗cT1N0期甲状腺乳头状癌是安全可行的。但无论是经口腔前庭或全乳晕入路腔镜术式都要严格遵循手术相关适应证,对于术前检查提示中央组淋巴结肿大异常者或出现融合者建议采用开放手术。口腔前庭入路上极暴露需要离断部分带状肌,对于肿瘤位于上极的患者增加了上极暴露难度,术后也容易导致病灶组织残留,因此上极甲状腺乳头状癌患者建议采用全乳晕入路术或开放手术[14-15]。手术操作应遵循先根治、再保护、最后美容的原则,在保证良好手术效果的同时满足甲状腺乳头状癌患者的美容需求。
综上所述,经口腔前庭和全乳晕入路腔镜手术治疗cT1N0期甲状腺乳头状癌均安全有效,但前者术式清扫淋巴结数目用时更短,患者术后疼痛轻,美容效果更好,尤其对于有美容需求的患者可作为优先选择手术方式。

