盆腔子宫内膜异位症合并不孕患者阴道菌群异常的影响因素分析
赵玲玲,康伟华
(巩义市人民医院 妇科,河南 郑州 450000)
盆腔子宫内膜异位症(endometriosis,EMs)常见于育龄女性,是指具有活性的内膜细胞种植在子宫内膜以外的位置,临床表现为不孕、盆腔疼痛和粘连持续性加重,其发病率为10%~15%,EMs呈现逐年增长和年轻化趋势[1]。不孕症患者EMs的发病率为50%[2]。不孕症是社会和家庭共同关注的问题,是多种妇科疾病共同作用的结果。生殖道感染是女性不孕的重要原因之一,而生殖道感染与女性阴道微生态有关[3]。基于此,本研究选取105例盆腔EMs合并不孕患者作为研究对象,以期为临床预防治疗EMs合并不孕患者提供可靠依据。
1 资料与方法
1.1 一般资料选取2016年1月至2020年12月巩义市人民医院收治的105例盆腔EMs合并不孕患者作为研究对象。根据Nugent评分将患者分为菌群正常组(n=38)和菌群异常组(n=67)。菌群异常组年龄23~45岁,平均(33.99±4.04)岁;不孕时间1~18 a,平均(8.63±5.87)a;按照子宫内膜异位症美国生育协会修正分期[4](revised American Fertility Association staging,r-AFS)标准,Ⅰ期19例,Ⅱ期32例,Ⅲ期13例,Ⅳ期3例;乳杆菌减少41例,革兰阳性小杆菌21例,细菌性阴道病3例,菌群抑制1例和外阴阴道假丝酵母菌病1例。菌群正常组年龄23~44岁,平均(32.10±4.14)岁;不孕时间1~19 a,平均(8.89±5.75)a;按照r-AFS分期,Ⅰ期11例,Ⅱ期17例,Ⅲ期8例,Ⅳ期2例。两组年龄、不孕时间、r-AFS分期比较,差异无统计学意义(P>0.05),具有可比性。本研究经巩义市人民医院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①临床诊断为盆腔EMs合并不孕;②r-AFS分期为Ⅰ~Ⅳ期;③年龄>20岁;④接受宫腹腔镜联合手术。(2)排除标准:①合并甲状腺疾病及多囊卵巢综合征等内分泌系统疾病;②先天性生殖器官发育畸形;③严重心、脑疾病;④近期接受促排卵或激素药物治疗。
1.3 治疗方法
1.3.1阴道微生态 在患者阴道侧壁上1/3处用长棉签采集阴道分泌物,用光镜检查清洁度及有无真菌菌丝、滴虫。涂片后进行革兰染色,镜下检测并观察阴道微生态菌群,采用Nugent标准,细菌性阴道病为积分≥7。采用pH精密试纸测定阴道pH值,pH值≤4.5为菌群正常,pH值>4.5为菌群异常。
1.3.2手术方法 所有患者均接受宫腹腔镜联合手术,先采用腹腔镜探查子宫表面、卵巢、输卵管、宫骶韧带、盆腹腔等EMs异位灶可能分布的区域,并对盆腔粘连情况进行检查。再采用宫腔镜检查宫底、宫腔前后壁及侧壁、宫颈、双侧输卵管开口,然后留置输卵管通液管于宫腔内。再在腹腔镜下进行盆腔粘连松解术、异位病灶切除及烧灼术、EMs囊肿剥除术、EMs囊壁烧灼电凝术等,术中保护卵巢组织。最后进行诊断性刮宫,采用宫腔镜下电切术切除息肉。
1.4 观察指标(1)患者既往疾病史(痛经史、盆腔炎史、盆腹腔手术史、阑尾炎史)与阴道菌群异常的关系;(2)患者盆腔EMs病灶、输卵管积水、盆腔粘连、输卵管不通、输卵管扭曲与阴道菌群异常的关系;(3)患者阴道菌群异常的影响因素,将年龄设为20~25岁、26~30岁、31~35岁、35~40,性生活频率设为1~2次·周-1、3~4次·周-1、>4次·周-1,不孕时间设为≤5 a、>5 a。
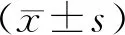
2 结果
2.1 阴道菌群异常相关因素分析经单因素分析,两组患者年龄、性生活频率、不孕类型、人工流产史、输卵管妊娠史、宫腔操作史、宫内节育器史比较,差异无统计学意义(P>0.05)。不孕时间、流产后并发症、药物流产史为阴道菌群异常的影响因素(P<0.05)。见表1。以单因素分析中P<0.05的因素作为自变量,多因素logistic分析结果显示,有流产后并发症、有药物流产史为阴道菌群异常的独立危险因素(P<0.05)。见表2。

表1 阴道菌群异常的单因素分析[n(%)]

表2 阴道菌群异常的多因素logistic回归分析
3 讨论
阴道微生态由机体的内分泌调节功能、解剖结构以及微生态菌群组成,因而雌激素水平、阴道pH值和乳酸杆菌在维持阴道平衡中起着重要作用[5]。本研究结果显示,盆腔EMs合并不孕患者菌群异常者多于菌群正常者,可能在于患者存在潜在的生殖道感染。生殖道感染会造成阴道炎症,阻碍精子的前向运动,甚至杀死精子,造成不孕。同时,炎症可能破坏输卵管黏膜,或引发盆腔粘连,影响输卵管的拾卵功能[6]。子宫内膜异位症患者痛经的发生率可达50%~91%,而有研究表明,阴道菌群异常与EMs的发生发展及是否合并不孕均有关[7]。本研究经病原菌分析发现乳杆菌减少41例,革兰阳性小杆菌21例,细菌性阴道病3例,菌群抑制1例和外阴阴道假丝酵母菌病1例。乳酸杆菌是女性常见的阴道菌群,主要是因为乳酸杆菌可以将糖原转化为乳酸,使阴道pH值维持在3.8~4.2,在这种酸性环境中致病菌微生物的繁殖被抑制[8]。同时乳酸杆菌具有极强的黏附作用,可以防止致病菌从阴道壁黏膜侵入,减少阴道炎的发生,且乳酸杆菌产生的抑制物可杀伤细菌[9]。细菌性阴道病是阴道菌群失调产生的一种混合感染,主要是因为致病菌的繁殖增加了有机酸和代谢产物酶,从而破坏机体的防御系统,使致病菌进入上生殖道,引发输卵管炎症、相互粘连,最终造成输卵管扭曲[10]。
影响女性阴道菌群异常的因素包括药物、性生活、性激素、阴道pH值、妊娠与否、环境等因素,本文以105例盆腔EMs合并不孕患者为研究对象,分析年龄、性生活频率、不孕时间、不孕类型、流产后并发症、药物流产史、人工流产史、输卵管妊娠史、宫腔操作史、宫内节育器史对阴道菌群异常的影响,发现年龄、性生活频率、不孕类型、人工流产史、输卵管妊娠史、宫腔操作史、宫内节育器史与阴道菌群异常无相关性,不孕时间、流产后并发症、药物流产史为阴道菌群异常的影响因素。对于不孕时间超过5 a的患者,要进行预防性治疗,减少阴道菌群异常的发生,从而维持阴道微生态平衡。进一步logistic回归分析显示,有流产后并发症、有药物流产史为阴道菌群异常的危险因素。研究结果表明,药物流产是引起阴道炎症的主要影响因素,可能是因为药物流产后患者阴道出血时间长,再加之药物因素,对阴道内分泌产生影响,因而对有流产需求的妊娠期妇女,尽量避免使用药物流产。流产后并发症的产生可能是因为阴道乳酸杆菌减少所致,因而在患者流产后应注重护理,关注有无乳酸杆菌减少问题,并进行及时治疗。
综上所述,盆腔EMs合并不孕患者阴道菌群异常占比较高,对合并流产后并发症、合并药物流产史的患者进行预防性治疗,有助于改善患者阴道菌群异常。

