吲哚菁绿荧光胆道造影在腹腔镜胆囊切除术中的应用
王潇宁,吴硕东,邓天麟,吕 超,汪 聪,邱 锐
(中国医科大学附属盛京医院第二普通外科,辽宁 沈阳,110004)
腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)由Mühe于1985年首次提出[1],因具有减少术后疼痛、缩短手术与住院时间、切口小且康复快等令人满意的效果,目前已成为临床施行胆囊切除术的标准术式,并成为世界上最普遍的择期手术之一[2-4]。尽管此术式已发展了近40年,医源性胆道损伤仍是LC常见且极为严重的并发症,且一直是引起医患纠纷与医疗事故诉讼的主要原因之一[5]。事实上,一旦发生严重胆道损伤,对患者的生活质量会造成巨大影响,给患者身心与经济带来很大负担[6]。研究表明,严重的胆囊炎、巨大的嵌顿结石及异常的解剖结构是造成胆道损伤的主要原因[7-9],其中炎症所致胆囊三角区充血、水肿、致密粘连等是LC术中发生胆道损伤的高危因素与直接原因[10-11]。因此明确胆道解剖及胆管与邻近组织的关系,最大限度避免胆道损伤的发生,一直是肝胆外科医生致力研究的课题之一。吲哚菁绿(indocyanine green,ICG)荧光胆道造影是便于术中实时识别胆道解剖的新方法,可无创地显示肝外胆道并能提示胆漏,2009年ICG荧光成像被首次应用于LC术中[12],近年已广泛应用于多个医学领域[13]。
1 ICG荧光胆道造影的优势与局限性
20世纪70年代,人们发现ICG与蛋白质结合可经近红外光照射后发出荧光,且荧光可通过5~10 mm的结缔组织[14-15]。利用给药后ICG能与血浆蛋白及白蛋白、脂蛋白等迅速而完全地结合,且只经胆汁排泄的代谢特性,以及近红外光能激发与蛋白结合的ICG使其发出荧光的特性,LC术中ICG荧光胆道造影技术的应用迅速开展[16-18]。
ICG荧光胆道造影是术中导航的一种方式,为外科医生实时提供胆道解剖,从而避免胆道损伤。通过术中或术前向目标注入荧光染料,利用近红外光源照射术野,便可获得荧光信号,并显示在屏幕上供术者参考。此过程操作简单,无需大型设备,并且不干扰外科手术[19]。ICG荧光导航对医师具有重要的指导意义与参考价值,为胆道外科手术的顺利进行提供安全保障,显著改善了LC术后患者的预后情况,减少了术后并发症[20]。此外,此技术不良反应发生率非常低,已有多篇临床报道证实其临床应用的可行性及安全性[18,21-22]。迄今为止,基于ICG的荧光成像使胆道解剖可视化是此技术在腹部外科中最成熟的应用之一,尤其困难胆囊切除术中肝外胆道解剖的识别[23]。
但同时,此技术也存在局限性。根据Daskalaki等的说法,此技术具有检测胆道异常与胆漏的能力,可帮助提示胆总管扩张或胆总管结石[16-18],但此方法并不能除外胆总管结石,Ishizawa亦曾报道过这一点[24]。对此可采用其他检查弥补:即针对临床怀疑存在胆总管结石的患者,术前可采用超声、CT、MRI、超声内镜、十二指肠镜及内镜逆行胰胆管造影等进行诊断[25]。另一个缺点是ICG荧光造影需要的近红外光穿透人体组织的能力很有限,>10 mm 的组织结构无法清楚地识别,只适于浅表位置的结构显影,对于肝门部脂肪较厚或肝十二指肠韧带炎症水肿严重的情况,胆道的荧光成像效果受到显著影响[16-18]。
2 ICG不同给药途径
ICG荧光胆道造影给药方式包括经外周静脉注射与经胆道直接注射两种。
2.1 经外周静脉注射 经外周静脉注射可分为术前与术中注射两种。ICG经肘静脉注射后,与血浆蛋白结合后由肝脏摄取,由肝实质细胞代谢并分泌至胆汁中,受近红外光刺激时,可提供血管、胆管结构的荧光可视化。ICG经外周静脉注入人体,几分钟内即有含ICG与胆汁的混合物开始排泄,并持续至注射后6 h[26]。研究证实,胆汁中的峰值浓度发生在注射后0.5~2 h[27]。
术前经静脉注射目前普遍应用的注射剂量为2.5 mg(1 mL 2.5 mg/mL)或0.05 mg/kg。使用2.5 mg时,胆囊管显影率为94%;使用0.05 mg/kg时,胆囊管的显影率为98%[28]。术前经静脉注射争论的主要焦点是理想的注射时间。为实现最佳的显影效果,目前最常见的注射时机是术前30 min,但产生的过高的肝脏荧光强度会干扰术者对胆道结构的判断,导致术者难以通过荧光图像辨别胆道结构[29]。Verbeek等提出术前24 h注射仍具有良好的信噪比[30]。另有研究提出,术前3 h经静脉注射2.5 mg的ICG溶液,术中胆管显影最佳[31]。此前我们进行的研究初步提示,ICG给药与术中荧光胆道造影术之间的最佳时间间隔为7 h[29]。
值得注意的是,部分患者术中偶然发现的胆道结构变异或胆囊三角粘连严重,已错过了术前最佳注射时机。此时与经胆囊直接注射相比,术中经静脉注射是更简便、易行的方式。术中经静脉注射争论的焦点主要是理想的注射剂量。如果经静脉注射过高剂量的荧光染料,可能造成肝门区组织广泛的荧光浸染及过高的肝脏荧光强度,如经静脉注射较低剂量的荧光染料,可能造成胆道荧光强度过低而不能显影或需较长时间显影,从而导致荧光导航失败。李晓勉等的研究认为,对于绝大多数患者而言,1 mg的静脉使用剂量应是合理的,既能实现满意的目标管道显影,又可避免肝门区浸染、等待时间延长[32]。虽然静脉注射后含ICG的胆汁会快速排泄,但肝实质的高荧光信号使胆道显影在对比中变得不明显,因此,我们亟须找出既能保证肝外胆管可视性又能降低肝脏荧光信号干扰的合适的术中注射剂量。笔者参与完成经外周静脉注射ICG荧光导航下行LC,术中肝外胆道显影满意,有效避免了胆道损伤及胆漏的发生(图1)。
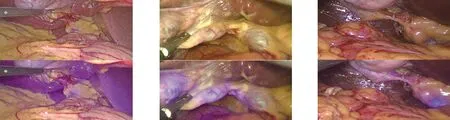
图1 经外周静脉注射途径白光及近红外光模式术中显影对比 图2 经胆囊直接注射途径白光及近红外光模式术中显影对比 图3 经胆道引流管注射途径白光及近红外光模式术中显影对比
2.2 经胆道直接注射 人的胆汁中含可与ICG结合的白蛋白与脂蛋白,可将ICG直接经胆道内注射进行荧光造影。经胆道直接注射ICG,有经肝内、外胆管、胆囊及胆囊颈管等多种途径供术者选择。Ishizawa等在开腹肝切除术及胆囊切除术中经胆囊管注射1 mL 2.5 mg/mL ICG溶液后得到了较为稳定的肝外胆管显影,证实了经胆道注射的可行性,然而经胆囊管注射这一操作本身即存在导致胆道损伤的风险[33]。近年一系列研究多以术中经胆囊直接注射与术中经胆道引流管注射两种方式为主,Liu等研究过此技术在猪身上应用的可行性[34]。随后,此研究组又将其应用至临床46例患者中[35]。他们得出结论,通过胆囊腔内直接注射ICG可迅速使胆囊颈、胆囊管充分可视化,直接注射可提供非常明亮的胆道荧光信号,具有很高的信噪比。通过这种给药途径,解决了来自肝脏的背景荧光污染及ICG从静脉注射到分泌至胆道系统耗时较多的问题。Graves等的研究表明,没有来自肝脏的背景荧光,这有助于区分胆囊与胆囊床间的界限[36]。一项西班牙的研究提出,直接将ICG注入胆囊是可行且不耗时的方法[37]。近期日本的一项病例报告亦证实其简单、有效[38]。王自强等的研究表明,经胆道引流管注射ICG荧光导航技术在困难LC中具有较好的临床应用,可有效避免医源性胆道损伤[39]。倪忠鹏等国内外研究人员针对经皮经肝胆囊穿刺引流术与经内镜鼻胆管引流术择期联合普通LC及荧光导航LC进行了对比研究[36],他们总结得出,与常规LC相比,在普通类型的胆囊手术中,ICG荧光导航LC并无显著优势,但在困难类型的胆囊手术中,荧光导航可辅助术者判断胆道结构,在减少术中损伤、缩短手术时间、控制术中出血量等方面具有显著优势,在年资较低的医生中上述优势体现得更加明显。笔者分别通过术中经胆囊直接注射与术中经胆道引流管注射两种方式实现LC实时荧光导航,两种给药途径均能达到肝外胆道即刻显影,利于手术安全、顺利进行(图2、图3)。
直接注射亦存在失败的可能,主要原因为术中注射口胆漏[37]。现有避免胆漏的措施主要有三种:(1)于胆囊底进行荷包缝合并将缝线两端取出体外进行牵拉,穿刺针插入荷包缝线内并向胆囊腔内注射ICG溶液,最后收紧荷包防止胆汁外溢[35]。(2)用夹子夹住穿刺点或用缝线缝合穿刺点[37]。(3)用8Fr猪尾导管经皮穿刺胆囊,并通过导管将稀释的ICG-胆汁溶液注射至胆囊底,在胆囊切除术期间可将猪尾导管留在适当位置,以防止胆漏[36]。
2.3 ICG不同给药途径的优势与局限性 术前经静脉注射适于绝大多数符合纳入标准的患者,但为获得理想的高信噪比荧光图像,术前经静脉注射需估算荧光峰值时间提前给药,由于手术开始时间不可控,此方式具有术前给药时长不固定的缺点,且多需夜间给药,无疑增加了医护工作人员的劳动量,而且给药时间过长不适于日间手术。但不可否认其在不影响手术效率的情况下优化可视化,减少了术中胆漏的风险。
而未行术前经静脉注射ICG的患者,术中发现胆道结构变异或胆囊三角粘连严重时,此时术中静脉注射或术中经胆道直接注射不失为更合适的选择。术中经静脉注射在胆囊坏疽、胆囊管结石或胆囊颈部结石嵌顿时更能发挥优势,但其最适注射浓度依然有待研究;其余情况则可采用术中胆道直接注射。患者术前存在额外治疗操作如经皮经肝胆囊穿刺引流术或经内镜鼻胆管引流术,经胆道引流管注射ICG识别肝外胆道则是更优的选择。
直接胆道ICG注射是改良的荧光胆道造影术,与经静脉注射相比,直接胆道内注射有三个重要的优点:(1)术中直接经胆道注射因直接注射到胆囊或肝外胆管系统,消除了与静脉注射相关的延迟,允许肝外胆道结构的立即荧光。(2)肝脏与血管被排除在外,只突出肝外胆管系统,实现了零肝脏背景荧光信号,能清楚地显示胆囊与肝床之间的解剖平面,快速识别由胆囊窝发出的任何迷走胆管。(3)且只需提前准备好所需的注射用ICG溶液,无需提前给药,减少了人力消耗。但术中经胆道直接注射较经静脉注射操作难度大,对术者的腹腔镜操作技术、手术团队的配合程度均具有较高要求。因胆囊质软且游离,容积较大,此方法存在胆汁由注射口溢出污染术区的风险,一旦出现渗漏无法通过抽吸或纱布擦拭使其立即清除。拔除穿刺针或引流管时对穿刺点应及时电灼,防止渗漏污染手术视野,该操作对术者具有一定的技术要求,且术者为避免胆漏所做的额外操作无疑延长了手术时间[32]。
同时,以上任一种给药方式显影情况欠佳且胆道解剖显露不明确时,则可联用其他给药方式;而在施行LC外的其他胆道手术时,也可在术中经静脉注射ICG,识别胆道解剖,防止胆道损伤及术后胆漏。ICG给药方式均简单、快速,均可显示胆囊动脉,并有提示术中胆道损伤、胆道梗阻及胆漏的作用。
3 ICG荧光胆道造影对比传统的放射学术中胆道造影(intraoperative cholangiography,IOC)
IOC是一种辅助外科医生在LC术中识别胆道解剖与解剖变异从而避免胆道损伤的技术[40-42]。传统放射学IOC的使用存在较多争议,因其操作繁琐,延长手术时间,且术中需放射科技术员配合完成并配置C臂X光机。此外,IOC还为患者带来额外的辐射[43-45]。另一缺点是,使用IOC前必须进行Calot三角的部分解剖。因此,胆管损伤可能在使用IOC之前发生,与IOC相比,ICG在解剖前已提供了胆管可视化。同时IOC需要术中切开胆囊管,这一操作本身就可能导致胆管损伤。且最近的研究表明,LC术中行IOC并不能降低胆道损伤的发生[39]。从技术的复杂性来看,ICG荧光胆道造影学习曲线短,而IOC需要专业的技术人员才能进行。ICG的近红外成像与IOC相比,具有不可忽视的优势:IOC存在高成本、辐射暴露及胆囊管插管导致胆管损伤的风险,ICG被认为是更好的胆道可视化选择[46-47]。考虑到以上种种因素,在未来相信基于ICG的胆道解剖可视化会取代IOC应用于肝外胆道成像。
4 总结与展望
ICG荧光胆道造影是简单、快速、无副作用的术中胆道显影手段,避免了传统成像的缺点,大大降低了手术难度、LC术后并发症发生率。目前此技术在外科手术应用较多,虽然此技术在肝胆外科领域尚处于起步阶段,ICG荧光导航技术的优化与标准化仍需进一步的研究,但这一领域的技术发展速度很快,随着设备的不断更新、研究的不断深入,相信此技术会在胆道外科凸显更重要的临床价值。

