幕上原发性颅脑肿瘤术中严重脑膨出5例分析*
江竟成, 易勇 ,屈小琴, 向玉
644000四川 宜宾,宜宾市第二人民医院·四川大学华西医院宜宾医院 神经外科(江竟成、易勇),CT/MR科(屈小琴),麻醉科(向玉)
颅脑肿瘤为神经外科常见疾病,其中胶质瘤约占颅内肿瘤的42%~50%,年发病率约为5/10万;脑膜瘤发病率占颅内肿瘤的19.2%,居颅脑肿瘤发病率第2位;垂体瘤发病率占颅内肿瘤的8.2%~14.7%,居第3位。开颅手术切除肿瘤是治疗多数颅脑肿瘤的有效方法[1-2]。但是部分患者在就诊时由于肿瘤体积大,或者脑水肿严重,导致严重的颅内高压,在行肿瘤切除术中发生急性脑膨出。这对于开颅手术而言是灾难性的,严重影响手术效果和患者的预后。有研究显示颅脑肿瘤术中严重脑膨出最常见的原因是颅内出血,尤其是术区远隔部位出血,虽然其发生率较低,但可导致患者严重的病残和高病死率[3-5]。本研究回顾性分析宜宾市第二人民医院2016年5月至2020年5月收治的5例原发性幕上颅脑肿瘤接受手术治疗,术中发生严重脑膨出的病例临床资料,以探讨发生术中严重脑膨出的临床表现、诊断、治疗及发生机制,现报道如下。
1 临床资料
1.1 一般资料
回顾宜宾市第二人民医院 2016年5月至2020年5月神经外科收治的387例接受开颅肿瘤切除手术的幕上原发性颅脑肿瘤患者资料,术中发生严重脑膨出5例,均为女性,年龄范围22至30岁。术前KPS评分3例80分、1例70分、1例40分。5例患者均无颅脑手术史,术前检查排除凝血功能障碍。肿瘤全部位于幕上,右侧3例、左侧1例、鞍区1例,瘤平均体积(66.2±36.3)mL,手术体位均为平卧位,采用硅胶头圈固定头部,未使用头架钉固定。术后病检脑膜瘤2例,胶质瘤3例(表1)。
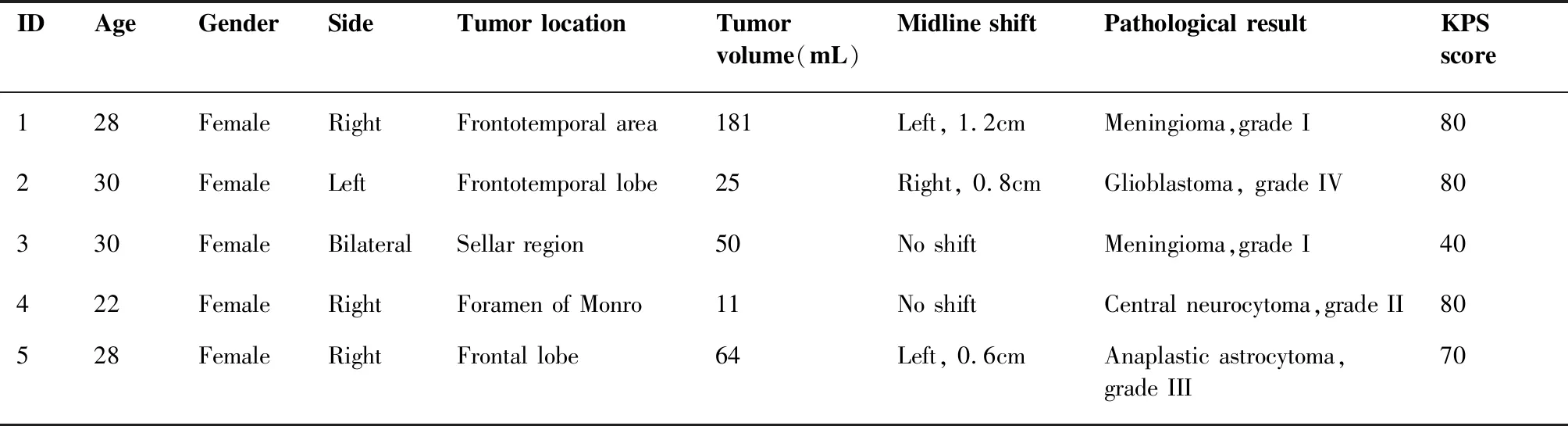
表1 5例患者一般资料
1.2 病例资料
病例1,主诉“反复头痛1年,加重伴视力下降6月”。头颅MRI见肿瘤巨大,位于右侧额颞区,占位效应明显(图1)。经右侧额颞部反问号瓣入路切除肿瘤,术中打开颅骨,见硬脑膜张力高,经静脉快速输入20%甘露醇注射液250 mL后切开硬膜,见肿瘤呈实性、质韧、血供丰富,在切除肿瘤过程中出血较多,肿瘤尚未切除完毕见术野逐渐消失,并见持续脑膨出。经加深麻醉、过度通气无效,尝试穿刺侧脑室失败,拟关颅行头颅CT检查,在准备途中出现血压下降,心率减慢,遂终止手术将患者转入重症病房,患者于术后第7天死亡,未行尸体解剖,术后病检:脑膜瘤。
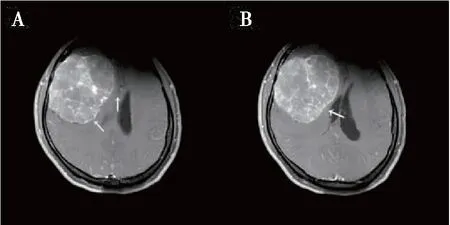
图1 病例1患者术前头颅MRI
病例2,主诉“头痛3月,加重10天”。患者不配合MIR检查,故未行该检查,仅行头颅CT血管造影术(CT angiography,CTA)检查。头颅CTA:左侧额颞叶肿瘤占位(图2)。经左侧扩大翼点入路切除肿瘤,术中见肿瘤质地韧,血供极丰富;在切除肿瘤过程中出现术野消失,脑组织逐渐膨出,最高膨出骨窗约4厘米,经加深麻醉,过度换气等处理无效。拟行急诊复查头颅CT了解脑膨出原因,但患者很快出现双瞳散大,血压下降,心率增快,生命体征极不平稳,故未行CT检查,将患者转入重症病房。患者于术后第3天死亡,未行尸体解剖。术后病检:胶质母细胞瘤(WHO-IV级)。
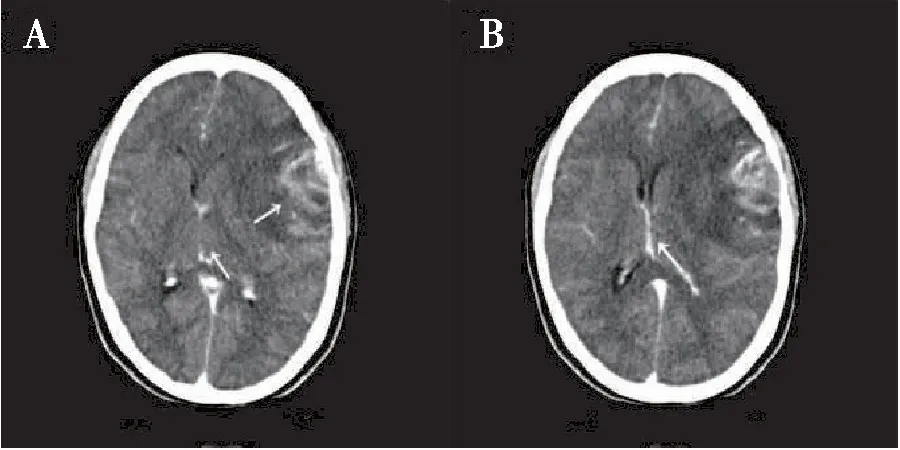
图2 病例2患者术前头颅CT
病例3,主诉“反复头痛伴双眼视力进行性下降8月”。头颅MRI见鞍区均匀强化肿瘤占位,周围脑水肿明显(图3A)。经冠状皮瓣额底入路切除肿瘤。在暴露肿瘤时出现术野消失,双额叶脑膨出,脑搏动减弱。因脑膨出明显,关颅困难,予以切除部分额叶去骨瓣减压后关颅并立即复查头颅CT。CT提示右侧额顶硬膜外血肿形成,占位效应明显(图3B)。急诊清除右侧额顶硬膜外血肿。血肿清除后继续切除肿瘤,肿瘤未切除完时再次发生脑膨出,拟再次行CT检查时血压下降至约80/40 mmHg,使用多巴胺升压,未做CT检查,去骨瓣减压关颅后将患者转入重症病房,生命体征稍平稳后行头颅CT检查提示:左侧颞顶部硬膜外血肿,占位效应明显(图3C),因家属不愿再次开颅手术,选择行左侧颞顶部硬膜外血肿钻孔引流(图3D),经引流管注入尿激酶5万U,bid,连续3天,复查CT提示部分引流(图3d)。术后患者未清醒,并发中枢性尿崩、颅内感染、下呼吸道感染,术后第20天死亡,未行尸解。术后病检:脑膜瘤(WHO-I级)。
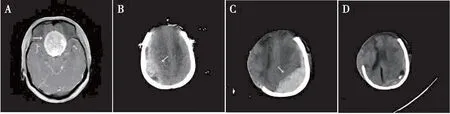
图3 病例3患者术前MRI和术后CT
病例4,主诉“头痛伴呕吐3月,加重2天”。头颅MRI见室间孔区不规则肿瘤占位,脑积水明显(图4A)。经右侧额部马蹄形皮瓣入路,经额中回造瘘切除肿瘤,尚未全切除肿瘤时出现术野消失、脑膨出,紧急行左侧侧脑室引流脑脊液缓解脑膨出,无效。继而切除右侧额极,膨出脑组织仍未回缩,去骨瓣减压后紧急行头颅CT。头颅CT提示:右侧颞顶及双侧枕区广泛硬膜下血肿(图4B),遂急诊行开颅血肿清除术,术后复查CT见硬膜下血肿已清除(见图4C、D)。术后患者神志清楚,左侧肢体瘫痪,经康复治疗6月,左侧肢体肌力恢复至4级。术后病检:中枢性神经细胞瘤(WHO-II级)。术后两周开始放疗,瘤床区50~60Gy,常规分割,调强放射治疗30次,未口服替莫唑胺,随访12个月,肿瘤未见复发。
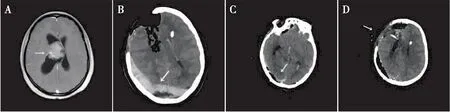
图4 病例4患者术前MRI和术后CT
病例5,主诉“突发晕厥3天”。头颅MRI见右侧额叶长T1、长T2非均匀强化包块(图5A)。经右侧额部马蹄形皮瓣入路切除肿瘤,切除肿瘤后见脑组织膨出,术野消失。去骨瓣减压后急诊头颅CT提示:远隔术区右侧颞顶部硬膜外血肿(图5B、C),遂急诊行开颅血肿清除术,术后复查CT见硬膜外血肿清除(图5D)。术后发生对侧肢体瘫痪,经康复治疗恢复。术后病检:间变型星形细胞瘤(WHO-III级),术后1周常规病检报告明确肿瘤性质后即开始同步放化疗,口服替莫唑胺75 mg/m2,共42天。同步瘤床区50~60 Gy,常规分割,调强放射治疗30次。同步放化疗结束后改为辅助化疗,共6个周期,口服替莫唑胺150 mg/m2,1~5天,每28天重复。随访12个月,肿瘤未见复发。
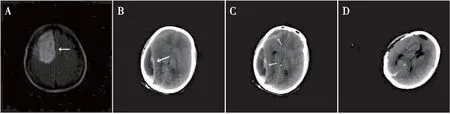
图5 病例5患者术前MRI和术后CT
2 结 果
5例患者全部表现为术中脑膨出,术野消失,经过度换气、加深麻醉,2例患者侧脑室引流脑脊液等处理无效,无法继续手术。2例病情急剧恶化,出现生命体征不稳,未行CT检查。3例经CT证实为远隔部位出血,并再次手术清除血肿。全部5例急性脑膨出患者,3例在1月内死亡,2例存活,但遗留神经功能障碍(表2)。
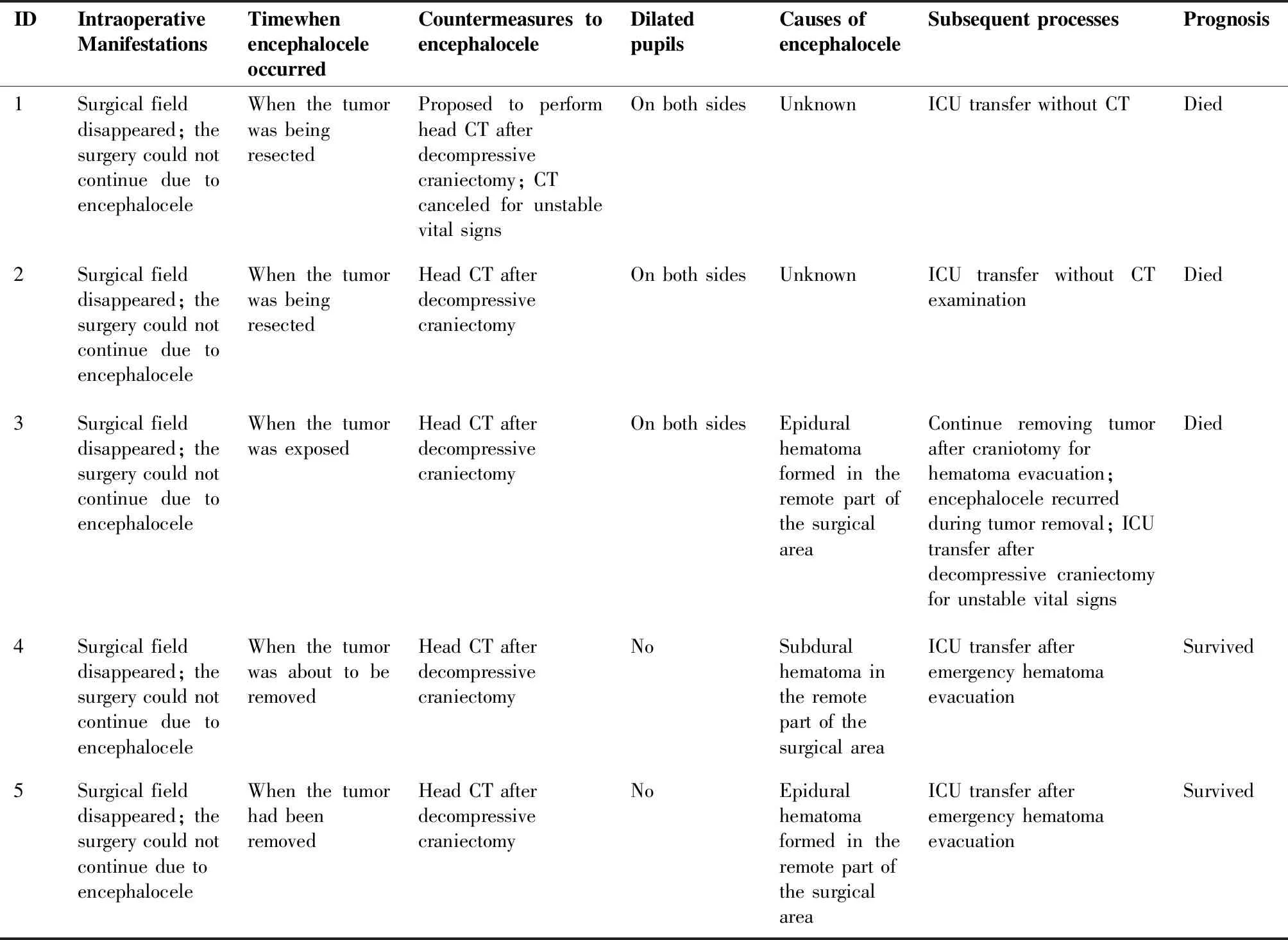
表2 5例患者术中表现及处理、预后
3 讨 论
急性脑膨出是脑肿瘤术中发生的严重并发症,临床多表现为手术视野的缩小,并逐渐消失。持续脑组织膨出骨窗,同时因颅内压增高后库欣反应,表现为血压升高、心率减慢。后期因持续颅内高压出现脑疝,瞳孔散大,脑干功能障碍继而血压下降,最终死亡。特别是术区远隔部位的出血导致的严重脑膨出,可引起严重后果,死亡率极高[6-8]。
3.1 造成硬膜外出血导致脑膨出发生的临床机制及影响因素
术中脑膨出发生机制复杂,有文献报道可能与颅内压的压力梯度骤然变化,血管调节功能改变有关[6]。罹患颅脑肿瘤的患者在开颅手术时颅内压突然降低,硬脑膜静脉透壁压升高,继而血管调节功能发生紊乱,可能会导致硬脑膜血管的破裂出血。正常人体硬脑膜和颅骨内板之间存在着粘附力,随着年龄的增长而增强。而年轻人硬脑膜的弹性更好,粘附力也相对较弱,当硬膜外血管破裂,更容易导致硬脑膜从颅骨内板剥离形成硬膜外血肿;血肿增大,形成占位效应导致脑膨出的发生[9-16]。出血部位可表现为单侧、双侧,甚至幕下手术后幕上出血。本组病例均≤30岁,故而推测年轻患者可能更容易发生硬膜外血肿导致脑膨出。本文病例3发生脑膨出经CT证实为右侧额顶部硬膜外血肿形成导致,手术清除硬膜外血肿后,再次发生左侧颞顶部硬膜外血肿;术中发生两次不同部位硬膜外血肿,因脑膨出后生命体征不稳,未能手术解除颅内高压,脑疝时间长,最终导致患者死亡。对于发生多次多部位的术区远隔部位出血,往往预后不良。Chung等[3]报道可能与安装头架钉位置和压力不适当,穿透颅骨内板,损伤硬膜血管,导致硬膜外出血有关。本文描述病例均未使用头架钉固定,排除头架钉因素。
3.2 造成硬膜下血肿导致脑膨出发生的临床机制及影响因素
肿瘤体积大,压迫静脉导致回流障碍造成脑水肿,颅内压升高。在开颅手术过程中减压过快可能是导致远隔部位硬膜下出血造成严重脑膨出的原因之一。有研究指出可能与术中脑脊液快速丢失,颅内压分布不均导致大脑向骨窗一侧移位,牵拉导致桥静脉撕裂引起硬膜下出血,继而造成术中脑膨出的发生[17-19]。本文病例4患者肿瘤位于室间孔,手术入路需经侧脑室,释放脑脊液暴露肿瘤;推测系手术过程中压力降低过快,脑组织塌陷撕裂脑表面血管造成出血。再次手术清除硬膜下血肿时术中见脑组织表面血管破裂,证实了该推测。
3.3 诊断及治疗
术中一旦发生急性脑膨出,当一般的处理包括加深麻醉、过度换气、脑室穿刺引流脑脊液无法缓解时,首要任务是快速而准确地找到发生脑膨出的原因。及时的CT检查尤为重要,术中CT扫描是发现颅内问题的有效手段,但大多数单位无法配备术中CT。对于常规CT检查并不适合于所有患者的情况,有文献报道术中超声可以协助诊断[20]。一旦诊断为远隔部位出血,需尽快手术清除血肿解除压迫。及时的诊断和治疗对挽救患者生命和保留脑功能至关重要。本文病例1病例2由于经验和设备不足,未能明确发生严重脑膨出的原因,推测为术区远隔部位出血导致脑膨出可能性极大,最终因脑疝脑干功能衰竭导致患者死亡。病例4、病例5,由于前3例病例的经验积累,在脑膨出发生后,及时地完成了CT检查,明确系远隔部位出血导致术中脑膨出,抢在患者发生脑疝之前手术清除血肿减压。虽然术后发生一定程度的神经功能障碍,但最终挽救了患者的生命,通过后续康复,获得了满意的效果。
3.4 经验及教训
颅脑肿瘤手术中发生术区远隔部位出血造成急性严重脑膨出临床上少见。脑膨出的原因目前尚无统一的解释,关于其发生机制的理论也较多。有相关研究表明在年轻患者中,应避免因过度或快速的脑脊液丢失而突然降低颅内压。结合我们的经验可术前静脉滴注甘露醇[21],对于幕上肿瘤,无继发性小脑扁桃体下疝患者,可行腰椎穿刺适量引流脑脊液,缓慢降低颅压。但是在保障患者安全下释放脑脊液的量有待进一步的研究。在关颅缝合硬膜时创腔应注入生理盐水,避免脑组织过度塌陷。一旦发生脑膨出,应尽早诊断、尽早处理;处理病因是关键,及时地解除脑疝才能挽救患者生命和保留脑功能。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。

