无创产前筛查对胎儿染色体非整倍体检出的临床价值
周慕平,刘娜,文君,黄艳,邓礼元
(邵阳市妇幼保健院检验科,湖南 邵阳 422000)
染色体非整倍体疾病是染色体数目异常(增多或减少)而引发的非单倍体整数倍疾病[1],目前,尚无特异性治疗方案,因此,需在孕早期产检进行诊断方能降低缺陷胎儿出生率,同时,减轻患病家庭的经济负担,提升生育质量[2]。近年来,无创产前筛查(NIPT)作为新型胎儿染色体疾病检测技术应用于产前检测领域,相较于传统的脐血穿刺、羊水穿刺、胎儿组织活检、绒毛活检等检查手段更具权威性,且安全性高,通过高通量测序技术检测产前孕妇外周血中胎儿游离DNA(cell free fetal DNA,cffDNA),使产前筛查、诊断体系更加完整,进一步优化产前检测技术,提升产前检测整体质量[3]。NIPT 适用于21 三体综合征、18三体综合征、13 三体综合征等目标疾病。有文献表明[4],无创产前DNA 检测技术灵敏度、特异性高,假阳性率低,在全球广泛使用。2012 年,美国母胎医学会(SMFM)和美国妇产科医师学会(ACOG)更是针对NIPT 发表了一致委员会指导意见,将NIPT 全面推广至高危染色体非整倍体人群初筛检测中[5]。本研究选取 2017 年 6 月至 2019 年 6 月某院产科收治的产前检查孕妇102 例作为研究对象,探究无创产前筛查检测胎儿染色体非整倍体异常的临床价值,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年6月至2019年6月某院产科收治的产前检查孕妇102 例作为研究对象。孕妇年龄21~37岁,平均年龄(29.64±2.07)岁;体质量53~72 kg,平均体质量(64.51±4.28)kg;孕周 11~28 周,平均孕周(22.19±2.88)周;孕次1~3次,平均孕次(2.03±0.07)次;高龄6例。唐氏筛查:高风险73 例,中等风险29 例,胎儿异常8 例。本研究经本院伦理委员会审核批准。患者知情同意并签署知情同意书。
排除标准:①夫妇一方染色体异常,具有染色体异常分娩史,具体为:夫妇一方存在染色体异常的待产孕妇,具备染色体异常分娩史,均有介入性产前明确诊断指征,应尽快执行介入性产前诊断;②待产1年内,孕妇接受过细胞治疗、免疫治疗、移植手术、异体输血等,会直接干扰高通量测序产前筛查与诊断结果,降低筛查、诊断的准确度,具体为:若产妇在待产1年内,接受细胞治疗、移植手术、细胞治疗等非原有细胞和组织中带有异常21-三体、18-三体、13-三体,则细胞在进行新陈代谢后,基因组DNA 会混合进孕妇外周血浆,使检测呈假阳性,导致检测出现错误结果;③影像学检查胎儿怀疑患有其他染色体异常或微缺失微重复综合征,具体为:上述疾病无法应用NIPT 进行检测,若胎儿影像学检测怀疑患有其他染色体异常或微缺失微重复综合征,应尽快执行介入性产前诊断;④各种高风险基因病人群,具体为:基因病无法应用NIPT进行检测,若家族有高风险基因病遗传史,应尽快执行介入性产前诊断[6]。
1.2 方法 首先,样本采集5 mL外周静脉血,置于乙二胺四乙酸抗凝管中,明确标注取血日期及血浆编号。4 ℃环境下1 600 r/min离心10 min分离血浆。对初步分离出的血浆再次使用离心机,同样以1 600 r/min转速行离心操作10 min,除去白细胞和残留碎片,取微量离心管,将离心后血浆倒入其中,于-80 ℃环境中贮存。选取新鲜无污染且质量良好样本送去检测[7]。其次,在BD管中加入Bindding buffer 2 mL、血浆样本1 mL、磁珠20 μL、Proteinase K溶液50 μL,将该BD管垂直放置于12 r/min转速混合仪中,正常室温条件下使液体混合。用移液器取出混合液中磁珠,放入分离磁珠专用台上试管内去除上层清液。离心管中加入Wash buffer Ⅰ500 μL,放置至彻底沉淀,去除上层清液。再将Wash buffer Ⅱ500 μL缓慢加入离心管中,重复上述操作。再将Wash buffer Ⅱ550 μL缓慢加入离心管中,重复上述操作。离心管中加入Elution buffer 100 μL,液体混匀后置于50 ℃恒温水浴锅中,每2分钟混合1次,取混合液在磁珠分离台处放置,去除上层清液。利用核酸定量计生成DNA 文库,测定核酸片段数量,计算染色体覆盖深度值,按照此步骤依次进行可直接推算出风险指数。最后,检测孕妇分娩风险高的须通过羊水穿刺、脐血穿刺等手段进一步分析染色体核型,以诊断胎儿染色体非整倍体情况[8]。
1.3 观察指标 观察纳入孕妇性染色体非整倍异常情况,并对筛查高风险孕妇行羊水穿刺、脐血穿刺等手段分析染色体核型,评价无创产前筛查与染色体核型分析结果是否一致。同时,对无创产前低风险筛查孕妇进行定期随访。
1.4 统计学方法 将所有数据输入Excel表中进行描述性分析。
2 结果
2.1 性染色体非整倍异常检测情况 收取外周血标本102份,NIPT检测显示性染色体非整倍异常16例。经咨询发现,16 例孕妇均自愿接受检测,其中NIPT 与染色体核型分析结果一致 6 例,包括(45,X)3 例;(46,XXX)1 例;(46,XX)1 例;(47,XXY)1例,见表1。
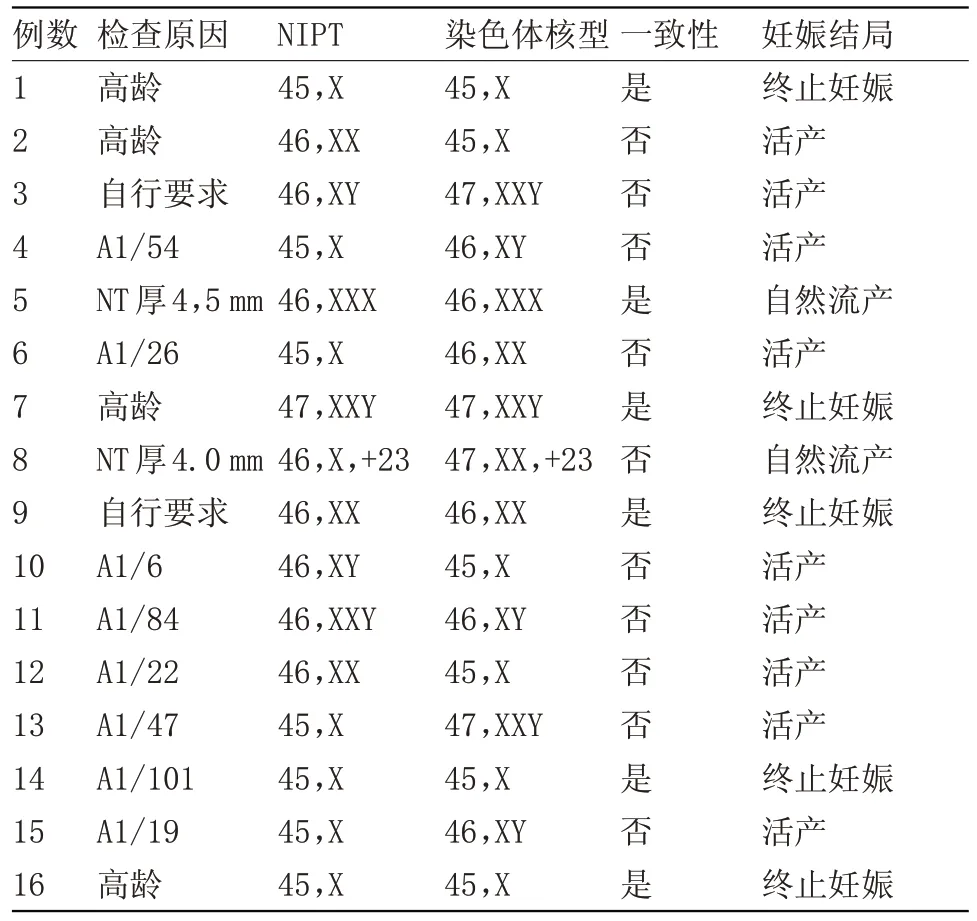
表1 性染色体非整倍异常检测情况
2.2 无创产前筛查符合率分析 收取外周血标本102 份,检测显示高风险8 例,检出阳性率7.84%。经染色体核型分析和无创产前筛查,发现两种检测结果完全相同,符合率高达100.00%,见表2。
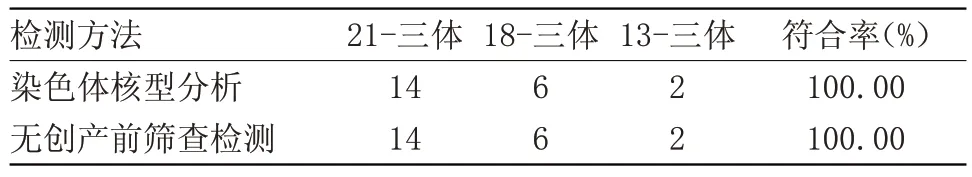
表2 染色体核型分析和无创产前筛查检测结果
3 讨论
染色体非整倍体包括21-三体异常、18-三体异常、13-三体异常等,是遗传缺陷的一种表现形式。据研究[9],染色体非整倍体疾病发生率与孕妇年龄呈正相关。基于此,孕妇产龄越高所面临的风险越高,胎儿患病率也就越高,临床建议高龄孕妇产前行染色体非整倍体检查诊断。传统诊断技术的创伤性较高,孕妇行检查易发生宫内感染、流产等现象,危及胎儿健康。为有效降低产前检测风险,需使用新型产前筛查手段。
20 世纪末,相关学者发现,孕妇外周血内存在胎儿DNA游离片段,胎儿有150 bp 源于胎盘滋养细胞形成的DNA 片段,并在母体妊娠5 周后可检测显示[10]。不少学者开始按照这一探索思路进行深入研究,并将这一技术应用到胎儿染色体非整倍体疾病筛查中。无创产前DNA 检测作为新型产前诊断技术之一,具有安全、无创、快速等优势,后应用高通量测序技术检测采集母体外周血中游离DNA 数目,判断胎儿染色体数据异常情况[11]。本研究结果显示,102份标本中,NIPT 检测显示性染色体非整倍异常16 例。经咨询发现,16 例孕妇均自愿接受检测,其中NIPT 与染色体核型分析结果一致6 例。检测显示高风险8 例,检出阳性率7.84%。染色体核型分析结果等同于无创产前筛查检测结果。
综上所述,孕早期孕妇可通过无创产前筛查及早发现胎儿异常染色体非整倍体疾病存在,并在无发生影响的情况下“止损”处理,降低缺陷儿降生率[12]。结合孕妇实际情况选择合适临床检测方式尽早行产前筛查,针对胎儿染色体非整倍体疾病产前筛查应用无创产前DNA 检测具有重要临床价值,由于该检测技术敏感性较高,因此,具有较高的准确性,且为无创操作,对孕妇及胎儿的伤害较小,是提高生育质量的重要技术。

