LC术中行胆囊颈部切开与横断治疗颈部结石嵌顿的效果比较
黄洪军,吴志明,孟兴成,张举,黄志强,王一帆
(1.绍兴市中心医院 普外科,浙江 绍兴 312030,2.浙江大学附属邵逸夫医院 普外科,浙江 杭州 310016)
对于胆囊颈部结石嵌顿,因胆囊张力高,胆囊壁厚甚至僵硬,抓持及牵引胆囊困难,胆囊三角暴露不充分,分离困难,使腹腔镜胆囊切除术难度增加[1],相应的术中血管及胆道损伤风险增加。常规减压方法是针刺抽吸,降低胆囊压力,增加抓持力,但对结石嵌顿于颈部且不能回纳体部患者,针刺抽吸往往不能达到减压效果。目前文献报道主要有两种处理方法,一是胆囊颈部横断[2],二是胆囊颈部切开[3-4]。笔者汇总文献并无两者对比研究,术中如何选择,值得进一步探讨。本研究回顾性分析绍兴市中心医院194 例胆囊颈部结石嵌顿且不能回纳的患者临床资料,腹腔镜胆囊切除术中分别采用了胆囊颈部横断法和胆囊颈部切开法,现将分析结果报道如下。
1 资料和方法
1.1 一般资料
回顾性收集2014年1月至2020年6月期间3 103例行腹腔镜胆囊切除术患者的临床资料,其中194例为胆囊颈部结石嵌顿且不能回纳的患者。本研究经医院伦理委员会批准,所有患者均签署知情同意书。
1.2 研究分组
根据手术具体方式分为胆囊颈部横断法(A组,n=91)和胆囊颈部切开法(B组,n=103)两组,两组手术均由有手术经验的肝胆外科医师完成,入院时均行腹部B超评估结石大小、位置,胆囊壁厚度,胆囊大小,胆总管直径等。
1.3 腹腔镜胆囊切除术
常规四孔法手术,腹腔镜下探查腹腔内肝、胃、脾、肠管、大网膜及壁层腹膜等有无异常,分离胆囊周围粘连,暴露整体胆囊,确认胆囊颈部结石嵌顿,难以推入胆囊体部。在Winslow孔置入4 cm×4 cm 小纱布1块,目的有二:一是防止胆囊切开胆汁流出污染腹腔,二是置放结石。
1.3.1 胆囊颈部横断法:在胆囊颈部横行切断,吸净残余胆汁,两侧残端电凝止血,抓住胆囊远端残端,向右上方牵拉,采用顺逆结合剖离胆囊,直至完全剖离胆囊,但在剖离过程中坚持“宁伤胆勿伤肝”原则,必要时保留后壁行次全切除,后壁黏膜予以灼烧。通过钳夹或推移的方法取出嵌顿结石,也可沿残余胆囊管方向纵行切开胆囊管前壁,扩大切口,取出结石。根据残余胆囊探查胆囊管走行,必要时联合术中造影及胆道镜检查明确胆囊管走行,将残余胆囊向下牵拉,沿着胆囊床分离至胆囊管、肝总管汇合部位,将胆囊完全切除,过程中注意胆囊动脉鉴别,特别是变异血管,先夹闭并离断血管,再夹闭并离断胆囊管;若胆囊管粗,难以夹闭,可在术中胆道造影后,确认胆总管无结石,连续缝合关闭胆囊管残端。腹腔冲洗止血,置放腹腔引流管,关腹。见图1。
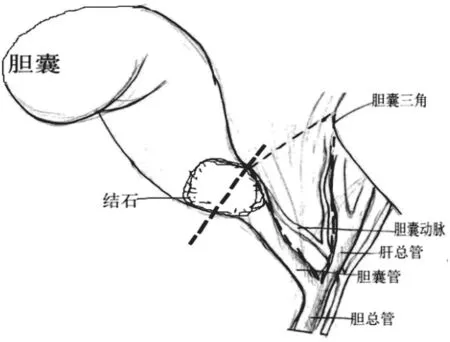
图1 胆囊颈部横断示意图(粗虚线为切口)
1.3.2 胆囊颈部切开法:在胆囊颈部纵行切开,吸净胆汁,取出嵌顿结石,不求取净,方便抓持胆囊即可。助手抓持胆囊底部,向上牵拉,主刀左手抓持胆囊切口近端,充分暴露胆囊三角,寻找正确平面,电钩打开胆囊三角浆膜,钝性分离出胆囊管及胆囊动脉。若胆囊三角区域粘连严重,解剖不清,分离钳、电凝钩及吸引器钝性及锐性结合进行分离,以钝性分离为主,前后三角相结合分离,使胆囊三角镂空状,最终确认“三管结构”及胆囊动脉,夹闭胆囊动脉及胆囊管,逆行切除胆囊,过程中同样坚持“宁伤胆勿伤肝”原则,必要时保留胆囊后壁,并注意胆囊动脉后支血管,最终使整个胆囊游离状,再次确认胆囊动脉及胆囊管并离断。腹腔冲洗,置放腹腔引流管,关腹。见图2。
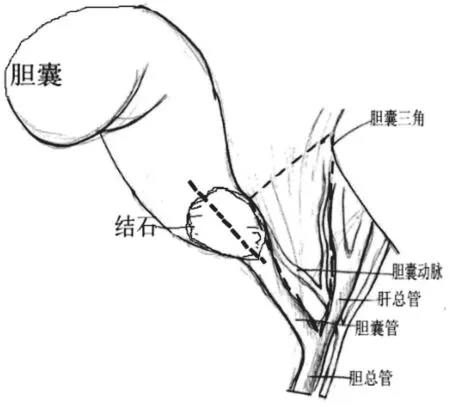
图2 胆囊颈部切开示意图(粗虚线为切口)
1.4 观察指标
观察两组的手术时间、术中出血量、术后住院时间、术后住院费用、并发症(术后出血、胆漏、胆管损伤、腹腔感染、胆管结石残留)发生率。
1.5 统计学方法
应用SPSS 19.0 统计软件进行分析,服从正态分布的计量资料数据采用()表示,组间比较采用成组t检验;不服从正态分布的计量资料数据采用M(P25,P75),组间比较采用Wilcoxon秩和检验;计数资料比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 两组病例一般情况
两组患者性别、年龄、发病时间、ASA分级、合并症、结石直径及胆囊壁厚度比较,差异无统计学意义,具有可比性(P>0.05),见表1。
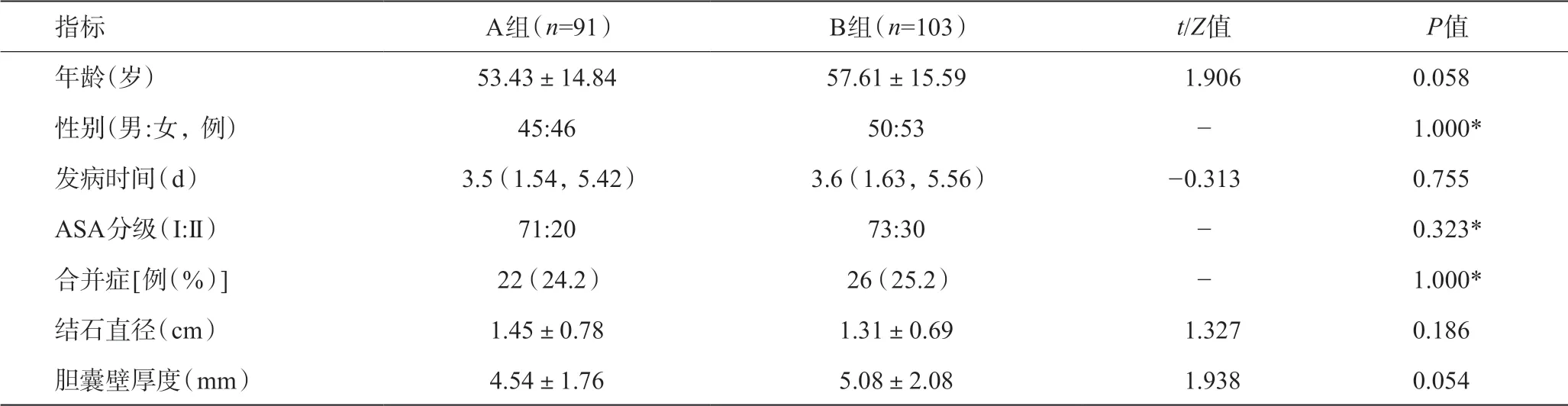
表1 两组一般资料比较
2.2 两组手术临床疗效
在手术过程中,与A组相比,B组手术时间更短,术中出血更少,中转开腹发生率更低,术后住院时间更短,差异有统计学意义(P<0.05);但术后住院费用比较,差异无统计学意义(P>0.05),见表2。

表2 两组手术疗效比较
2.3 两组术后并发症情况
与A组比较,B组总并发症发生率更低,差异有统计学意义(P<0.05),但在胆漏、腹腔感染、术后出血、胆管损伤、胆管结石残留等方面比较,差异无统计学意义(P>0.05),见表3。
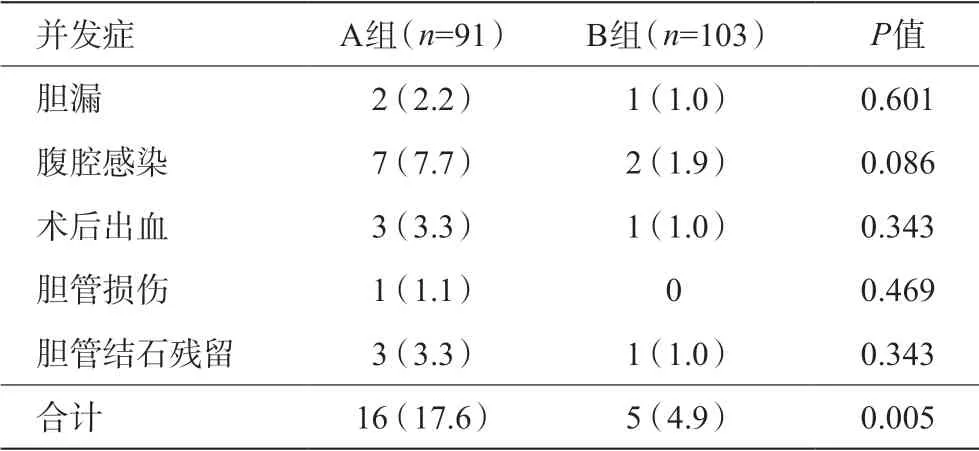
表3 两组术后并发症比较[例(%)]
3 讨论
本研究发现,胆囊颈部切开组术中出血量和中转开腹率明显低于颈部横断组,笔者分析可能与以下原因有关:(1)颈部横断因胆囊动脉未结扎,胆囊断壁出血,尤其是急性水肿期,胆囊壁水肿,容易出血且止血困难。(2)胆囊动脉变异多,除了常见后支动脉从胆囊颈部后壁穿过,还有右肝动脉或肝固有动脉变异[5],横断时误伤该类血管概率增加,导致术中大出血,从而中转开腹率增加。据报道因血管损伤致中转开腹的概率为0~1.9%[6],可见颈部横断虽解决了胆囊抓持力,但加大了出血风险。(3)因胆囊动脉沿胆囊纵向分布,颈部纵行切开,解剖上切口与胆囊动脉平行,能有效避免横断胆囊动脉,从而降低了颈部横断误伤胆囊动脉的风险。
在总的并发症上,颈部切开组发生率较颈部横断组更低,考虑原因为胆囊颈部切开较胆囊横断操作简单,只要根据结石大小切开相应长度的切开,取出结石减压,方便抓持即可,之后按照常规顺逆结合法切除胆囊即可;而胆囊颈部横断分为两步,先胆囊体部游离,再残端胆囊切除,过程相对复杂缓慢。胆囊切开保证了胆囊完整性,可以作为牵拉,在行经胆囊管胆道镜探查或术中胆道造影时,暴露胆囊管切口更为简便,一定程度上降低了胆囊管及胆总管结石残留率。为避免胆漏和结石残余,笔者采用在Winslow孔置放一纱布,胆囊颈部先切开一小口吸净胆汁胆泥,再扩大切口,取出结石,置放在纱布上,结石较多时可先一一置入标本袋,放置肝肾隐窝处,术毕取出;另外术毕冲洗腹腔,置放引流管。两组腹腔感染方面无统计学差异。两组中的9例腹腔感染患者主要通过CT引导下腹腔穿刺引流,根据脓液培养药敏结果选择有效抗生素而治愈。腹腔镜胆囊切除术最严重的并发症是胆管损伤,从解剖学上,胆囊颈部横断误伤右肝管及右副肝管可能性增加,本研究颈部横断组有1例右副肝管损伤,胆囊管从右副肝管发出,术中予以夹闭右副肝管。但两组在胆管损伤方面,无统计学差异,可能与术中胆囊三角精细解剖,充分确认“三管结构”有关,不过这需要更大的样本量来佐证。两组的3 例胆漏并发症中,笔者考虑与胆囊管残端漏有关,因胆囊管较粗,或较短,Hem-o-lock夹闭困难,予以残端连续缝合,形成较小胆漏,经过通畅引流治愈。
综上所述,对于胆囊颈部结石嵌顿,腹腔镜胆囊切除术中行胆囊颈部切开减压是较好的选择。但对于胆囊三角致密粘连,腔镜经验尚浅的初学者,胆囊颈部横断,取净残余胆囊结石,残端缝合也不失为一种安全选择。