乳腺癌组织中ER、PR、C-erbB-2、Ki-67的表达、分子分型及预后分析
曾达通
(玉林市红十字会医院病理科,广西玉林 537006)
乳腺癌起源于乳腺实质细胞,特别是终末导管上皮细胞,是女性最常见的恶性肿瘤之一。近些年临床分子生物学快速发展,有部分学者通过开展病理组织免疫指标相关研究发现,病理分子标志物与乳腺癌患者治疗与预后存在一定相关性[1]。孕激素受体(PR)与雌激素受体(ER)均属于一种特定功能性蛋白,在乳腺癌细胞生长与分化等方面起到一定调节作用。增殖细胞核抗原(Ki-67)属于反映肿瘤细胞增殖活性的一种蛋白,半衰期较短且退出细胞周期后可迅速降解;有研究指出,肿瘤细胞内人表皮生长因子受体(C-erbB-2)若被激活则能够使肿瘤呈现转化活性状态[2]。本研究旨在探讨乳腺癌组织中ER、PR、C-erbB-2、Ki-67的表达、分子分型及预后,现报道如下。
1 资料与方法
1.1 一般资料 选取玉林市红十字会医院2019年1月至12月收治的182例新发乳腺癌患者,进行前瞻性研究,患者年龄31~78岁,平均(54.52±4.65)岁。根据《2013年St Gallen乳腺癌会议国际专家共识荟萃》[3]进行分子分组,Luminal A型34例、Luminal B型(HER2阴 性)64例、Luminal B型(HER2阳 性)41例、Erb-B2过表达型23例、三阴型20例。本研究经院内医学伦理委员会批准,患者或家属对本研究知情同意。纳入标准:符合《中国抗癌协会乳腺癌诊治指南与规范(2017年版)》[4]中的相关诊断标准者;患者均为2019年新发病例,符合乳腺癌临床诊断标准且经过活检或手术后病理检查证实;患者在做病理检查(免疫组化)前均未接受抗肿瘤治疗(化疗或放疗)。排除标准:纳入前已接受抗肿瘤治疗者;未做免疫组化者。
1.2 方法 病理诊断:所有癌细胞样本均源于本组乳腺癌患者活检或手术截取,制作切片,采用显微镜(型号:IS-3000,奥林巴斯)对切片进行观察以判断肿瘤病理分型。免疫组化检测:在切片内加入梯度酒精实施脱腊水化、抗原修复,室温下使用3%过氧化氢进行5~10 min孵育,阻断过氧化物酶活性,经过蒸馏水冲洗再置于PBS内进行5 min浸泡,随后使用山羊血清封闭,加一抗,置于生化培养箱内(37 ℃)孵育2 h;PBS浸泡冲洗3次后,选择DAB进行显色,苏木精复染,蒸馏水再冲洗后,进行脱水、复染及封片等操作。阳性对照选择已知阳性的肿瘤标本作为参照对象,阴性对照选择已知阴性的正常乳腺导管或小叶组织。
1.3 判定标准 PR、ER、Ki-67主要位于肿瘤细胞核内,阳性表达时细胞核存在棕黄色颗粒,任意5个高倍镜视野下,平均阳性细胞比例:计数或评估100个以上细胞,<10%浸润性癌细胞核染色为阴性,10%~25%为弱阳性,26%~50%为中度阳性,>50%为强阳性;C-erbB-2主要定位于肿瘤细胞膜,阳性表达时可见细胞膜存在棕黄色颗粒,根据细胞膜或细胞质是否着色判断阴阳性,阴性不着色,弱阳性为着色弱强度且不连续,中度阳性为着色中强度且部分不连续,强阳性为强着色且着色连续不间断[5]。
1.4 观察指标 ①比较各免疫组化指标在乳腺癌组织中的表达情况。总阳性率=(强阳性+中度阳性+弱阳性)例数/总例数×100%。②观察比较各免疫组化指标的病理特征。③分析ER、PR、C-erbB-2、Ki-67表达的相关性。④比较不同分型淋巴结转移与脉管瘤栓发生情况。
1.5 统计学分析 采用SPSS 20.0统计软件分析数据,计数资料以[例(%)]表示,行χ2检验;ER、PR、C-erbB-2、Ki-67 表达的相关性采用Pearson分析。以P<0.05为差异有统计学意义。
2 结果
2.1 乳腺癌组织免疫组化指标阳性率 PR表达总阳性率为82.97%,ER表达总阳性率为76.37%,C-erbB-2表达总阳性率为35.16%,Ki-67表达总阳性率为77.47%,C-erbB-2表达总阳性率均低于PR、ER、Ki-67表达总阳性率,各免疫组化指标阳性率经比较,差异均有统计学意义(均P<0.05),见表1、图1-4。
2.2 各免疫组化指标的临床病理特征 50~78岁ER阳性例数占比高于31~49岁,Ⅳ期PR、ER阳性例数占比均低于Ⅰ期,Ⅳ期C-erbB-2、Ki-67阳性例数占比均高于Ⅰ期,有淋巴结转移C-erbB-2阳性例数占比高于无淋巴结转移,差异均有统计学意义(均P<0.05),见表2。
2.3 相关性Pearson分析显示,ER与年龄呈正相关(r=0.578,P<0.05);C-erbB-2、Ki-67与临床病理分期呈正相关(r=0.824、0.816,均P<0.05);PR、ER与临床病理分期呈负相关(r=-0.379、-0.423,均P<0.05);C-erbB-2与淋巴结发生转移发生呈正相关(r=0.859,P<0.05)。
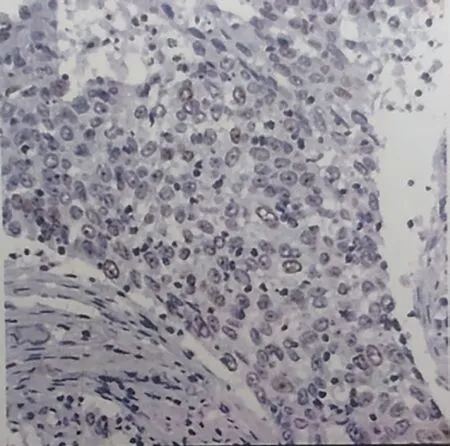
图1 PR阳性表达(×100)
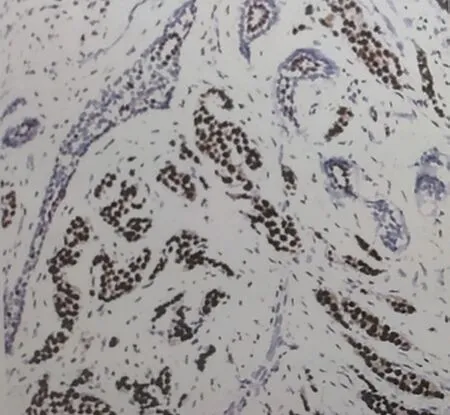
图2 ER阳性表达(×100)
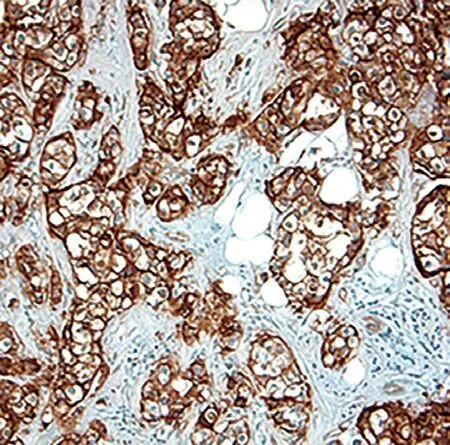
图3 C-erbB-2阳性表达(×100)

图4 Ki-67阳性表达(×100)
2.4 不同分型淋巴结转移与脉管瘤栓发生情况 Luminal A型、三阴型的淋巴结转移率与脉管瘤栓发生率均低于HER2过表达型,差异均有统计学意义(均P<0.05),见表3。
3 讨论
乳腺癌的发病人数逐年上升,且发病年龄趋于年轻化。乳腺癌在发病早期治愈率较高,因此对乳腺癌的早期诊断至关重要,可根据早期诊断结果制定针对性的治疗方案,可有效提高患者的生存率,防止病情复发。对乳腺癌患者机体ER、PR表达水平的测定并了解这类免疫指标的功能状态,在评估患者内分泌治疗成效与预后方面具有重要意义[6]。研究指出,ER水平与总生存(OS)、无病生存(DFS)、无复发生存(RFS)、5年生存率、治疗失败时间(TTF)、内分泌治疗反应与复发时间呈正相关;PR水平与OS、TTF、内分泌治疗反应与复发时间呈正相关[7]。
乳腺癌的发病与患者体内雌激素、孕激素水平相关,乳腺组织中的ER、PR的表达情况,可反映患者机体内分泌状态,ER、PR阳性患者给予适当的内分泌治疗,可减少肿瘤细胞转移和复发的可能性[8]。本研究结果显示,ER、PR表达与临床病理分期呈负相关,ER与PR均呈阳性的Luminal A型患者淋巴结转移与脉管瘤栓发生率较低,提示PR、ER阳性率越高,患者预后越佳。Ki-67可作为评估肿瘤细胞活性的重要指标;一般Ki-67表达偏高者,其复发风险也较高,患者总生存期相对较短。当C-erbB-2水平呈现过表达时,肿瘤细胞具有旺盛的增殖力,且侵袭力变强,癌组织快速增殖,有利于对周围组织进行侵袭并向远端发生转移[9-10]。本研究结果显示,C-erbB-2、Ki-67表达与临床病理分期呈正相关,Ki-67低表达多为病情较轻的Luminal A型患者,而Ki-67高表达、C-erbB-2阳性多为病情严重的Luminal B型与HER2过表达型患者,出现了更高的淋巴结转移率和脉管瘤栓发生率,三阴型患者淋巴结转移率合脉管瘤栓发生率较低,表明Ki-67与C-erbB-2阳性表达率越高,乳腺癌组织侵袭力越强,其与患者预后效果呈负相关。

表1 各免疫组化指标在乳腺癌组织中表达情况[例(%)]
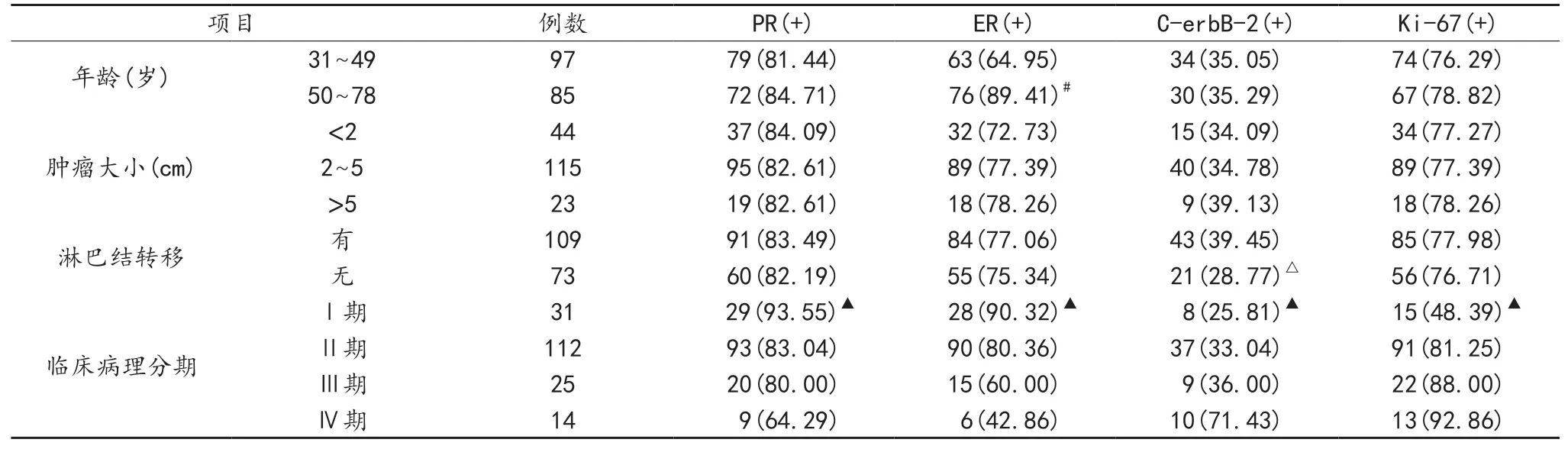
表2 各免疫组化指标的病理特征[例(%)]

表3 不同分型淋巴结转移与脉管瘤栓情况[例(%)]
综上,乳腺癌患者ER、PR阳性率较高的Luminal A型和三阴型患者预后良好,Ki-67阳性率高、Luminal B型与HER2过表达型患者预后较差。

