TCT联合阴道镜检查在宫颈癌与癌前病变筛查中的价值分析
赵如燕
(南京市浦口区妇幼保健计划生育服务中心妇女保健科,江苏 南京 211800)
宫颈癌是临床上较为常见的一种女性恶性肿瘤,其会对女性的生殖健康和生命安全产生严重的威胁。现如今,全球宫颈癌的发病率呈现上升的趋势,而且近年来临床研究数据显示,年轻女性宫颈癌的发病率也在逐年增加[1]。宫颈癌早期的症状和体征都不明显,宫颈的柱状上皮异位区域很难区别,临床上具有较高的误诊率和漏诊率。阴道镜下宫颈活检为检测宫颈病变的常用手段,可辅助病理活检,但不适用于宫颈恶性肿瘤、急性炎症等疾病患者[2]。采用薄层液基细胞学(TCT)检查是进行宫颈癌检查的常用手段,能够发现一部分癌前病变[3]。本文探讨TCT联合阴道镜检查在宫颈癌与癌前病变筛查中的应用情况和诊断价值,报道如下。
1 资料与方法
1.1 一般资料 选取南京市浦口区妇幼保健计划生育服务中心2018年3月至2020年7月进行宫颈癌和宫颈癌前病变筛查的2 536例女性,年龄35~64岁,平均(45.05±8.15)岁;病程3~39个月,平均(22.12±2.69)个月。纳入标准:符合《妇科疾病诊断标准》[4]中的相关诊断标准;所有患者均存在不同程度的白带增多,患者有接触性阴道出血和下腹坠痛感,且存在不规则的阴道出血;宫颈糜烂者等。排除标准:合并阴道感染者;接受过宫颈或子宫切除术治疗的患者;妊娠期妇女;合并其他生殖系统恶性肿瘤疾病者等。患者或家属对本研究知情同意。
1.2 方法
1.2.1 TCT检查 对所有患者采用棉签清除阴道表面的分泌物,之后应用宫颈刷在宫颈和黏膜交界部位刷4~5圈,采集患者宫颈的脱落细胞,并保存于新柏氏细胞保存液中。使用全自动制片机将患者宫颈脱落细胞制成薄片,常规进行固定和染色,并且严格的根据TBS报告系统[5]来进行判断。可分为正常或炎症、鳞状细胞癌和腺癌、鳞状上皮内病变、高度鳞状上皮内病变、低度鳞状上皮内病变及意义不明的不典型鳞状细胞。其中正常或炎症为阴性,反之为阳性。
1.2.2 阴道镜检查 患者排空膀胱,选择截石位,通过阴道窥器对子宫颈阴道部位观察,应用棉拭子对患者子宫颈分泌物和黏液进行擦拭,充分显露患者宫颈的部位。首先以肉眼对宫颈的形态、宫颈大小、宫颈的色泽、宫颈赘生物等进行观察,之后将照明灯开关打开,调节物镜到被检测部位的同一水平,对物镜的距离进行调整,使其距离患者的子宫颈大约20 cm,再对物镜的焦距调节,直到能清晰地进行观察为止。以白光为背景,应用10倍低倍镜粗略对宫颈的外形观察,了解宫颈的颜色和血管分布,然后选择高倍镜识别宫颈的病变。使用棉拭子蘸取3%~5%的醋酸涂抹在宫颈表面,观察柱状上皮组织在醋酸作用后的表现,柱状上皮肿胀、微白表现为葡萄状,鳞状上皮色泽存在发白而没有葡萄状改变。大约2 min后,通过局部颜色变化对可疑病变部位进行仔细判别。对需要长时间观察的患者,需要每间隔3~5 min重复涂抹1次3%~5%的醋酸溶液。为更清楚地了解血管形态变化,可以选择滤色镜片进行检查。醋酸试验以后选择复方碘溶液对宫颈表面涂抹,原始的鳞状上皮会被染成棕色,柱状上皮不被染色,化生的鳞状上皮会根据变化的不同程度显示出相对应的颜色,以此区分病变具体部位和范围。经过碘试验不着色的区域则为可疑的病变部位,因此在该部位取相关组织进行病理检验。
1.3 观察指标 ①以病理学检查结果作为金标准。对TCT、阴道镜检查结果中任一项为阳性的病例进一步行宫颈组织病理学检查,分为正常宫颈、宫颈炎、宫颈上皮内瘤变(CIN) Ⅰ、CIN Ⅱ、CIN Ⅲ、浸润癌(SCC)。 正常宫颈、宫颈炎为阴性,其他类型均为阳性。分析不同检查方式筛查宫颈癌与癌前病变的结果。②分析不同检查方式对宫颈癌与癌前病变筛查的诊断效能。灵敏度=真阳性/(真阳性+假阴性)×100%;特异度=真阴性/(假阴性+真阴性)×100%;阳性预测值=真阳性/(真阳性+假阳性)×100%;阴性预测值=真阴性/(假阴性+真阴性)×100%;准确度=(真阳性+真阴性)/例数×100%;约登指数=(灵敏度+特异度)-1。
1.4 统计学方法 采用SPSS 26.0统计软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 病理学检查结果 2 536例调查对象中共有656例TCT或阴道镜检查阳性,对这656例患者进行病理组织学检测结果显示,阴性129例,阳性527例,其中CIN Ⅰ级和CIN Ⅱ级占比较高,分别为35.07%、32.32%,见表1。

表1 病理学检查结果
2.2 检查结果 阴道镜检查出阴性190例,阳性466例,阳性病例13例,TCT检查出阴性155例,阳性501例,联合检验检出阴性168例,阳性488例,见表2。
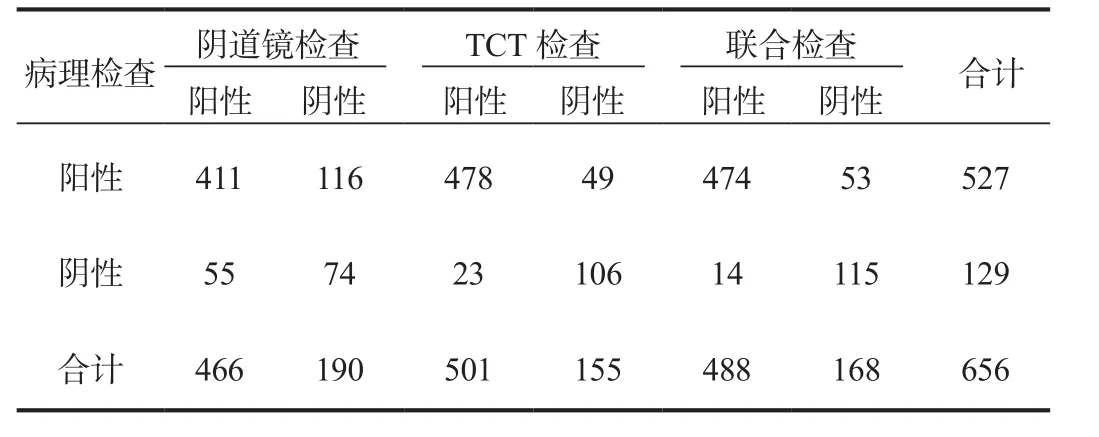
表2 不同检查方式对宫颈癌与癌前病变检查结果比较(例)
2.3 诊断效能 联合检测的准确度、灵敏度、特异度、阳性预测值、阴性预测值分别为89.79%、89.94%、89.15%、97.13%、68.45%,较阴道镜检查的准确度、灵敏度、特异度、阳性预测值、阴性预测值明显升高,差异均有统计学意义(均P<0.05),与TCT检测的各项诊断价值比较,差异均无统计学意义(均P>0.05),阴道镜检查、TCT检查、联合检查的约登指数分别为0.35、0.73、0.79,见表3。
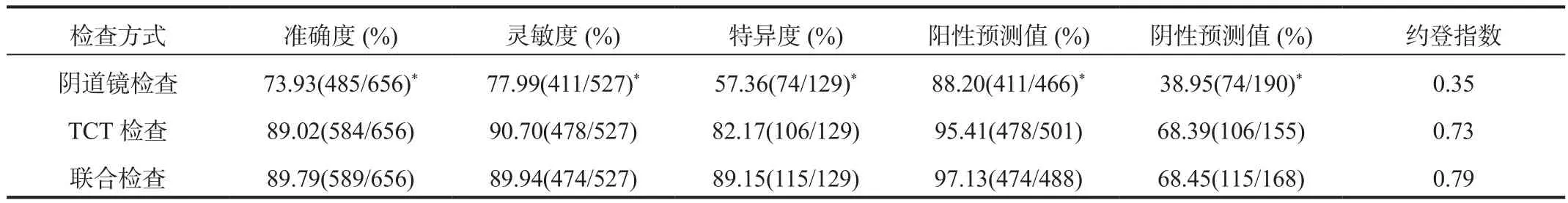
表3 不同检查方式对宫颈癌与癌前病变的诊断效能分析
3 讨论
以往临床对宫颈癌和宫颈癌前病变筛查时,一般通过单纯宫颈细胞学检查,在以巴氏涂片检查时,从取材到诊断等都存在局限,所以导致这种筛查手段具有较高的假阴性率。近几年随着临床的医学检验技术的发展,TCT技术被广泛地应用到临床筛查中,相对单纯的宫颈细胞学检查,TCT技术更加简单易操作,不需要准备特殊的设备,并减少受检者的痛苦,因此临床应用广泛[6]。阴道镜检查可实现病变的准确定位,同时可进行活检取材,能够根据阴道镜的放大技术提升对宫颈观察的分辨率,了解宫颈鳞状上皮的交界位置变化情况;但检查过程易受操作者主观影响,可能出现漏诊的情况,且TCT检查、阴道镜下宫颈活检不适用于宫颈癌患者的早期筛查[7]。
本研究结果中,2 536例调查对象中共有656例TCT或阴道镜检查阳性,对这656例患者进行病理组织学检测结果显示,阴性129例(19.66%),阳性527例(80.34%),其中CIN Ⅰ级和CIN Ⅱ级占比相对较高。进一步对诊断价值的分析结果显示,联合检测各项诊断价值数据和约登指数与TCT检查相当,但均明显高于阴道镜检查。TCT在制片过程中既可有效清除血液和黏液的影响,消除细胞过度重叠的问题,从而可更清晰地观察细胞形态学,亦可减少 TCT 检查的损伤。通过阴道镜的放大可更加清楚准确地观察到患者宫颈的表层变化,了解患者是否存在异常图像的情况,能在很大程度上提升检验的效率。研究指出,TCT、阴道镜联合检查可显著提高宫颈癌诊断准确率,对TCT 结果异常者需行阴道镜下多点病理活检取材,可相互补充,提高病理诊断准确率,减少漏诊事件的发生[8]。临床应用中如果患者出现轻度糜烂、接触性出血及下腹坠痛等表现,应及早告知患者立刻接受临床检查,对可疑图像的患者需立刻进行活检,所以这也要求在进行临床诊断的过程中需要具有经验的临床医师来进行操作,以便保证检验结果的规范性,提升检验结果的准确性。
综上,TCT、阴道镜检查均可用于筛查和诊断宫颈癌与癌前病变,但联合检测的诊断价值更高,是一种更为有效的诊断手段。

