ICU 机械通气患者腹内压与肠内营养喂养不耐受的相关性
朱苑霞 郑燕华 蔡艳
肠内营养(enteral nutrition,EN)是改善ICU 危 重患者免疫功能、维持肠黏膜生理屏障作用的重要营养支持方式。临床实践发现,如何把握危重患者EN 时机较为困难,EN 失败率较高,易出现各种不良反应,以胃肠道喂养不耐受较为常见[1]。有研究指出[2],ICU 机械通气患者是EN 喂养不耐受的高发人群,患者的发病率在80%~85%。EN 喂养不耐受会导致患者的肠内营养喂养不足,导致其营养水平难以达标,进一步延长患者住ICU 时间及机械通气时间,增加患者的病死率[3-4]。目前尚缺乏对机械通气EN 耐受性状况的客观评价指标,近年来,国内外临床和基础实验表明,EN 的耐受性与腹内压有关[5]。基于此,本研究探讨ICU 机械通气患者腹内压与EN 喂养不耐受的相关性,现报道如下。
1 对象与方法
1.1 研究对象
选取2019 年2—12 月医院ICU 机械通气患者80 例为研究对象,纳入条件:年龄≥18 岁;入住ICU 时间≥6 d;均采取机械通气治疗,早期肠内营养喂养。排除恶性肿瘤、中途转院、临床资料不完整患者。其中男47 例,女33 例。年龄21~79 岁,平均 50.08±5.56 岁。患者生理与慢性健康评分4~34 分,平均19.9±6.5 分。疾病类型:呼吸系统疾病31 例,循环系统疾病28 例,心血管系统疾病11 例,其他 10 例。
1.2 资料收集
患者入ICU 后24 h 内收集性别、年龄、体质量等一般人口学资料和疾病诊断类型、呼吸机的参数、EN 开始时间、药物使用情况;在患者EN 前及EN后第1~3 天检测患者腹内压水平,并评估其EN 喂养不耐受发生率及各症状表现。腹内压水平监测参照世界联合会指南,本次研究基线腹内压水平测定在EN 前1 d 进行,EN 后每隔6 h 测量1 次腹内压水平,取第1~3 天水平计算平均值为EN3 d 后的腹内压均值。同时在EN 过程中监测患者肠鸣音、腹泻、胃肠道出血、24 h 胃残余量等发生情况。
1.3 判断标准
①喂养不耐受判断标准。根据ICU 机械通气患者胃肠道症状,如EN 过程中发生反流、消化道呕吐、腹胀、腹泻症状或连续滴注6 h 后回抽胃残余量高于250 ml,符合任一项或同时有多项者即可确定为喂养不耐受,3 d 内未发生以上任一症状则为喂养耐受。②呕吐/反流判断标准。12 h 内患者口中有营养液出现。③腹泻判断标准。大便次数>4 次/d,量小于500 ml,大便湿软、不成形。 ④肠鸣音减弱或消失判断标准。肠鸣音>4 次/min,或者是3~5 min1 次。⑤便秘判断标准。3 d 内患者未自主排便,或者是予以甘油剂灌肠后仍不能排便者,或者是排便量<50 g。⑥胃肠道出血判断标准。反流/呕吐液体中或大便中可见血性液体, 采用实验室潜血试验确诊。⑦24 h 胃残余量。从患者开始EN 后,每4 h对胃内容物进行回抽,计算24 h 内液体总量。
1.4 统计学处理
采用 SPSS21.0 统计学软件分析处理数据,计数资料计算百分率;两个变量间的相关性采用线性相关分析。采用ROC 曲线评价腹内压与EN 喂养不耐受的判别能力及筛选临界值。检验水准α=0.05,P<0.05 为差异具有统计学意义。
2 结果
2.1 患者肠内营养喂养不耐受发生情况
80 例患者的肠内营养喂养不耐受发生率为75%,其中肠鸣音消失或减弱的发生率为55%,腹泻发生率为48.8%,见表1。

表1 80 例患者的肠内营养喂养不耐受发生情况
2.2 腹内压水平与喂养不耐受的关系
80 例患者的腹内压基线水平0 级患者65 例,Ⅰ级患者12 例,Ⅱ级患者3 例,无≥Ⅲ级患者。80 例患者肠内营养3 d 后的腹内压水平0 级患者50例,Ⅰ级患者13 例,Ⅱ级患者15 例,≥Ⅲ级患者2 例。相关性分析结果显示,ICU 机械通气患者的腹内压水平和喂养不耐受呈正相关(P<0.05);ICU机械通气患者的腹内压基线水平和EN3d 后的腹内压水平与呕吐/反流(P<0.05)、胃肠道症状数量(P<0.05)、腹泻(P<0.05)、停止肠内营养(P<0.05)呈正相关;与肠鸣音减弱或消失(P<0.05)呈负相关,见表2。
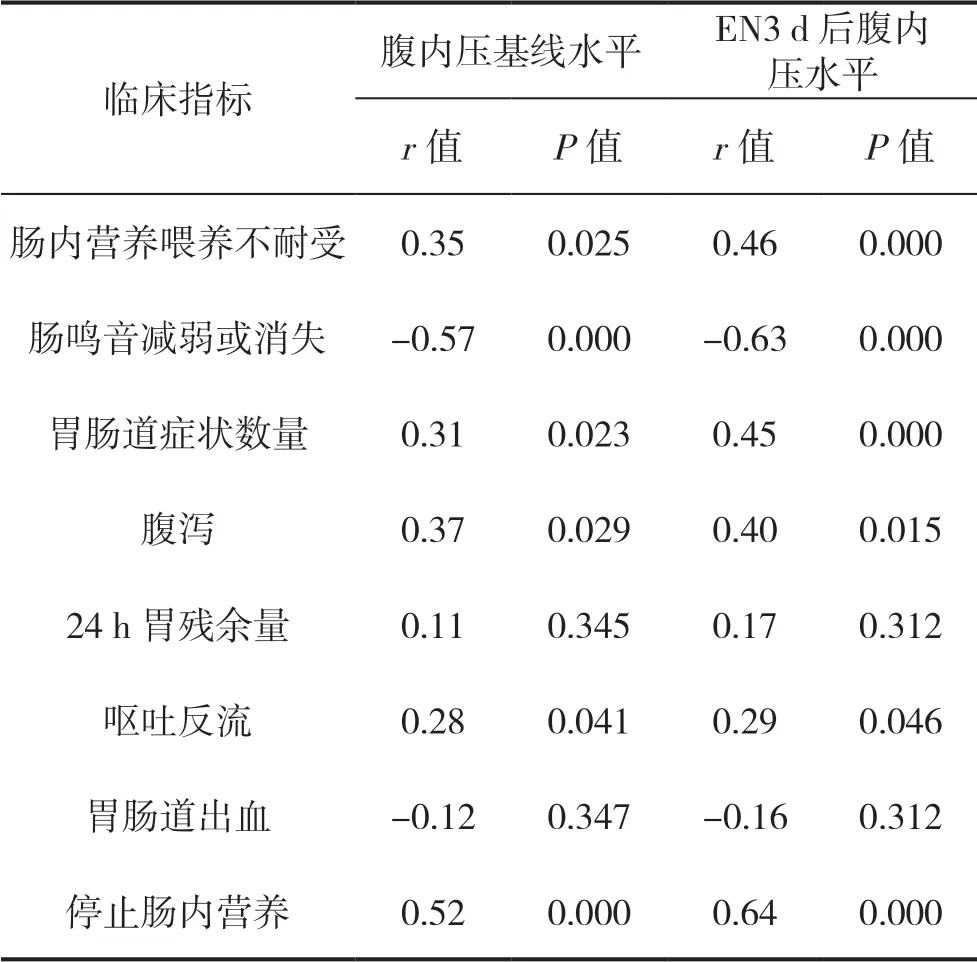
表2 腹内压水平与喂养不耐受的关系
2.3 腹内压基线水平及EN3 d 后腹内压水平与喂养不耐受关系的ROC 曲线分析
腹内压基线水平与EN3 d 后的腹内压均值预测EN 喂养不耐受的ROC 曲线AUC 区域分别为0.784(95%CI:0.676~0.893)和0.857(95%CI:0.766~0.949),临界值分别为腹内压基线水平>9.75 mmHg(1 mmHg=0.133 kPa);EN3 d 后 的 腹 内 压 均 值>11.25 mmHg。见图1。

图1 腹内压与喂养不耐受关系的ROC 曲线分析
3 讨论
ICU 机械通气患者始终处于高分解代谢状态,容易发生胃肠道功能紊乱、腹内高压与肺顺应性变差等问题[6]。为保证ICU 患者机体功能正常,多为其提供EN。对ICU 机械通气患者早期开展EN,可有效改善其胃肠道屏障功能,减少菌群移位现象,促进患者的胃肠道激素分泌,有效改善其胃肠道功能,间接提升患者的免疫功能,提高患者的营养水平,减少远期并发症,改善预后[7-8]。但是,患者EN 期间容易出现喂养不耐受症状, 主要是因为ICU 患者的病情比较危重,腹内压较高,胃肠动力不足[2,9]。本研究相关性分析结果显示,ICU 机械通气患者的腹内压水平和喂养不耐受呈正相关(r=0.35,0.46;P<0.05),证实了上述EN 的耐受性与腹内压有关的观点。也有研究指出[10],某些医疗、护理干预也可诱发喂养不耐受的发生。患者一旦发生喂养不耐受,会导致早期肠内营养终止或暂停,妨碍患者的康复,延长机械通气时间及ICU 居住时间, 甚至会增加患者的病死率。为提高ICU 机械通气患者的生存率,缩短患者的康复时间与住院时间,临床应警惕肠内营养喂养不耐受的发生,及时做好预防措施[11]。
本研究相关性分析结果显示,ICU 机械通气患者的腹内压基线水平和EN3 天后的腹内压水平与呕吐/反流、胃肠道症状数量、腹泻、停止肠内营养呈正相关(P<0.05)说明机械通气患者腹内压水平增高时,可能造成EN 过程出现腹泻、呕吐/反流等消化道症状,要考虑是否需停止EN。这可能是由于EN 后,各种因素引起腹内压水平升高,而腹内压水平升高时明显增加胃肠系统不良反应症状数量,造成呕吐/反流发生增多。英旭等[12]对72例ICU 多发伤和围术期患者,予以EN 过程中,连续3 d 检测腹内压水平,认为腹内压基线水平可作为预测EN 过程中患者喂养不耐受发生率,当腹内压水平≥14 mmHg 时,患者更易发生喂养不耐受。本研究结果显示,ICU 机械通气患者的腹内压基线水平和EN3 天后的腹内压水平与肠鸣音减弱或消失(r=-0.57,-0.63;P<0.05)呈负相关。说明机械通气患者IAP 增高时,肠管及肠壁血管受压明显,容易引起肠壁缺血,进而延缓肠蠕动,其肠鸣音趋于减弱或者是消失状态。这也提示我们,对于ICU 机械通气患者,临床护理人员应重点关注其肠鸣音恢复状况,一旦患者出现肠鸣音减弱或者是消失状态,应及时报告主治医师早采取有效措施,以减少患者不良预后。
本研究中,由腹内压基线水平和EN3 d 后腹内压均值判断EN 喂养不耐受的ROC 曲线图显示,曲线下AUC 面积为0.784(95%CI:0.676~0.893)和0.857(95%CI:0.766~0.949),具有极好的预测准确性,说明机械通气患者腹内压对其EN 喂养不耐受有一定预测价值。Youden 指数确定腹内压基线与EN3 d 后腹内压均值最佳临界值为9.75、11.25 mmHg,当腹内压基线水平>9.75 mmHg,腹内压基线水平预测喂养不耐受的灵敏度为75%、特异性为75%。当EN3 d 后的腹内压均值>11.25 mmHg,EN3 d 后的腹内压均值预测喂养不耐受的灵敏度为93.3%、特异性为65%。EN3 d 后的腹内压均值测定可反映机械通气患者胃肠功能损伤状态,对EN喂养不耐受的实际把握意义更大,提示护理人员,当患者EN3d 后的腹内压均值>11.25 mmHg,更应警惕喂养不耐受发生[13-14]。
综上所述,ICU 机械通气患者的腹内压水平与肠内营养喂养不耐受呈正相关,医护人员需加强患者的腹内压监测,当腹内压基线水平≥9.75 mmHg与EN3 d 后的腹内压均值≥11.25 mmHg 时,警惕EN 喂养不耐受的发生,做好预防措施。

