使用下腹部陈旧手术切口做直肠癌标本取出和预防性造口的可行性研究
崔伟 张玉瑾 孙亮 魏小军 李世拥
近年来,为了降低直肠癌保肛手术后吻合口漏、致死性并发症以及再次手术的发生率,越来越多的患者接受了预防性末端回肠双腔造口[1-4]。有研究认为,与横结肠双腔造口相比,其可降低造口及造口还纳相关并发症的发生率;并具有吻合口血供良好,还纳简单,患者恢复较快等优点,因而在临床工作中得到广泛的应用[5-8]。有些直肠癌患者既往曾接受过下腹部或盆腔脏器手术,那么能否利用这些陈旧的手术切口来做标本取出和预防性末端回肠双腔造口从而减少腹部切口以达到更加微创和美容的效果?对于这些患者,我们进行了初步的研究,取得了较好的效果,现报告如下。
资料与方法
一、一般资料
回顾性分析解放军总医院第七医学中心普通外科2017年1月~2019年6月间收治的中低位直肠癌腹腔镜保肛手术后行末端回肠双腔造口的患者的临床资料,其中22例应用了既往下腹部或盆腔脏器手术切口取出标本和预防性造口,为观察组。患者中男性5例,女性17例,年龄32~72岁,平均(52.7±7.6)岁,距离前次手术时间为5~31年。手术类别:小肠手术2例,阑尾手术3例,子宫及附件手术9例,剖宫产手术8例。切口类型:右中下腹经腹直肌切口3例,麦氏切口2例,下腹部左侧旁正中切口4例,下腹部正中切口8例,下腹部横切口5例。选取同期情况相近的经左侧腹直肌切口取标本,经右下腹行预防性造口的直肠癌患者40例作为对照组,术后2~3个月还纳造口。两组间具有可比性,详见表1。方案经医院伦理委员会批准,并征得患者本人或家属同意。
二、手术操作
所有患者均采用腹腔镜手术,待闭合肿瘤远端直肠肠管后开始操作并计时、计算出血量,观察组利用原陈旧手术切口全部或一部分,长约4 cm~5 cm,逐层切开进腹,去除异物,必要时切除切口瘢痕。置切口保护套后取出标本,处理裁剪过的乙状结肠系膜,切断肿瘤近端乙状结肠肠管,置入抵钉座,重建气腹,自肛门进入吻合器完成吻合。放气后将距回盲部30 cm~40 cm处的回肠自切口提出体外,支撑棒穿过系膜无血管区做支撑,在对系膜缘顺肠管走行方向切开3 cm,外翻与皮肤缝合,覆盖造口袋,如切口过长,可于切口上下两端各做一针皮肤及皮下缝合。
表1 两组患者的一般状况比较(±s,例)
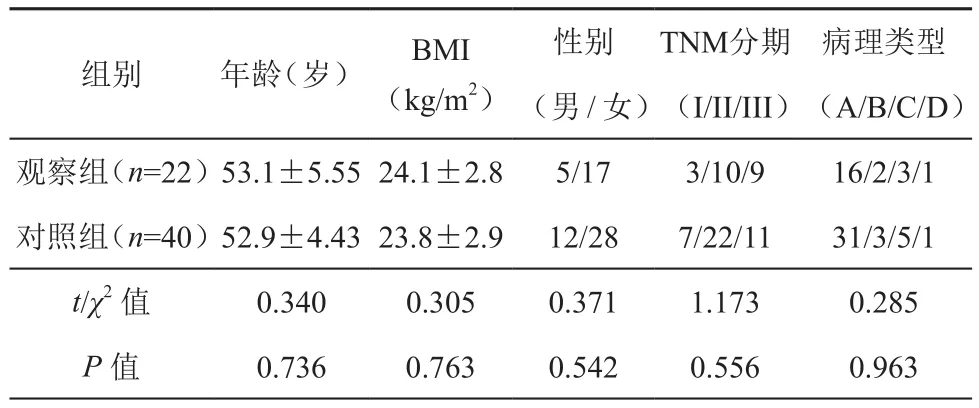
表1 两组患者的一般状况比较(±s,例)
注:A:腺癌;B:黏液腺癌;C:未分化癌;D:其他
组别 年龄(岁) BMI(kg/m2)性别 TNM分期 病理类型(男/女)(I/II/III)(A/B/C/D)观察组(n=22)53.1±5.55 24.1±2.8 5/17 3/10/9 16/2/3/1对照组(n=40)52.9±4.43 23.8±2.9 12/28 7/22/11 31/3/5/1 t/χ2 值 0.340 0.305 0.371 1.173 0.285 P值 0.736 0.763 0.542 0.556 0.963
对照组采用传统方法,于左下腹做一经腹直肌切口长约5 cm用于取标本,再于右下腹做一直径约3 cm~4 cm圆形切口用于预防性造口,其余同观察组。常规腹膜、腹壁均不与造口肠管做缝合固定。术后7~10天拔除支撑棒。一般术后2~3个月还纳造口,还纳前需排除肿瘤复发转移并明确造口远端肠管的通畅性。
三、观察指标及随访
比较两组患者手术时间、术中出血量、术后进食时间、造口袋首次渗漏时间、结直肠吻合口漏发生率。疼痛情况采用视觉模拟评分法(VAS)描述,并比较患者术后72小时内疼痛情况评分及使用镇痛药物人次。出院时采用功能状态(Karnofsky)评分评价患者功能状态,所有患者随访3~36个月。
四、统计学分析
采用SPSS 11.5软件包进行统计学处理,计量资料比较采用t检验,计数资料比较采用Fisher确切概率检验,以P<0.05为差异有统计学意义。
结 果
两组患者手术时间、术中出血量、术后进食时间、造口袋首次渗漏时间、结直肠吻合口漏发生率相比较差异均无统计学意义(t=2.539、0.879、0.866,0.774,χ2=6.508;P>0.05),详见表2。观察组术后各时点患者疼痛情况评分分值均显著低于对照组(t=5.695、7.614、6.677;P<0.05),术后使用镇痛药物人次显著下降(χ2=5.213,P<0.05),详见表3。两组患者造口相关并发症发生率、造口还纳相关并发症发生率相比较差异均无统计学意义(P>0.05),详见表4、表5。观察组Karnofsky功能状态评分为(83.7±5.6)分,显著高于对照组(78.4±5.2)分,差异有统计学意义(t=2.906,P<0.05)。
表2 两组患者一般状况(±s,例)
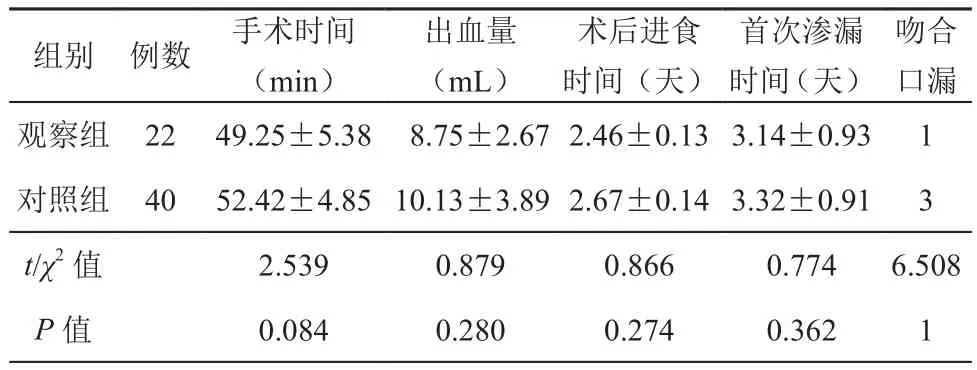
表2 两组患者一般状况(±s,例)
组别 例数 手术时间(min)出血量(mL)首次渗漏时间(天)术后进食时间(天)吻合口漏观察组 22 49.25±5.38 8.75±2.67 2.46±0.13 3.14±0.93 1对照组 40 52.42±4.85 10.13±3.89 2.67±0.14 3.32±0.91 3 t/χ2 值 2.539 0.879 0.866 0.774 6.508 P值 0.084 0.280 0.274 0.362 1
表3 两组患者术后疼痛情况(±s,分)
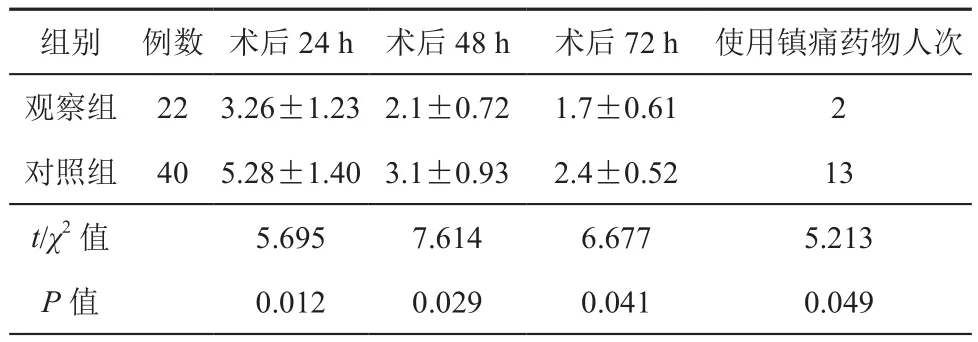
表3 两组患者术后疼痛情况(±s,分)
组别 例数 术后24 h 术后48 h 术后72 h 使用镇痛药物人次观察组 22 3.26±1.23 2.1±0.72 1.7±0.61 2对照组 40 5.28±1.40 3.1±0.93 2.4±0.52 13 t/χ2 值 5.695 7.614 6.677 5.213 P值 0.012 0.029 0.041 0.049
讨 论
目前,在世界范围内,结直肠癌的发病率呈上升趋势,应引起外科医生重视[9-10]。随着理念以及技术上的进步,保肛手术得到广泛的开展。预防性末端回肠双腔造口较好地解决了直肠癌保肛手术后吻合口漏这一困扰多年的难题,符合外科快速康复的理念。随着结直肠癌患者的增多,外科医生经常在临床工作中遇到曾接受过下腹部或盆腔脏器手术的直肠癌患者,比如:阑尾手术、小肠手术、妇科手术、剖宫产手术。对于这一类需要做预防性末端回肠双腔造口的患者,能否将这些陈旧手术切口利用起来,以避免新的手术切口,从而达到更加微创和美容的效果?尤其是在一些刚开展经自然腔道取标本手术的单位,利用陈旧切口可以缩短学习曲线,符合经自然腔道取标本手术减少腹部切口的理念[11-12]。有鉴于此,本中心对这一类患者做了一些有益的探索,取得了较好的效果。
研究发现,使用下腹部陈旧手术切口做标本取出和预防性造口,并未增加手术难度,也未增加造口相关并发症及造口还纳相关并发症的发生率,说明这一方法在技术上是安全可行的。手术后患者疼痛明显减轻,功能状态更优,更加符合微创外科的理念。对于反复使用同一切口,会不会增加进腹难度,增加切口并发症的发生率,术者往往是有所顾虑的。第二次手术距前次手术时间比较长,陈旧切口已愈合良好,处于成熟期,利用其进腹并不困难;并且可在腹腔镜下分离原切口下方网膜及肠管的粘连,进腹时也没有损伤腹腔脏器的风险。本研究证实,造口还纳术后,使用前次手术切口的患者,切口脂肪液化及感染的发生率未明显升高,随访3~36个月,切口疝的发生率也未显著升高,这一方面是因为小肠造口相较结肠造口污染程度轻,另一方面是因为仅使用陈旧切口的一段,且在无菌条件下对切口进行了妥善的关闭。
术中需注意以下要点:切除皮肤表面的瘢痕疙瘩,沿原切口逐层进腹,去除切口内可能存在的异物;不需使用切口全长,仅使用适合造口的一段,比如使用下腹部正中切口时既不要过于靠近肚脐,也不要过于靠近耻骨联合,要考虑到便于后期使用造口护理产品;切口要兼顾美观,比如使用下腹部横切口时应使用中间一段,不宜因为便于手术操作而过于靠近左侧;如切口过大,可于切口上下两端各做一针皮肤及皮下缝合,不必担心造口旁疝,因为多数患者短期内即能还纳;术中注意充分松解乙状结肠系膜及左侧腹膜,尽量在腔镜下把结肠系膜裁剪好,以便于游离的肠管提出腹腔;使用末端回肠肠管做造口时注意避免肠管扭曲,可使用碘伏棉球探查造口的通畅性;行造口还纳手术时,应注意无菌操作,并对切口进行妥善的关闭。
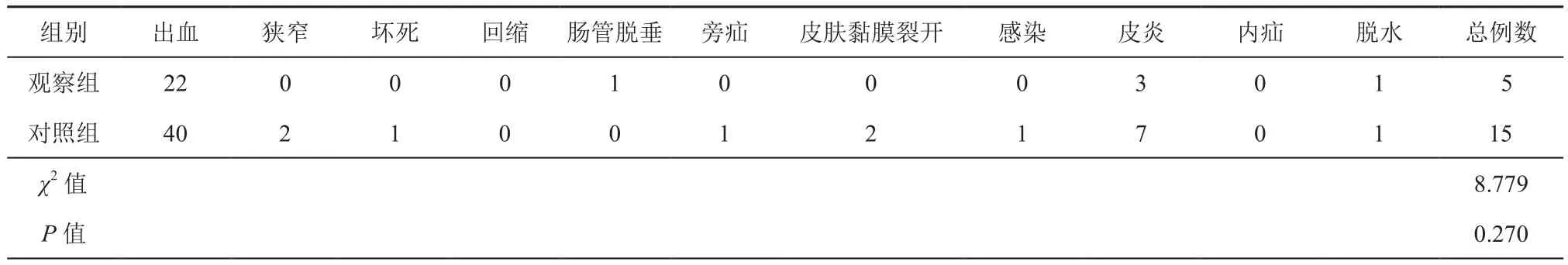
表4 造口相关并发症
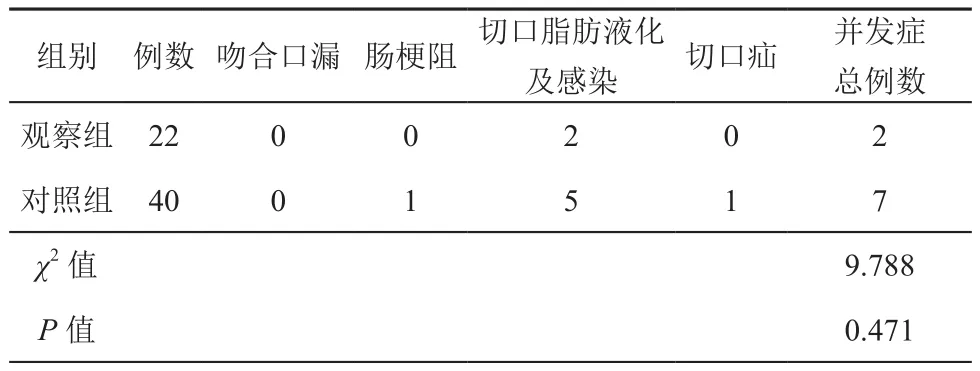
表5 造口还纳相关并发症
综上所述,对于中低位直肠癌保肛手术后行末端回肠双腔造口的患者,使用下腹部陈旧手术切口做标本取出和预防性造口是安全可行的,患者术后恢复较快,值得临床应用。

