胸腔积液γ-干扰素释放试验对老年结核性胸膜炎诊断及预后预测价值
罗文昭,韦 庆,唐毓宜,王友娟
结核性胸膜炎(tuberculous pleurisy, TP)为临床常见的肺外结核病,是由结核分枝杆菌及其自溶产物、代谢产物进入胸膜腔引起的胸膜炎症[1-4]。老年TP患者因自身免疫力、修复能力较差,故临床表现常不典型,诊断和鉴别诊断较为困难;而且老年TP患者药物耐受性差,治疗效果和预后不理想,病死率较高,给临床治疗带来一定挑战[5-6]。TP后期常见胸膜增厚,可致肺功能减退及支气管扩张等不可逆性改变,影响患者生存质量[7-8]。因此,如何提高老年TP早期检出率以及预测预后是提高老年TP人群疾病控制率的关键。γ-干扰素释放试验(interferon-gamma releasing assay, IGRAs)是近年来检测结核分枝杆菌感染新方法,该方法基于胸膜对结核分枝杆菌高度免疫反应原理,通过检测被结核分枝杆菌感染的T细胞分泌的γ-干扰素来确定是否存在结核分枝杆菌感染,被多数国内外研究证实在诊断TP方面有较高敏感度和特异度[9-11]。目前,临床上IGRAs与老年TP患者预后关系相关研究尚不多见,故IGRAs与老年TP患者预后关系尚不清楚。为此,本研究采用胸腔积液结核感染T细胞斑点试验(T cell spot test of tuberculosis infection, T-SPOT.TB)检测γ-干扰素释放情况,探讨胸腔积液IGRAs在老年TP诊断和预后预测中价值,旨在为老年TP临床诊断和预后判断提供一定参考。
1 资料与方法
1.1一般资料 选取2016年1月—2017年8月在河池市人民医院就诊的老年胸腔积液143例作为研究对象,入院后均完善相关实验室和影像学检查,据临床确诊结果将其分为TP组和非TP组两组。TP组75例,男40例,女35例;年龄66~72(69.25±4.58)岁。纳入标准:①出现发热、畏寒及乏力等典型结核全身中毒症状;②经胸腔积液或胸膜组织改良罗氏培养(阳性)、细菌型鉴定(结核分枝杆菌阳性)或胸膜病理检查(干酪性肉芽肿伴抗酸杆菌阳性)初次确诊为TP;③治疗依从性好。排除标准:①处于急性病毒感染期者;②近期应用免疫抑制剂者;③在入组本研究前已接受抗结核药物治疗者;④临床诊断不明确或缺乏细菌学、病理学证据临床诊断TP者;⑤有结核病史或结核接触史者;⑥胸腔积液过少无法穿刺抽吸者。非TP组68例,均经胸腔积液或胸膜组织改良罗氏培养、细菌型鉴定或胸膜病理检查排除结核可能,其中男35例,女33例;年龄67~70(68.75±4.09)岁;胸膜转移癌17例,肺炎旁胸腔积液和风湿性疾病各20例,肺栓塞11例。两组性别和年龄比较差异均无统计学意义(χ2=0.050,P=0.824;t=0.685,P=0.494),有可比性。
老年TP 75例中完成1年抗结核治疗共70例,中途放弃治疗2例和转院治疗3例排除。每月复查B 超了解胸腔积液排出情况,根据不同胸腔积液排净时间将老年TP患者分为1~3个月组(26例),3~4个月组(21例)和≥4个月组(23例)3组。1~3个月组男14例,女12例;年龄67~71(69.05±4.31) 岁;病程2~6(4.23±1.35) 年。3~4个月组男11例,女10例;年龄66~72(69.11±4.25) 岁;病程3~7(4.05±1.46) 年。≥4个月组男12例,女11例;年龄67~71(69.42±4.13) 岁;病程3~7(4.31±1.51) 年。3组性别、年龄及病程比较差异无统计学意义(χ2=0.246,P=0.884;F=1.032,P=0.106;F=0.823,P=0.349),具有可比性。胸腔积液排净后行胸部X线或CT检查,胸膜厚度≥2 mm为胸膜增厚[12]。根据是否胸膜增厚将老年TP患者分为胸膜增厚组(31例)和胸膜未增厚组(39例)两组。胸膜增厚组男16例,女15例;年龄66~71(69.16±4.46) 岁;病程2~7 (4.36±1.35) 年。胸膜未增厚组男21例,女18例;年龄67~72(69.21±4.52)岁;病程2~6(4.07±1.29) 年。两组性别、年龄及病程比较差异无统计学意义(χ2=0.695,P=0.405;t=0.653,P=0.435;t=0.762,P=0.309),具有可比性。
本研究经医院医学伦理委员会批准同意执行,且患者和(或)其家属对本研究均知情同意并签署知情同意书。
1.2胸腔积液T-SPOT.TB和生化检测 所有患者入组后或抗结核治疗前行胸腔穿刺采集胸腔积液标本10 ml置于肝素抗凝管,2 h内完成T-SPOT.TB检测,试剂盒购自英国Oxford Immunotech公司,采用Elispot自动分析仪(美国CTL公司生产) 进行斑点形成细胞(spots forming cells, SFC)阅读与计数。IGRAs阳性结果判读标准[13]:阴性对照孔斑点数≤10 SFC/2.5×105胸腔积液单个核细胞时,5~7为灰质区,<5为阴性。(A孔-阴性对照孔)和(或)(B孔-阴性对照孔)斑点数≥8 SFC/2.5×105胸腔积液单个核细胞时为阳性。
胸腔积液常规生化检测包括淋巴细胞、蛋白及乳酸脱氢酶。另采用酶联免疫吸附试验法检测胸腔积液C反应蛋白(C reactive protein, CRP)水平,该试验操作由河池市人民医院检验中心完成,所有操作步骤严格按说明书进行,实验室温度和湿度均符合要求。
1.3临床治疗 确诊老年TP患者均给予3E(S)HRZ/9EHR抗结核治疗,即前3个月强化,好转后9个月巩固,强化阶段异烟肼0.3 g(链霉素0.75 g肌内注射,每日1次)、利福平0.45 g、吡嗪酰胺1.5 g、乙胺丁醇0.75 g每日1次顿服,巩固阶段异烟肼0.3 g、利福平0.45 g、吡嗪酰胺1.5 g每日1次顿服。中等以上胸腔积液者积极给予糖皮质激素治疗,必要时行胸腔积液引流;胸腔积液分隔或包裹者给予胸腔注射尿激酶。
1.4观察指标 比较TP组和非TP组,1~3个月组、3~4个月组和≥4个月组,以及胸膜增厚组和胸膜未增厚组胸腔积液T-SPOT.TB及生化检测结果;并应用受试者工作特征(receiver operating characteristic curve, ROC)曲线分析胸腔积液T-SPOT.TB检测SFC对老年TP患者诊断和预后预测价值。

2 结果
2.1TP组和非TP组胸腔积液T-SPOT.TB和生化检测结果比较 TP组胸腔积液IGRAs阳性69例,阳性率92.00%,非TP组胸腔积液IGRAs阳性40例,阳性率58.82%,两组胸腔积液IGRAs阳性率比较差异有统计学意义(χ2=21.661,P<0.001)。TP组胸腔积液SFC和淋巴细胞、蛋白、乳酸脱氢酶、CRP均高于非TP组,差异有统计学意义(P<0.01),见表1。
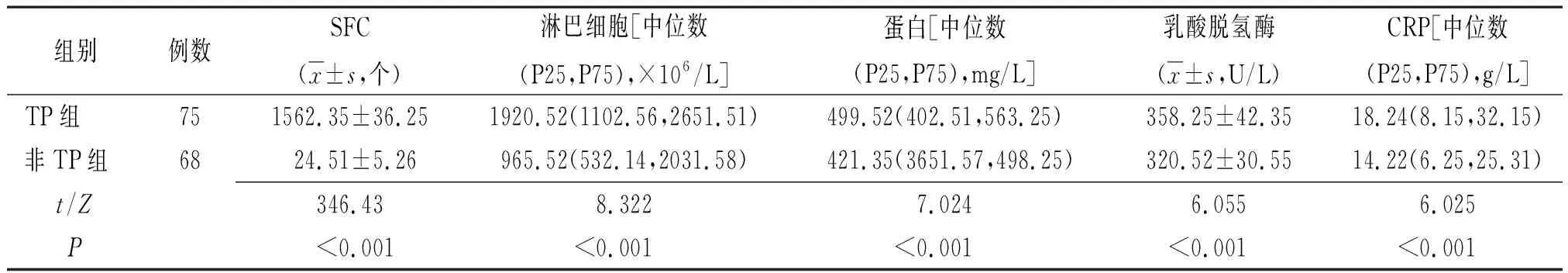
表1 老年TP患者和非TP患者胸腔积液T-SPOT.TB和生化检测结果比较
2.2胸腔积液T-SPOT.TB检测SFC对老年TP患者诊断价值分析 ROC曲线分析结果显示,胸腔积液T-SPOT.TB检测SFC诊断老年TP的曲线下面积(area under the curve, AUC)为0.968[95%可信区间:(0.942,0.993),P<0.001],最佳截断值为212.05个,此截断值下诊断老年TP的灵敏度和特异度分别为92.00%(69/75)和94.12%(64/68),见图1。
2.3不同胸腔积液排净时间老年TP患者胸腔积液T-SPOT.TB和生化检测结果比较 1~3个月组、3~4个月组和≥4个月组3组胸腔积液SFC和淋巴细胞、CRP总体比较差异均有统计学意义(P<0.01)。胸腔积液SFC和淋巴细胞、CRP ≥4个月组高于1~3个月组和3~4个月组,差异均有统计学意义(≥4个月组 vs 1~3个月组:t=39.728、P<0.001,Z=21.885、P<0.001,Z=2.344、P=0.025;≥4个月组 vs 3~4月组:t=19.266、P<0.001,Z=3.776、P=0.001,Z=2.435、P=0.027)。胸腔积液SFC 3~4个月组高于1~3个月组,差异有统计学意义(t=23.561、P<0.001);胸腔积液淋巴细胞和CRP 1~3个月和3~4个月组比较差异无统计学意义(Z=1.255,P=0.216,Z=1.501,P=0.141)。见表2。
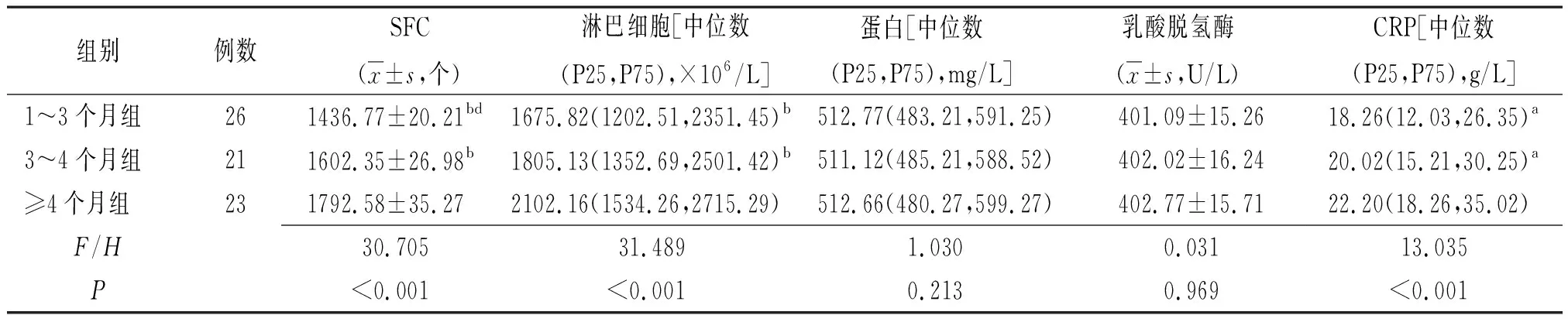
表2 不同胸腔积液排净时间老年TP患者胸腔积液T-SPOT.TB和生化检测结果比较
2.4胸膜增厚与未增厚老年TP患者胸腔积液T-SPOT.TB和生化检测结果比较 胸膜增厚组胸腔积液SFC和淋巴细胞、CRP明显高于胸膜未增厚组,差异有统计学意义(P<0.01),见表3。
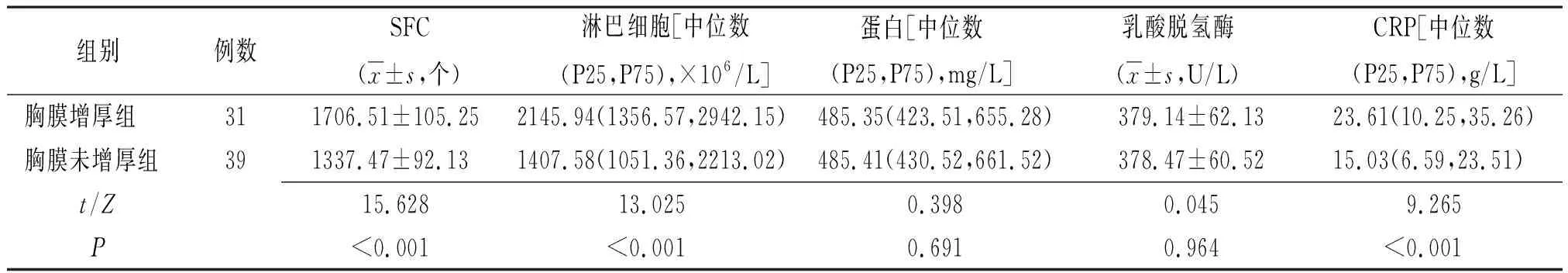
表3 胸膜增厚与未增厚老年TP患者胸腔积液T-SPOT.TB和生化检测结果比较
2.5胸腔积液T-SPOT.TB检测SFC对老年TP患者预后预测价值分析 以是否发生胸膜增厚为因变量(0=否,1=是)对胸腔积液T-SPOT.TB检测SFC对老年TP患者的预后预测价值进行分析,ROC曲线分析结果显示,胸腔积液T-SPOT.TB检测SFC预测老年TP预后的AUC为0.813[95%可信区间:(0.697,0.929)],P<0.001),最佳截断值为1405.25个,此截断值下预测老年TP预后的灵敏度和特异度分别为87.10%(27/31)和82.05%(32/39),见图2。
3 讨论
结核病发病率随年龄增加呈上升趋势[14-18],老年人群为结核高危人群是结核病防治的重点对象。由于老年人的特殊体质,其结核病诊断和治疗均较其他人群困难,在同样的治疗方案下,可能出现不同的预后[19-20]。因此,提升老年TP早期诊断水平和预后预测能力是临床提高老年TP治疗水平的关键。
目前,临床上TP诊断主要依靠病史、临床表现、胸腔积液和影像学检查等,但是诊断效果往往不十分理想[21]。结核分枝杆菌培养是诊断TP的金标准,但培养阳性率低且耗时较长;胸膜病理学检测特异度高,但属有创性操作,易造成气胸等并发症[22-24]。IGRAs是近年来检测结核分枝杆菌感染的新方法,主要通过检测T淋巴细胞在抗原刺激下释放γ-干扰素,间接判断患者是否存在结核分枝杆菌感染,由于外周血中效应T细胞经抗原刺激后分泌γ-干扰素不能区分结核分枝杆菌潜伏感染和活动性结核病[25],同时由于结核分枝杆菌感染部位具有隔室化效应,胸腔积液T-SPOT.TB可能比外周血检测γ-干扰素释放可获得更高的诊断价值[26-29]。因此,本研究采用胸腔积液T-SPOT.TB检测γ-干扰素释放情况,结果显示TP组胸腔积液IGRAs阳性率92.00%高于非TP组胸腔积液IGRAs阳性率58.82%;TP组胸腔积液SFC和淋巴细胞、蛋白、乳酸脱氢酶、CRP均高于非TP组,与刘菲等[30]研究结果一致。本研究ROC曲线分析结果显示,胸腔积液T-SPOT.TB检测SFC诊断老年TP的AUC为0.968,最佳截断值为212.05个,此截断值下诊断老年TP的灵敏度和特异度分别为92.00%和94.12%。Liao等[31]分析胸腔积液T-SPOT.TB诊断TP的价值,结果显示灵敏度和特异度分别为95.70%和100.00%,与本研究结果接近。提示胸腔积液T-SPOT.TB诊断老年TP具有真实性和可靠性。
TP患者胸膜腔除典型干酪样坏死外,还可出现胸膜粘连和肥厚等不同程度表现[32]。病理研究显示TP以胸膜充血、水肿、渗液、白细胞浸润、内皮细胞脱落和胸膜纤维蛋白沉着为特点,其中炎性细胞因子和纤维素是导致胸膜增厚的基础,如果胸腔积液得不到排除,大量积存于胸膜腔的蛋白质、细胞碎片、纤维素覆盖胸膜表面,导致胸膜吸收蛋白能力下降,胸膜增厚、肋膈角粘连,可造成胸痛、呼吸困难、肺功能受损等一系列并发症,影响患者预后和生存质量。目前,临床上少有IGRAs与老年TP患者预后的相关研究,而老年TP发生胸膜增厚和粘连的概率较大,预后较差[33]。有学者发现结核病患者经抗结核治疗后T-SPOT.TB存在一定转阴率[34-35],提示T-SPOT.TB可能为TP治疗效果观察和预后判断提供有效证据。本研究结果显示,胸腔积液SFC和淋巴细胞、CRP ≥4个月组高于1~3个月组和3~4个月组,胸腔积液SFC 3~4个月组高于1~3个月组;胸膜增厚组胸腔积液SFC和淋巴细胞、CRP明显高于胸膜未增厚组,差异有统计学意义。提示胸腔积液T-SPOT.TB检测SFC越高,胸腔积液消失时间越长,胸膜增厚概率越大,即老年TP患者预后越差。说明胸腔积液T-SPOT.TB对老年TP患者临床治疗效果判断和预后预测可能存在较大价值。本研究以是否发生胸膜增厚为因变量对胸腔积液T-SPOT.TB检测SFC对老年TP患者预后预测价值进行分析,ROC曲线分析结果显示,胸腔积液T-SPOT.TB检测SFC预测老年TP预后的AUC为0.813,最佳截断值为1405.25个,此截断值下预测老年TP预后的灵敏度和特异度分别为87.10%和82.05%。说明胸腔积液T-SPOT.TB可对老年TP患者不良预后做出准确预测。然而,由于本研究仅在抗结核治疗前进行胸腔积液T-SPOT.TB,尚未观察其在治疗过程中的动态变化情况,故关于何时检测胸腔积液T-SPOT.TB可达到对老年TP最理想的预测预后效果尚不确定,仍需要在今后研究中进一步探讨。
综上所述,老年TP患者胸腔积液T-SPOT.TB检测IGRAs阳性率和SFC明显高于非TP患者,且不同预后老年TP患者行胸腔积液T-SPOT.TB检测SFC均有一定差异性。胸腔积液IGRAs在老年TP诊断和预后预测中均有较高价值,临床应注重对老年TP患者行胸腔积液IGRAs,以早期诊断和治疗,积极预防胸膜增厚和粘连等不良临床结局发生。

