供者尿液肾损伤标志物检测与肾移植预后的关系
涂金鹏 冯 钢 史晓峰 裴广辉 莫春柏
为解决器官短缺的问题,越来越多的边缘供者应用于临床[1]。心脏死亡器官捐献(DCD)供者在器官获取前,需接受过长时间的针对原发病的治疗,多种药物可能影响移植物的功能,捐献者治疗过程中可能经历过低血压、低灌注等打击,移植肾功能恢复延迟(DGF)及原发性无功能(PNF)发生率偏高[2]。边缘供者的应用,加大了可供选择的器官来源,但同时面临的供者质量下降的问题使我们陷入了两难的境地。建立起一套简单有效的捐献器官判断指标体系,包括供者的取舍、器官的质量判断、器官功能维护及器官分配等,在器官移植工作中具有重要意义。
寻找能够早期诊断急性肾损伤的生物学指标,不但有助于对疾病进行早期干预,也有利于对治疗措施进行客观评价。近年来出现了几种可能成为早期诊断急性肾损伤的新型生物标志物,可快速、灵敏的反映肾脏功能的变化,其中包括中性粒细胞明胶酶相关脂质运载蛋白(neutrophil gelatinase-associated lipocalin,NGAL)、肾损伤分子1(kidney injury molecule-1,KIM-1)和白细胞介素18(interleukin-18,IL-18)。本文拟通过前瞻性研究DCD供者尿液中肾脏损伤标志物与预后的关系,以期为供者评估提供新的思路。
对象和方法
临床资料本研究收集从2015年10月~2017年5月于本中心行DCD供肾肾移植术的101例患者资料。所有受者均符合以下标准:(1)终末期肾病且首次接受肾移植手术的患者; (2)年龄>18岁;(3)术前淋巴毒试验阴性。
受者的排除标准:(1)同时接受肾脏以外的器官移植;(2)接受双肾移植的患者,(3)多次接受肾移植者;(4)ABO血型不合或交叉配型阳性;(5)怀孕、哺乳期妇女。所有受者术后随访期为半年。
研究内容供者资料包括:年龄、性别、死亡原因、高血压、糖尿病、取肾前血清肌酐,配型等。
受者资料包括:年龄、性别、透析时间、原发病、配型、PRA等。
供者尿液标本收集:在取肾前,留取供者尿液标本,保存于-80℃冰箱。尿液检测应用美国Raybio公司的酶免试剂盒,按照操作手册检测。
观察受者肾功能恢复情况和术后半年血清肌酐。DGF定义为术后1周内需要透析治疗。
统计学分析采用《SPSS 16.0》统计软件进行数据分析。先按术后是否发生DGF进行单因素分析,连续变量正态分布数据采用t检验,非正态分布数据采用非参数检验,定性变量采用卡方检验,单因素分析结果P<0.1的变量进行术后发生DGF的多因素回归分析。供者因素与术后6个月肌酐进行单因素分析,单因素分析结果P<0.1的变量进行多因素分析。P<0.05为差异有统计学意义。
结 果
一般资料本研究共计收集了101对肾移植供受者资料。其中供者平均年龄为45.1±13.6岁,取肾前肌酐59.2(39.5~83.7)μmol/L,体质量指数(BMI)为22.9±1.9 kg/m2。其中16例供肾应用血管活性药物,37例既往有高血压病史,55例死于脑血管意外。取肾前尿NGAL、KIM-1、IL-18分别为40(12~108)ng/ml、247.5(129.8~442) ng/ml、0.8(0.5~1.8) ng/ml。受者平均年龄为44±11.1岁(表1),术后出现DGF 9 例(8.9%),术后6个月平均肌酐为118.0±35.2 μmol/L。
DGF影响因素肾移植术后出现DGF 9例(8.9%),通过单因素方差分析发现DGF影响包括供者肌酐(P=0.02)、尿NGAL(P<0.001)、尿KIM-1(P<0.001)、尿IL-18(P<0.001),受者BMI(P=0.024)及受者原发病(P=0.025)(表1)。把单因素分析结果P<0.1的变量进行多因素回归分析发现,供者年龄(P=0.04)、尿NGAL(P<0.001)是DGF发生的独立危险因素,OR值分别是1.110(95%CI 1.005~1.226)和1.009(95%CI 1.004~1.014)。供者尿NGAL预测术后受者DGF的ROC曲线显示,AUC为0.882,说明供者尿NGAL对DGF均有较高的预测价值(图1)。

图1 供者尿NGAL预测受者DGF的ROC曲线NGAL:中性粒细胞明胶酶相关脂质运载蛋白;DGF:移植肾功能恢复延迟

表1 供、受者的一般情况
早期预后影响因素通过单因素方差分析供受者因素与术后6个月肌酐结果显示,影响术后6个月肾功能的因素包括:供者BMI(P=0.01)、供者年龄(P<0.001)、供者高血压(P=0.001)、尿KIM-1(P=0.008)、尿NGAL(P=0.001),受者BMI(P=0.012)和受者性别(P=0.015)(表2)。把单因素分析结果P<0.1的变量进行多因素线性回归分析后显示,供者尿NGAL、BMI和年龄是影响受者术后6个月肾功能的独立危险因素(表3)。

表2 供、受者因素与术后6个月肌酐的单因素分析
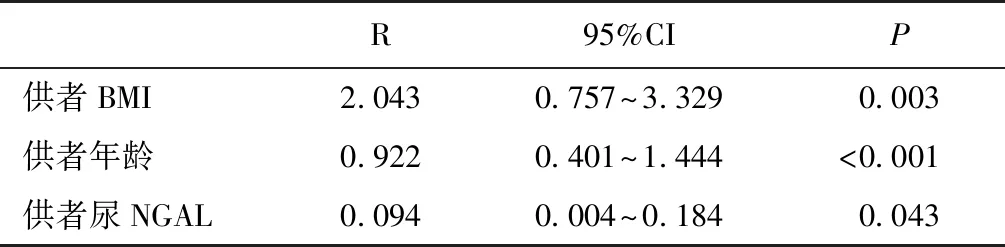
表3 供、受者因素与术后6个月肌酐的多因素回归分析
讨 论
目前器官评估主要通过供者危险因素评估、供者肌酐、病理、灌注指标等。美国器官获取与移植网络(Organ Procurement and Transplantation Network,OPTN)[3]纳入供者的十项基本情况信息,包括年龄、身高、体重、种族、高血压史、糖尿病史、死亡原因、血清肌酐水平、有无丙型肝炎病史和是否DCD捐献,并以此为基础计算出KDPI(Kidney Donor Profile Index,KDPI)评分。该评分纳入了很多供者信息,对于供者评估也更为准确,有助于扩大标准的供肾评估以及预后评估。但是,由于并未纳入可能存在的器官损伤、外伤或者畸形等与移植预后相关的信息,从而使KDPI有其局限性且其预测价值较低,无法单独评估供者是否可用[4]。病理活检作为移植肾诊断的金标准,具有重要意义。根据UNOS统计数据,美国47%肾脏弃用是基于病理活检结果,其中肾小球硬化、血管病变、间质纤维化是最主要的预后影响因素[5]。目前常用的病理评分包括MAPI评分、CADI评分及Banff评分等[6]。移植前病理评估也存在一些问题,如程序繁琐、等待时间长、延长供肾冷缺血时间、增加术后肾功能延迟恢复发生机会等,无法满足器官评判的需要[7]。供者血清肌酐是目前脑死亡期间肾脏活力最主要的评估的指标,但血清肌酐在肾脏储备功能下降明显时才会上升,一般在肾脏损伤2~3d后才会出现变化,因此,其并不能成为敏感而准确的指标[8]。此外,机械灌注指标如流量、阻力指数及灌注压力物等,对肾脏评估也有一定作用[9-10]。总之,目前供肾评估缺乏统一标准,主要依靠临床医师的主观判断。脑死亡期间尿标志物可在供者取肾前获得,有助于早期判断肾脏能否使用,且不会对肾脏造成损伤,有望成为肾脏活力评估的有效方法。
NGAL是脂质运载蛋白家族的一个成员,在泌尿系统中主要表达于肾脏近曲小管上皮细胞,而肾小球及肾单位的其他部分尚未见表达,提示NGAL与肾脏中肾小管损伤关系密切[11]。NGAL作为肾损伤的早期标志物最近成为热点。如果能够单独测量肾源NGAL,NGAL就有可能成为可被认定的肾小管细胞损伤的最佳标志物之一。一项前瞻性多中心研究表明,术后尿NGAL能更好预测移植后肌酐的变化趋势,是预测早期发生DGF的指标之一[12]。目前,对于肾移植术前供者尿NGAL对于肾移植预后影响的研究较少,且结论并不统一。2016年,Reese等[13]对1 304例脑死亡供者、2 441例肾移植受者进行研究,发现尿NGAL与DGF发生相关,但对于术后早期肾功能预测价值不大。本研究通过单因素方差分析、多因素回归分析发现供者尿NGAL是DGF发生的独立危险因素,对DGF具有较高的预测价值。供者尿NGAL也是术后6个月肾功能的独立影响因素。由此可见,供者尿NGAL对DGF的发生及早期肾功能均有一定预测价值。但由于样本量偏小,本课题未研究供者尿NGAL与移植肾失功的关系,尚不能把供者尿损伤标志物作为供者取舍的标准。
KIM-1是一种新的I型跨膜蛋白,当肾损伤发生后组织KIM-1胞外功能区可在金属蛋白酶介导下裂解并释放入尿,是一种敏感度和特异度都较高的诊断肾小管损伤的标志物[14]。Zhang等[15]对移植肾损伤病理标本进行了组织KIM-1检测,发现KIM-1表达对诊断急性小管坏死特异度和敏感度很高,和肾功能损害有良好的相关性,可与排斥反应鉴别。有文献报道,肾移植术后KIM-1水平与移植肾功能相关[16]。但脑死亡期间尿液KIM-1的相关研究偏少,Koo等[17]对94例脑死亡供者、109例肾移植受者进行研究,发现尿KIM-1无法预测DGF与术后移植肾功能。本研究单因素方差分析发现,尿KIM-1是DGF的影响因素,但进行多因素回归分析发现,尿KIM-1不是DGF发生的独立危险因素,不能作为DGF发生的预测指标。同时尿KIM-1是术后6个月肾功能的影响因素,但并非独立危险因素,无法预测早期肾功能恢复。
IL-18是一种促炎因子,缺血性肾损伤时IL-18作为前炎症因子可在近端肾小管诱导表达,随后很容易在尿液中检出。一个横断面研究已经证实,急性肾损伤的患者尿液中IL-18明显升高,而在泌尿系感染、慢性肾脏病、肾病综合征及肾前性氮质血症中并不升高[18]。目前对用于脑死亡供者评估尚无相关研究。本研究发现,单因素方差分析IL-18是DGF的影响因素,但多因素回归分析,尿KIM-1不是DGF发生的独立危险因素,且与术后早期肾功能无关。
综上所述,本研究发现供者尿液NGAL水平对移植肾预后有一定的评估作用,但无法作为供者取舍的标准。此外,影响供者质量干扰因素较多,单一特定蛋白质的变化,并不能体现脑死亡过程中细胞因子网络间的交互作用,也无法通过单一因子判断供肾质量。本课题组拟进一步研究脑死亡期间尿液中各种因子的并行变化与预后的关系,并与供受者危险因素、病理因素结合建立供肾活力评分标准。

