定期变换气管插管套囊位置对减少气道黏膜损伤的应用研究
刘超 杨昱琦 耿文 王季男
(首都医科大学附属北京中医医院心血管内科CCU,北京 100010)
气管插管进行机械通气是危重症患者抢救过程中重要手段,随着社会进步、生活水平提高及医学技术的发展,气管插管频率增加、时间延长,随之而来的气管插管后出现气管狭窄的比例越来越高,已成为导致气管良性狭窄的最常见原因之一[1]。其病理过程为多种因素引起气道黏膜损伤,组织细胞变性、坏死,继而发生慢性炎性细胞浸润和纤维组织增生、修复,导致损伤处腔内黏膜层明显增厚、胶原沉积和软骨膜炎,最终组织重塑、气道瘢痕引起气管狭窄[2]。因此,在进行气管插管患者中,探索减少气道黏膜损伤的预防方案显得尤为重要。本研究拟通过定期变换气管插管套囊位置,观察气道黏膜损伤情况,为临床工作提供依据。
1 资料与方法
1.1一般资料 选取我院2015年1月-2018年12月收入重症监护病房气管插管进行机械通气的患者120例。入选标准:(1)预计需进行较长时间机械通气。(2)既往无严重肺部疾病史,如慢性阻塞性肺疾病、哮喘、肺结核及肺部手术。(3)无严重肺部或气道炎症。(4)年龄≥18岁。排除标准:(1)入院时已存在气道黏膜损伤。(2)观察期间患者拔除气管插管或者进行气管切开。(3)任何因素导致研究中断。并通过医院伦理委员会审核并批准。按随机数字表法将120例患者分对照组和观察组各60例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
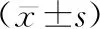
表1 两组患者一般资料比较 例
1.2方法
1.2.1气管插管型号选择 所有入选病例均进行气管插管,采用美国柯惠医疗器材有限公司生产的单腔气管插管,根据患者性别、身高、体质量选择气管插管型号,女性7.0#或7.5#,男性7.5#或8.0#。
1.2.2治疗护理方法 入组患者均进行常规治疗,床头抬高30°、早晚使用0.02%醋酸氯已定溶液进行口腔护理、使用相同类型气管插管固定器、使用气囊测压表进行气管插管套囊压力监测并维持在25~30 cmH2O(1 mmH2O≈0.098 kPa)[3]。所有患者气管插管当天均进行床旁胸片检查,明确气管插管末端位置。观察组患者在常规治疗基础上每日进行气管插管套囊位置调整,具体方法:气管插管当天行床旁胸片检查,明确气管插管末端位置,记录气管插管距门齿刻度,以主动脉球顶端水平为中心,进行上、下2 cm位置变换;调整时间为每日早晨口腔护理、充分吸引口腔分泌物后。
1.3观察指标
1.3.1气道黏膜观察 两组患者如果病情允许尽量采用气管镜直视下引导进行气管插管,在气管插管同时观察患者初始气道黏膜情况;如果病情、时间不允许,在气管插管当天行气管镜检查明确气道黏膜情况,以排除入院时患者已存在气道黏膜损伤及插管导致机械性黏膜损伤。于气管插管第5天、第10天分别行气管镜检查观察气管插管套囊位置附近气道黏膜情况。两组患者呼吸机相关肺炎发生率。
1.3.2呼吸机相关肺炎发生率比较 记录两组患者呼吸机相关肺炎发生例数,计算呼吸机相关肺炎发生率[4]。呼吸机相关肺炎诊断采用临床诊断标准:(1)胸部X线影像可见新发生的或者进展性浸润阴影。(2)同时满足至少下述2项:体温>38 ℃或<36 ℃;外周血白细胞计数>10×109/L或<4×109/L;气管支气管出现脓性分泌物;需除外肺水肿、急性呼吸窘迫综合征、肺结核、肺栓塞等疾病[5]。
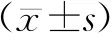
2 结果
2.1两组患者气道黏膜情况比较 见表2。

表2 两组患者气道黏膜情况比较
注:P<0.001。
2.2两组患者呼吸机相关肺炎发生率比较 见表3。

表3 两组患者呼吸机相关肺炎发生率比较 例(%)
注:P>0.05。
3 讨论
3.1降低气管与膜损伤的重要性 随着抢救技术、呼吸支持治疗手段的不断进步,气管插管在危重病人的救治中得到了广泛的应用,且对气道管理水平的不断提高,长期留置气管插管进行机械通气患者数量增加,重症患者经救治后生存时间延长,随之而来的气管插管造成的气管狭窄发生率不断增高[6]。目前对气道黏膜损伤较小的低压高容量套囊气管插管已得到广泛使用,但国外[7]报道仍有1%~4%患者发生插管后气管狭窄。研究[8-9]认为气管插管套囊压力过大、套囊压迫时间过长是导致气管插管后气管狭窄主要因素。在临床气道管理过程中,可进行定期套囊压力监测或者使用最小封闭压来避免气管插管套囊压力过大[10],但对于套囊压迫时间过长的问题目前暂无有效解决办法。以往认为,气管插管套囊应定时放气、充气,以通过放气恢复气管黏膜血液供应,防止套囊长时间压迫导致气管黏膜损伤。但目前研究[11]证明短时间套囊放气、解除套囊压迫并不能恢复套囊压迫区的黏膜毛细血管血流供应,且过于频繁充气、放气可能会导致呼吸机相关肺炎发生率上升、危重症患者通气不足、医务人员忽视套囊压力调整导致压力过高等不良事件。也有研究[12]尝试使用双囊单腔气管插管,使用时两个气囊交替充气、放气,使气管黏膜在放气时有充足的时间恢复血供、氧供,减少气管黏膜的损伤,在动物实验过程中取得较好效果,但目前仍处于试验阶段,尚未广泛应用于临床。
3.2调整气管插管可减少黏膜损伤 实验设想与使用双囊单腔气管插管类似,通过变换气管插管套囊位置来恢复受压部位黏膜血供、减少局部黏膜摩擦,以减少气道黏膜损伤,同时给予时间以利于黏膜修复,避免损害进一步加大、加深。气道插管套囊充气后与气道黏膜接触面长度约1 cm左右,本研究过程中对气管插管进行上、下2 cm范围内位置变化,能完全避免局部黏膜长时间受压、摩擦。本研究结果显示:观察组气道黏膜损伤情况明显优于对照组,尤其是气道黏膜出现溃疡例数观察组明显低于对照组。观察组中第5天、第10天气管镜下检查均未见黏膜溃疡,而对照组中气管插管第5天出现溃疡例数为2例,第10天出现溃疡例数为11例,钳取气道溃疡组织行病理检查见黏膜坏死组织,伴炎症浸润,局部可见肉芽组织增生。国外有研究[13-14]认为,气管狭窄发生与气道黏膜损伤深度有关,仅黏膜、黏膜下层损伤,创伤能正常愈合而不发生气管狭窄;如果损伤累及到外膜、软骨,则发生气管狭窄概率明显增加。同时黏膜受压出现缺血溃疡,黏膜完整性破坏,局部细菌入侵、反复感染,引起局部肉芽过度增殖、瘢痕性愈合、纤维化组织的不断增生修复也是导致气管狭窄因素之一[16]。
3.3调整气管插管不会增加呼吸机相关肺炎的发生率 两组患者第5天、第10天呼吸机相关肺炎发生率相近,差异无统计学意义(P>0.05)。本研究结果显示在常规口腔护理、充分进行口腔分泌物吸引条件下,每日进行气管插管位置变换,并不增加患者呼吸机相关肺炎的发生。在临床工作中发现,对于正常体型(身高在170 cm左右)的成年患者,气管插管声门至门齿距离大概为16 cm,主动脉球顶端水平至门齿距离约22 cm,隆突至门齿距离约28 cm,主动脉球顶端处于声门及隆突中间位置,且上下均有6 cm左右空间。因此,本研究中通过影像学辅助、以主动脉球顶端水平为中心进行气管插管位置变换,能有效避免气管插管脱出或插管过深。并且研究过程也证实,观察组患者在进行气管插管位置变换过程中无气管插管脱出、插管过深等不良事件发生。对于护理工作而言,定期变换气管插管位置仅占据少量护理时间,并不明显增加工作量。因此,该操作在临床工作中是安全、可行的。
综上所述,气管狭窄后续治疗困难,严重影响患者的生活质量、带来经济负担,严重可导致呼吸衰竭、窒息危及生命。定期变换气管插管套囊位置能减少气道黏膜损伤的发生,对预防气管插管后气管狭窄有积极作用,且不增加并发症,尤其是对于气管插管时间长、糖尿病、瘢痕体质等高危因素患者[16]。在临床上可考虑推广使用。

