可视喉镜联合纤维支气管镜下双腔支气管插管麻醉在老年困难气道患者中应用效果评估
陈学良
(河南省焦作市第二人民医院麻醉科 焦作454001)
困难气道是围手术期麻醉常见不良情形,其管理一直困扰着业界人士,处理结果好坏直接影响患者转归[1]。困难气道的处理方法较多,其中以纤维支气管镜引导下气管插管最为有效,但一次插管成功率仍无法达到满意效果,多次插管极易损伤咽喉组织,增加并发症发生风险。可视喉镜可清晰显示声门前段组织,可在双腔支气管插管开始阶段迅速实施,大大降低会厌暴露所引发的组织损伤风险[2]。我院将可视喉镜联合纤维支气管镜下双腔支气管插管麻醉应用于老年困难气道患者取得了满意的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2016 年4 月~2019 年3月收治的行双腔支气管插管麻醉的老年困难气道患者98 例为研究对象。纳入标准:(1)Mallampati 气道≥Ⅲ级;(2)美国麻醉医师协会(ASA)分级Ⅱ级、Ⅲ级;(3)甲颏距离<6 cm,且头面部肥胖;(4)颈部活动受限,或存在鼾症史;(5)患者自愿参与,家属知情同意,并签署知情同意书。排除标准:(1)合并血液系统疾病;(2)病例资料不完整;(3)面罩通气困难;(4)合并肝、肾功能障碍;(5)张口度在3 cm 以下无法放置可视喉镜。将98 例患者随机分为对照组与观察组,各49 例。对照组男28 例,女21 例;年龄60~78 岁,平均(68.65±2.19)岁;气道(Mallampati)分级:Ⅲ级26 例,Ⅳ级23 例;ASA 分级:Ⅱ级31例,Ⅲ级18 例。观察组男22 例,女27 例;年龄61~75 岁,平均(68.12±2.12)岁;Mallampati 分级:Ⅲ级25 例,Ⅳ级24 例;ASA 分级:Ⅱ级29 例,Ⅲ级20 例。两组基线资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 麻醉方法 常规监测生命体征。麻醉诱导予以咪达唑仑(国药准字H10980025)0.1 mg/kg+枸橼酸舒芬太尼注射液(国药准字H20054171)0.5 μg/kg+依托咪酯脂肪乳注射液(国药准字H20020511)0.2 mg/kg+维库溴铵(国药准字H19991172)0.1 mg/kg,待肌肉完善后施以双腔支气管插管。对照组:予以Macintosh 喉镜下气管插管,DLT 导芯前端通过声门后,拔出导芯,待套囊通过声门后旋转导管90°,向前送管至阻力位置,然后采用纤维支气管镜定位。若尝试两次插管仍不成功则采用其他方法。观察组:取出DLT 导芯,润滑纤维支气管镜并置入DLT,助手采用TD-C-Ⅳ(浙江优亿医疗器械有限公司)可视喉镜显露声门,置入纤维支气管镜,将DLT 送至声门,待蓝色套囊通过声门后,继续插入纤维支气管镜直至可见气管隆突,随后使纤维支气管镜进入目标支气管,沿支气管镜将DLT 滑入支气管内,直至遇到阻力退出纤维支气管镜,蓝色套囊充气,适当调整导管深度。由同样的麻醉医师完成以上操作。插管成功标准:(1)纤维支气管镜定位。将纤维支气管镜置入目标支气管,可见对应叶支气管开口良好;置入对侧支气管,可见气管隆突、支气管开口及目标侧已充气的套囊位置良好。(2)听诊法。听诊通气侧呼吸音正常,未通气侧无呼吸音。(3)呼气末二氧化碳(CO2)监测法。双肺通气时,CO2曲线正常,呼气末二氧化碳分压(PETCO2)在正常范围。单肺通气时,通气侧的呼出气CO2曲线正常,PETCO2亦在正常范围;非通气侧的呼出气CO2曲线呈一直线,PETCO2为0。
1.3 观察指标 (1)记录入室后(T0)、镇静10 min后(T1)、气管插管即刻(T2)、气管插管后1 min(T3)及气管插管后3 min(T4)的心率(HR)、平均动脉压(MAP)及血氧饱和度(SpO2)情况。(2)统计插管成功率、插管次数、插管用时及气管切开率。
1.4 统计学方法 数据处理采用SPSS19.0 统计学软件。计量资料以()表示,采用t 检验;计数资料以%表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组不同时间点HR、MAP 及SpO2比较 两组T1时刻HR 及MAP 值开始降低,T2时刻开始升高,T3时刻逐渐下降,但两组不同时间点HR、MAP及SpO2比较,差异均无统计学意义(P>0.05)。见表1。
表1 两组不同时间点HR、MAP 及SpO2 比较
注:与T0 时刻比较,*P<0.05;与T1 时刻比较,#P<0.05。
?
2.2 两组插管成功率、插管用时及气管切开率比较两组均成功插管,且气管切开率比较,差异无统计学意义(P>0.05);但观察组1 次插管成功率高于对照组,插管用时短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组插管成功率、插管用时及气管切开率比较
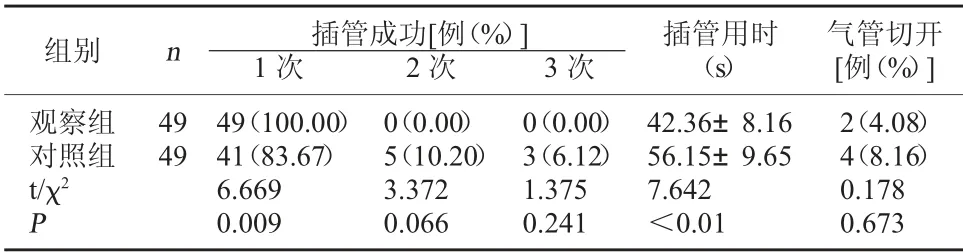
表2 两组插管成功率、插管用时及气管切开率比较
?
3 讨论
困难气道指的是具有5 年以上麻醉经验的麻醉科医师在面罩通气或气管插管时遇到了困难。临床中困难气道较为常见,困难气道的处理和麻醉安全及质量密不可分。相关文献报道,50%以上因麻醉引发的严重并发症是气道管理不当所致[3]。传统盲探气管插管、单独纤维支气管镜引导插管、光索引导气管插管和经喉罩气管插管等方法,不仅插管成功率较低,且操作时间较长,极易损伤黏膜,导致黏膜出血、水肿[4]。目前我国业界专家不断探索更规范、便捷的插管方法,以提高操作效率,减少不必要的气管切开等不良后果。
可视喉镜是一种能够通过视频显示声门的新型气管插管工具,目前已广泛应用各科手术治疗中,且在困难气道中也发挥了重要作用。但研究[5]发现,虽然可视喉镜声门显露成功率高于普通喉镜,但在行气管插管时仍需借助特定的、材质坚硬的、不可弯曲的导芯,对于高位喉头者难以顺利将导芯置入声门。纤维支气管镜具有柔韧性好、可弯曲、可延展及可视等特点,操作简单、易行,可大大提高困难气道患者成功插管率。可视喉镜与纤维支气管镜二者联合,结合两者优点,补足缺点,通过可视喉镜完全暴露声门,充分挑起会厌软骨,提起塌陷的口腔及咽腔为纤维支气管镜镜干进入咽喉部提供足够的空间,促使纤维支气管镜及气管导管顺畅置入;而纤维支气管镜柔韧可曲的特点既可充当气管插管的导引管,还能在气管导管进入气管后对其进行定位,继而提高安全性,避免反复移动纤维支气管镜,并减少盲探旋转气管导管等对咽喉部组织黏膜造成损伤,有效缩短插管时间。
本研究结果显示,两组T1时刻HR 及MAP 值开始降低,T2时刻开始升高,T3时刻逐渐下降,但两组患者不同时间点HR、MAP 及SpO2比较,差异均无统计学意义,且两组均成功插管,气管切开率比较无显著差异。但观察组1 次插管成功率高于对照组,插管用时短于对照组,这与既往研究[6]结果相符。可见可视喉镜联合纤维支气管镜下双腔支气管插管麻醉能够显著提高老年困难气道患者一次插管成功率,还能缩短插管耗时,同时还不会增加对患者HR、MAP 及SpO2等指标及并发症发生率的不良影响。综上所述,可视喉镜联合纤维支气管镜下双腔支气管插管麻醉应用于老年困难气道患者,不仅能够提高一次插管成功率,还能缩短插管时间,同时不会增加不良反应发生风险。

