吡非尼酮和尼达尼布抑制博来霉素诱导的小鼠肺纤维化药效比较*
吕紫薇, 黄 凯, 甘文华, 高劭妍, 杨 波, 赫连凯玥, 李霄鹤△, 周红刚△
(1南开大学药物化学生物学国家重点实验室, 南开大学药学院和天津市分子药物研究重点实验室, 天津 300350;2天津国际生物医药联合研究院高通量分子筛选中心, 天津 300070; 3天津第一中心医院胸外科, 天津 300192;4澳大利亚国立大学健康与医学学院和理学院, 澳大利亚 堪培拉 2601)
特发性肺纤维化(idiopathic pulmonary fibrosis, IPF)是一种慢性进行性发展、致死性的、病因不明的间质性肺疾病,患者确诊后的平均生存期仅为 2.8 年,5 年生存率低于30%[1]。IPF的致病机理和治疗靶点尚未研究透彻,治疗手段匮乏,目前上市的治疗药物仅有吡非尼酮(pirfenidone,PFD)和尼达尼布(nintedanib,NDN)[2]。吡非尼酮的作用机制目前尚未完全阐明,已有的研究证实吡非尼酮具有抗炎、抗氧化和抗纤维化的广泛作用。吡非尼酮批准用于IPF的治疗主要是基于多项III期临床试验,其中具代表性的包括CAPACITY004试验和ASCEND试验。ASCEND研究结果显示吡非尼酮治疗组中IPF患者用力肺活量(forced vital capacity,FVC)下降率≥10%的发生率减少了47.9%[3]。尼达尼布是小分子酪氨酸激酶抑制剂,通过阻断血小板源性生长因子受体(platelet-derived growth factor receptor,PDGFR)、成纤维细胞生长因子受体(fibroblast growth factor receptor,FGFR)和血管内皮生长因子受体(vascular endothelial growth factor,VEGFR)等参与纤维化进程的信号转导通路,从而抑制成纤维细胞增殖、活化和迁移,起到抗肺纤维化的作用[4]。尼达尼布在3个国际多中心Ⅱ/Ⅲ期临床研究中一致性减少患者FVC年下降率达50%[5-6]。此外,与吡非尼酮和N-乙酰半胱氨酸相比,尼达尼布是唯一显著降低急性加重风险的抗纤维化药物[7]。故此,两药均可延缓疾病进展,改善患者生活质量。但截至目前,并未有临床或临床前研究将吡非尼酮和尼达尼布在同一实验体系中进行抗肺纤维化药效比较。因此,本研究旨在比较吡非尼酮和尼达尼布在博来霉素(bleomycin,BLM)诱导的小鼠肺纤维化模型中的作用效果,为临床选择用药提供参考资料。
材 料 和 方 法
1 实验动物与药品
SPF级C57BL/6雄性小鼠120只,8~10周龄,体重20~25 g,购于北京军事医学科学院,饲养于南开大学动物实验中心,许可证编号为SYXK(津)2014-0003。博来霉素(日本化药株式会社);吡非尼酮(大连美仑生物技术有限公司,浓度>98.5%);尼达尼布(北京华威锐科化工有限公司,浓度为99%),两药均溶于羧甲基纤维素钠后制成混悬液。
2 模型制备与分组给药
根据药物的给药时间及给药时长,将博来霉素诱导的肺纤维化小鼠模型分为5类:炎症期给药模型、纤维化期预防给药模型、纤维化早期治疗模型、纤维化晚期治疗模型、全程给药模型。每类模型分别将24只小鼠随机分为生理盐水(NaCl)组、博来霉素(BLM)组、吡非尼酮组和尼达尼布组,每组6只。按照经典的博来霉素诱导的肺纤维化小鼠模型造模方法[8-9],具体实施方式如下:第0天时,麻醉小鼠后称重记录,将小鼠固定于操作台,颈部用75%乙醇消毒,用手术刀在小鼠颈部垂直划开大约1 cm长创口,利用显微镊分离组织暴露气管,将注射器经气管软骨环间隙朝向心端刺入气管,然后按2 mg/kg的剂量缓慢注入与其体重相适应体积的博来霉素生理盐水溶液,立即将动物直立并左右旋转,使药液在肺内均匀分布。空白对照组注射等量的生理盐水。吡非尼酮和尼达尼布分别按200 mg/kg和100 mg/kg剂量灌胃给药,对照组和博来霉素组给予等量生理盐水。具体造模、给药及取材时间如图1所示,简单描述为:(1)炎症时期给药模型:博来霉素造模后,第1~7天吡非尼酮和尼达尼布灌胃给药,第8天麻醉小鼠后进行眼球取血,采集肺泡灌洗液和肺组织;(2)纤维化早期预防给药模型:博来霉素造模后,第1~7天吡非尼酮和尼达尼布灌胃给药,第14天麻醉小鼠后采集肺组织;(3)纤维化早期治疗模型:博来霉素造模后,第7~13天吡非尼酮和尼达尼布灌胃给药,第14天麻醉小鼠后采集肺组织;(4)纤维化晚期治疗模型:博来霉素造模后,第14~20天吡非尼酮和尼达尼布灌胃给药,第21天麻醉小鼠后采集肺组织。(5)全程给药模型:博来霉素造模后,第1~20天吡非尼酮和尼达尼布灌胃给药,第21天麻醉小鼠后采集肺组织。
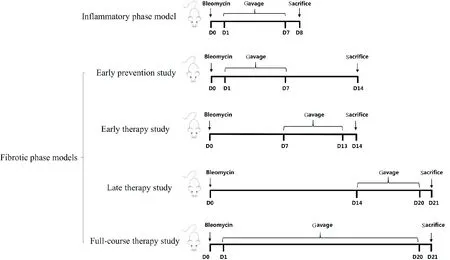
Figure 1. The study settings and drug treatment protocols.n=6. Gavage: pirfenidone or nintedanib was given by intragastric administration. D: day.
图1 动物模型造模及给药示意图
3 标本采集及保存
小鼠麻醉后进行眼球取血,离心并取上清,-20 ℃保存。全肺进行肺泡灌洗,灌洗液离心取上清冻存于-20 ℃,沉淀物用于涂片进行炎症细胞计数。右肺冻存于-80℃,左肺用于HE染色。
4 主要观察指标及方法
4.1早期肺泡灌洗液中炎症细胞计数及白细胞介素(interleukin,IL)-1β、IL-4、IL-6和干扰素γ(inter-feron γ,IFN-γ)浓度检测 使用红细胞裂解液处理肺泡灌洗液沉淀后,取适量体积涂于载玻片上进行HE染色,在光学显微镜进行巨噬细胞、嗜中性粒细胞、淋巴细胞计数,总细胞计数使用Countstar全自动细胞计数仪。通过酶联免疫吸附法(ELISA)测定炎症期模型肺泡灌洗液上清中的IL-1β、IL-4、IL-6和IFN-γ浓度,试剂盒购于Invitrogen。
4.2肺组织中超氧化物歧化酶(superoxide dismutase,SOD)活性、丙二醛(malondialdehyde,MDA)含量以及血清中髓过氧化物酶(myeloperoxidase,MPO)含量的测定 取适量右肺组织匀浆,离心,提取上清液,采用微量法试剂盒测定肺匀浆上清中的SOD活性和MDA含量,ELISA法测定血清中MPO的含量,试剂盒均购于北京索来宝科技有限公司。
4.3其它指标检测 利用酸水解法测定右肺羟脯氨酸含量,左肺脱水、包埋、切片、进行HE染色,光镜下观察肺组织病理,并使用Image Pro Plus软件统计肺纤维化面积。
5 统计学处理
使用Graphpad prism 7.0统计软件进行分析。数据均采用均数±标准误(mean±SEM)表示。组间比较采用成组t检验,以P<0.05为差异有统计学意义。
结 果
1 抗炎抗氧化能力的比较
1.1抗炎实验结果
1.1.1肺泡灌洗液中炎症细胞计数检测结果 炎症时期给药模型中, 经吡非尼酮和尼达尼布处理后,肺泡灌洗液中炎症细胞总数量及各类炎症细胞数量均降低。与博来霉素组相比,尼达尼布给药组小鼠肺泡灌洗液中炎症细胞总数显著下降(P<0.01),下降比率为81%;吡啡尼酮给药组小鼠肺泡灌洗液中炎症细胞总数下降率为25%,与博来霉素组相比差异无统计学意义。尼达尼布组的巨噬细胞数量较博来霉素组显著下降(P<0.01);而博来霉素组与吡非尼酮组的巨噬细胞数量差异无统计学显著性。与博来霉素相比,吡非尼酮和尼达尼布均显著抑制小鼠肺泡灌洗液中中性粒细胞数量,对其抑制率分别为47%(P<0.01)和65%(P<0.01)。尼达尼布组淋巴细胞数量较博来霉素组显著下降(P<0.05);吡非尼酮组淋巴细胞数目较博来霉素组比较无显著差异,见图2。

Figure 2. The number of inflammatory cells in alveolar lavage fluid. Mean±SEM.n=6.#P<0.05vsNaCl group;*P<0.05,**P<0.01vsBLM group.
图2 肺泡灌洗液中炎症细胞数量比较
1.1.2肺泡灌洗液中炎症因子与IFN-γ检测结果 在炎症期给药模型中,与博来霉素组相比,吡非尼酮干预后,可显著降低IL-1β含量和IL-4含量(P<0.01),但IL-6含量和IFN-γ含量与博来霉素组无显著差异。尼达尼布组IL-1β、IL-4和IL-6含量与博来霉素组相比显著下降(P<0.05)。与正常组相比,博来霉素组IFN-γ含量显著下降(P<0.01),尼达尼布治疗后IFN-γ显著升高(P<0.05)。吡非尼酮组和尼达尼布组相比,吡非尼酮对IL-1β和IL-4的抑制效果显著,抑制率分别为61%和65%,尼达尼布对IL-6和IFN-γ的作用显著,对IL-6的抑制率约为74%,见图3。
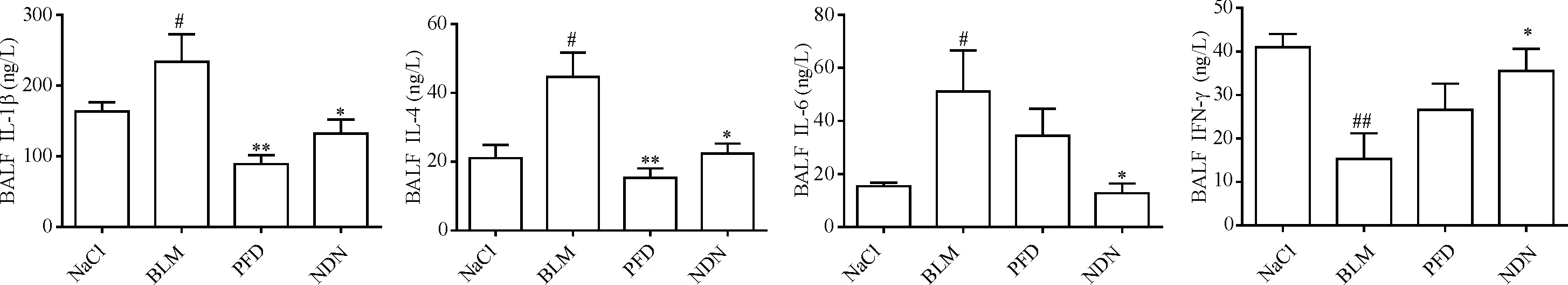
Figure 3. The concentrations of inflammatory factors and IFN-γ in bronchoalveolar lavage fluid (BALF) were determined by ELISA. Mean±SEM.n=6.#P<0.05vsNaCl group;*P<0.05,**P<0.01vsBLM group.
图3 肺泡灌洗液中炎症因子和IFN-γ含量比较
1.2抗氧化实验结果 在炎症时期给药模型中,与正常组相比,博来霉素组小鼠肺组织匀浆中SOD活性显著降低(P<0.01),经吡非尼酮和尼达尼布处理后,SOD活性显著升高(P<0.01)。博来霉素组肺组织匀浆中MDA含量较正常组显著升高(P<0.01),且血清中MPO含量也较正常组显著升高(P<0.01),经吡非尼酮处理后,MDA和MPO含量可显著降低(P<0.05);经尼达尼布处理后,MDA和MPO含量也显著降低(P<0.01)。两药相比,吡非尼酮对SOD活性的提升效果显著,而尼达尼布对MDA和MPO含量的降低效果更为显著,见图4。
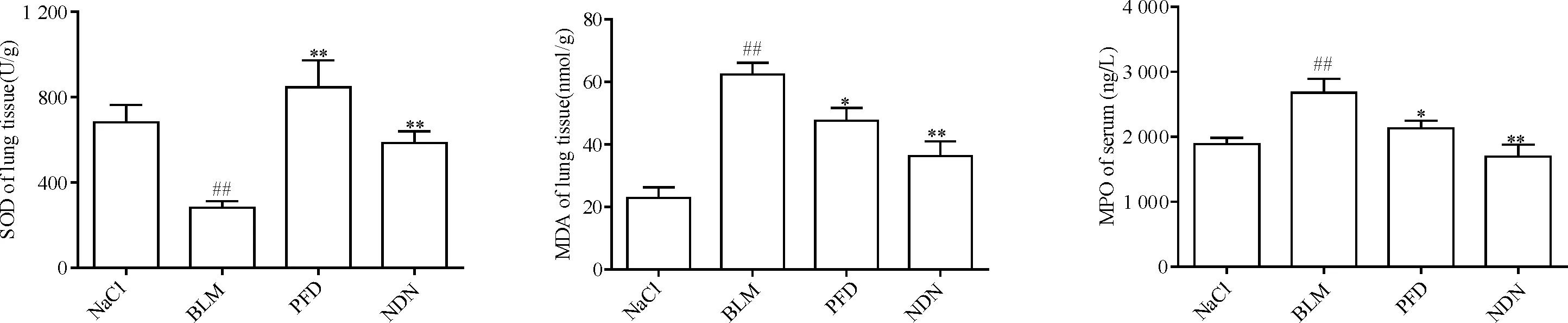
Figure 4. Comparison of SOD and MDA contents in lung homogenate and MPO contents in serum. Mean±SEM.n=6.##P<0.01vsNaCl group;*P< 0.05,**P< 0.01vsBLM group.
图4 肺匀浆中SOD和MDA含量以及血清中MPO含量比较
2 纤维化各时期指标对比
2.1羟脯氨酸含量结果 吡非尼酮和尼达尼布均可降低造模后小鼠肺部羟脯氨酸含量。预防性给药时,吡非尼酮对羟脯氨酸含量的降低效果较显著(P<0.01);早期、晚期及全程给药时,尼达尼布对羟脯氨酸含量的降低效果较显著(P<0.05),见图5。

Figure 5. Hydroxyproline contents in right lung tissues from C57BL/6 mice after bleomycin treatment were measured in four pulmonary fibrosis models.A:early prevention study;B:early therapy study;C:late therapy study; D: full-course therapy study. Mean±SEM.n=6.#P<0.05,##P<0.05vsNaCl group;*P<0.05,**P<0.01vsBLM group.
图5 右肺羟脯氨酸含量比较
2.2两药对肺组织病理学变化的影响 预防性给药模型和早期治疗模型的博来霉素组中,气道壁明显增厚,肺泡结构紊乱,具有较明显的肺泡炎,部分肺泡实变,纤维化形成,见图6,使用Image Pro Plus软件统计切片肺纤维化面积达18.97%,见图7A、7B;晚期和全程博来霉素组中,肺泡隔增宽明显,肺泡结构大部分破坏,纤维结缔组织增生明显,形成较明显的肺间质纤维化,统计纤维化面积为27.35%,见图7C、7D。吡非尼酮和尼达尼布处理后,肺纤维化病变减轻。预防给药时吡非尼酮组纤维化面积较博来霉素组显著降低(P<0.05),早期、晚期和全程给药时,尼达尼布组纤维化面积较博来霉素组显著降低(P<0.05),见图7。
Figure 6. Hematoxylin-eosin (HE) staining of mouse lung sections showing interstitial fibrosis with the disordered alveolar structures and fiber foci at 14 and 21 days after injection of bleomycin. Representative images of the staining are shown. A: early prevention study; B: early therapy study; C: late therapy study; D: full-course therapy study. Higher magnification of fibrotic area from the corresponding boxes. Bar=100 μm.
图6 小鼠肺组织病理学检测结果
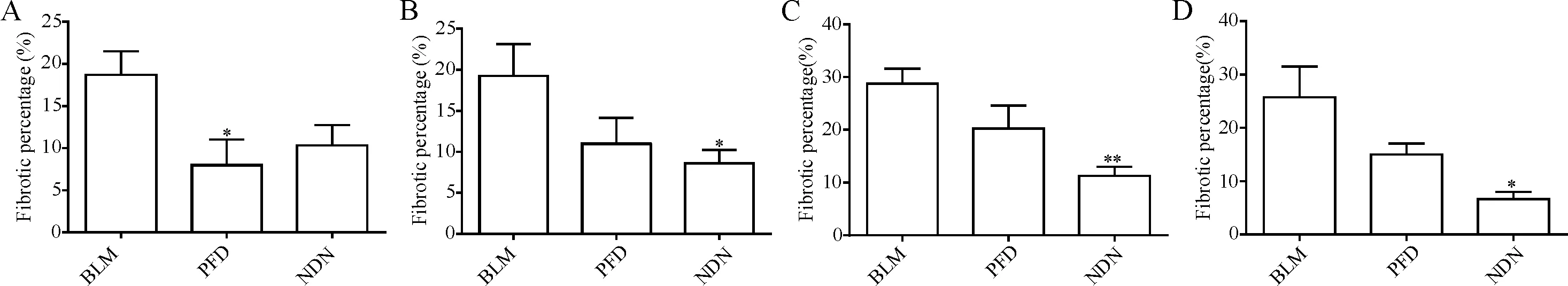
Figure 7. The fibrotic area of the lung sections is presented as a percentage. A: early prevention study; B: early therapy study; C: late therapy study; D: full-course therapy study. Mean±SEM.n=6.*P<0.05,**P<0.01vsBLM group.
图7 肺组织病理切片纤维化面积比例
讨 论
目前,吡非尼酮抗肺纤维化的确切作用机制尚不清楚,已有的研究表明,吡非尼酮主要通过抑制关键促纤维化因子TGF-β1表达,进而抑制成纤维细胞增殖和活化,抑制胶原蛋白合成,降低细胞外基质沉积[10]。此外,在博来霉素诱导的肺纤维化模型中,吡非尼酮可以在翻译水平抑制肺泡灌洗液细胞中PDGF的生成,发挥抗纤维化效应[11]。而尼达尼布除通过靶向抑制VEGFR家族、FGFR家族、PDGFR家族以及Src和Flt-3激酶介导的促纤维化途径外,同样也可降低博来霉素诱导的肺纤维化模型中TGF-β1的水平,并可抑制IPF患者肺成纤维细胞中TGF-βⅡ型受体的酪氨酸磷酸化,抑制下游Smad3和p38MAPK促纤维化信号通路的活化[12]。本研究通过在同一实验体系中评估吡非尼酮和尼达尼布的抗炎抗氧化和抗肺纤维化效果,从动物水平检测二者发挥药效的作用共性和区别,寻找潜在的区别标志物,为临床选择用药提供一定的参考。
在炎症期模型中,吡非尼酮和尼达尼布均能降低肺泡灌洗液中总细胞数量和炎症细胞数量,其中尼达尼布降低炎症细胞数量的能力优于吡非尼酮,这可能与尼达尼布靶向抑制VEGFR有关。VEGFR1主要表达于巨噬细胞表面,该信号通路介导巨噬细胞的迁移,并且给小鼠注射VEGFR1中和抗体可以抑制炎症反应[13]。此外,有研究表明,在哮喘模型中VEGF是肺部炎症有效的刺激物,可通过IL-13依赖性和非依赖性途径促进小鼠肺部炎症的产生[14]。因此,在博来霉素诱导的炎症期模型中尼达尼布可能通过靶向VEGFR1缓解小鼠肺部炎症。
在肺纤维化进展过程中各炎症因子的高表达也可促进炎症反应和纤维化发生。有学者提出,肺泡灌洗液中Th1/Th2失衡在肺纤维化的发病过程中起重要作用,Th1细胞和Th2 细胞分泌多种细胞因子参与肺纤维化的形成[15]。IL-1β、IL-4和IL-6等Th2细胞因子在肺纤维化早期阶段介导肺泡的炎症损伤,从而促进成纤维细胞活化、增殖、胶原合成,导致基质蛋白沉积和纤维组织生成[16-18]。IFN-γ属于Th1细胞因子,可以抑制成纤维细胞的增殖和纤维组织的生成[19],促进其表达已成为IPF的潜在治疗方法。有研究表明,IFN-γ雾化吸入可降低IPF患者肺泡灌洗液中IL-6的水平[20]。因此,尼达尼布对细胞因子IL-6和IFN-γ作用效果优于吡非尼酮,其中可能的机制是尼达尼布促进了IFN-γ的表达,进而通过上调IFN-γ进一步抑制IL-6的含量。而吡非尼酮对Th2型细胞因子IL-β和IL-4的作用效果优于尼达尼布,显示二者存在不同的炎症调控机制。研究显示,博来霉素诱导IL-1β的分泌依赖于NLRP3炎症小体的活化,从而引发持续性肺部炎症,进而导致肺纤维化[21]。而吡非尼酮可以阻断急性肺损伤小鼠中NLRP3炎症小体激活[22],因此吡非尼酮在博来霉素诱导的炎症模型中,可能通过抑制NLRP3炎症小体通路下调IL-1β的分泌。
氧化/抗氧化失衡引起的氧化应激反应也是IPF发病的重要机制之一[23-24]。其中,MDA含量可反映机体内脂质过氧化程度[25]。MPO主要由中性粒细胞分泌催化反应生成过量的氧化物质,导致氧化应激和氧化性组织损伤[26],尼达尼布在降低MPO含量过程中效果更显著,可能与其显著抑制中性粒细胞浸润有关。SOD可清除氧自由基,保护细胞免受自由基的损伤。吡非尼酮显著提高SOD活性,而尼达尼布显著降低MDA和MPO含量,可能由于二者具有不同的抗氧化机制,但通过比较对抗氧化最终标志物——MDA、MPO的抑制效率,尼达尼布抗氧化能力优于吡非尼酮。
在肺纤维化模型中,吡非尼酮和尼达尼布均能降低博来霉素诱导的肺纤维化小鼠的羟脯氨酸含量。预防模型中,吡非尼酮效果更为显著;早、晚期和全程给药时,尼达尼布效果较显著。病理切片结果显示吡非尼酮和尼达尼布能够明显改善博来霉素诱导的小鼠肺纤维化,使小鼠肺泡结构正常化,显著降低肺纤维化面积。在早、晚期和全程给药时,尼达尼布对小鼠肺泡结构正常化、降低肺纤维化面积的作用效果优于吡非尼酮。
综上所述,在炎症期模型中,吡非尼酮和尼达尼布的抗炎抗氧化作用效果近似;在肺纤维化预防模型中,吡非尼酮作用效果优于尼达尼布;在肺纤维化早期、晚期以及全程治疗模型中,尼达尼布作用效果优于吡非尼酮。虽然动物模型的各种阶段不能和实际IPF患者所处阶段一一对应,但该动物实验结果在一定程度上可与二者药物说明书对应:吡非尼酮说明书中提及可改善轻到中度特发性肺纤维化,但可能使重度特发性肺纤维化患者无法受益,尼达尼布能用于治疗轻、中、重度特发性肺纤维化患者,并且是唯一显著降低IPF患者急性加重发生风险的抗纤维化药物;因此结合两药临床数据实际情况,晚期IPF患者选择服用尼达尼布可能比吡非尼酮更加受益。本研究在同一动物实验体系中,通过对吡非尼酮和尼达尼布在抗炎、抗氧化和抗纤维化等方面进行检测对比,希望可为临床选择用药提供一定的参考。

