胃动素在十二指肠旷置术改善2型糖尿病模型鼠血糖中的作用
张双双, 田志龙, 冯 苏, 奚海林, 贾高磊
徐州市中心医院(东南大学医学院附属徐州医院) 1.消化内科; 2.普外科,江苏 徐州 221009
减重手术虽然已经运用到临床中治疗2型糖尿病,但其降糖机制仍未确定,某些机制尚存在疑问[1]。十二指肠旷置术(duodenal-jejunal bypass,DJB)可以有效改善血糖,其机制认为可能与肠道的旷置和胆胰液的转流有关[2]。目前研究报道减重手术后胃肠道的重塑影响了食物的消化吸收,在降低非肥胖性2型糖尿病大鼠(GK大鼠)血糖方面起到重要作用[3]。减重手术后消化吸收的影响在降糖方面的机制受到关注。胃动素在肠道消化吸收方面起到重要作用[4],对胃排空的调节作用有利于餐后血糖的控制[5],提示2型糖尿病患者进食后血糖的调节可能和胃动素有密切关系。本文旨在通过观察DJB术式对胃动素分泌的影响,探讨外科手术改善血糖的可能机制。
1 材料与方法
1.1 材料10~12周龄SPF级雄性GK大鼠24只,购自常州卡文斯实验动物有限公司,实验动物证号:SCXK(苏)2016-0010,合格证编码:NO.201702983,体质量350~380 g,饲养于实验动物中心,动物自由饮水,喂食5%脂肪的饲料,20~25 g/d,适应环境2周。
1.2 方法
1.2.1 分组及手术治疗:24只大鼠编号,根据随机数字表,将GK大鼠随机分为A、B组,每组12只。对A组行假手术,对B组行DJB。术前1 d大鼠禁食不禁饮,完全麻醉后实施手术。A组:在胆胰管水平以上十二指肠段切断后行端端缝合。B组:在幽门下结扎部分血管后横断十二指肠与幽门连接处,予以离断处缝扎十二指肠残端;在距Treitz韧带10 cm处空肠段离断,予以远端空肠与幽门做端端吻合,近端空肠与距Treitz韧带20 cm处空肠做端侧吻合。
1.2.2 实验过程中各指标的检测:所有大鼠适应环境2周后,检测大鼠体质量、空腹血糖、进食后血糖,术前1周在大鼠正常饮食状态下行内眦静脉窦取血用于检测甘油三酯、胃动素和胰岛素浓度。术后第1、2、4、8周检测大鼠体质量、空腹血糖、进食后血糖。术后第2、8周在大鼠正常饮食状态下行内眦静脉窦取血用于检测甘油三酯、胃动素和胰岛素浓度。
各指标的检测方法:(1)体质量:禁食后电子秤称重;(2)空腹血糖:夜间禁食12 h后,早上尾部针刺取血检测。进食后血糖:非禁食状态下于8~9点间尾部针刺取血检测。都使用强生稳豪型一键式微量血糖仪检测;(3)内眦静脉窦取血:大鼠自由进食,统一上午8~9点行内眦静脉窦毛细玻璃管取血约2 ml,取血后行3 000 r/min在4 ℃状态下离心15 min,分离后的血清保存在-80 ℃冰箱中,用于检测甘油三酯、胃动素、胰岛素;(4)甘油三酯:血清送检验科,检测血浆中甘油三酯浓度;(5)血浆胃动素、胰岛素:用ELISA法检测血浆胃动素和胰岛素浓度。

2 结果
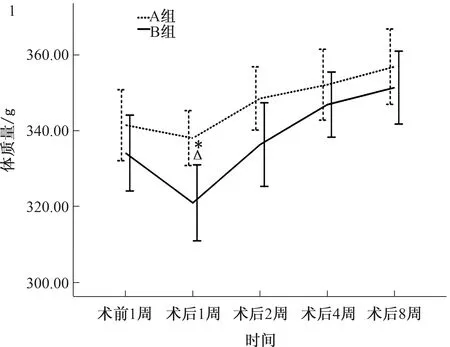
2.1 体质量变化术前两组大鼠间体质量差异无统计学意义[A=(341.50±14.74)gvsB=(334.14±15.77)g,P>0.01],术后第1周,B组大鼠体质量降至(320.98±15.79)g,与术前比较,差异有统计学意义(P<0.01),低于A组(338.08±11.39)g,差异有统计学意义(P=0.006)。A组大鼠体质量在手术后第1周也下降,但与术前比较差异无统计学意义(P>0.01)。术后2、4、8周相同周数时A组(348.55±13.12)g、(352.18±14.74)g、(356.93±15.66)g和B组(336.37±17.34)g、(346.92±13.53)g、(351.41±15.15)g大鼠体质量比较,差异无统计学意义(P>0.01,见图1)。
2.2 空腹血糖术前两组大鼠间空腹血糖差异无统计学意义[A=(6.53±0.63)mmol/LvsB=(6.93± 0.44)mmol/L,P>0.01],术后第1、2、4、8周相同周数时A组(6.06±0.53)mmol/L、(6.46±0.76)mmol/L、(6.74±0.55)mmol/L、(6.54±0.74)mmol/L和B组(6.18±0.41)mmol/L、(6.50±0.82)mmol/L、(6.37±0.63)mmol/L、(6.56±0.47)mmol/L大鼠空腹血糖比较,差异无统计学意义(P>0.01),两组大鼠空腹血糖值与术前比较,差异无统计学意义(P>0.01)。
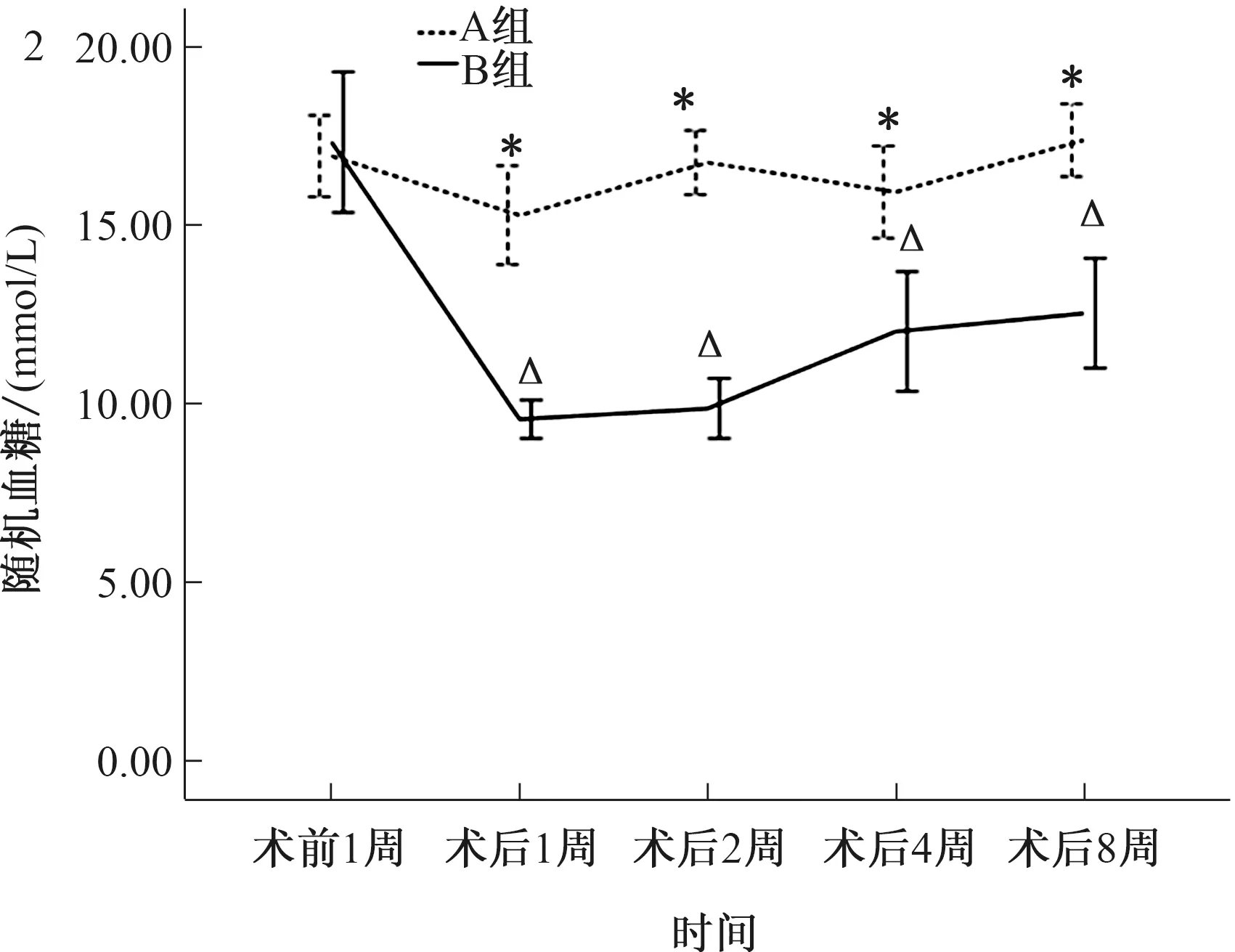
2.3 进食后血糖术前两组大鼠间进食后血糖差异无明显统计学意义[A=(16.94±1.80)mmol/LvsB=(17.33±3.10)mmol/L,P>0.05],A组在术后第1、2、4、8周时(15.28±2.17)mmol/L、(16.76±1.42)mmol/L、(15.93±2.03)mmol/L、(17.38±1.58)mmol/L存在波动,与术前比较,差异无统计学意义(P>0.01),在术后1、2、4、8周时B组大鼠的进食后血糖(9.57±0.84)mmol/L、(9.87±1.32)mmol/L、(12.03±2.64)mmol/L、(12.53±2.42)mmol/L呈下降趋势均低于术前,差异有统计学意义(P均<0.01),在术后第1、2、4、8周明显低于A组,差异有统计学意义(P均<0.01)(见图2)。
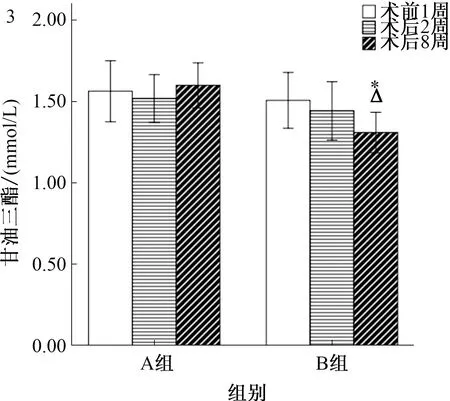
2.4 自由进食状态下甘油三酯的变化术前1周两组大鼠自由进食状态下血清甘油三酯差异无统计学意义[A=(1.57±0.30)mmol/LvsB=(1.51±0.27)mmol/L,P>0.01]。术后第2周时B组血清甘油三酯(1.45±0.28)mmol/L与术前及A组(1.52±0.23)mmol/L相比,差异无统计学意义(P>0.01)。术后第8周时B组血清甘油三酯(1.32±0.28)mmol/L较术前降低,与术前比较,差异有统计学意义(P<0.01),且低于A组(1.60±0.22)mmol/L,差异有统计学意义(P<0.01,见图3)。
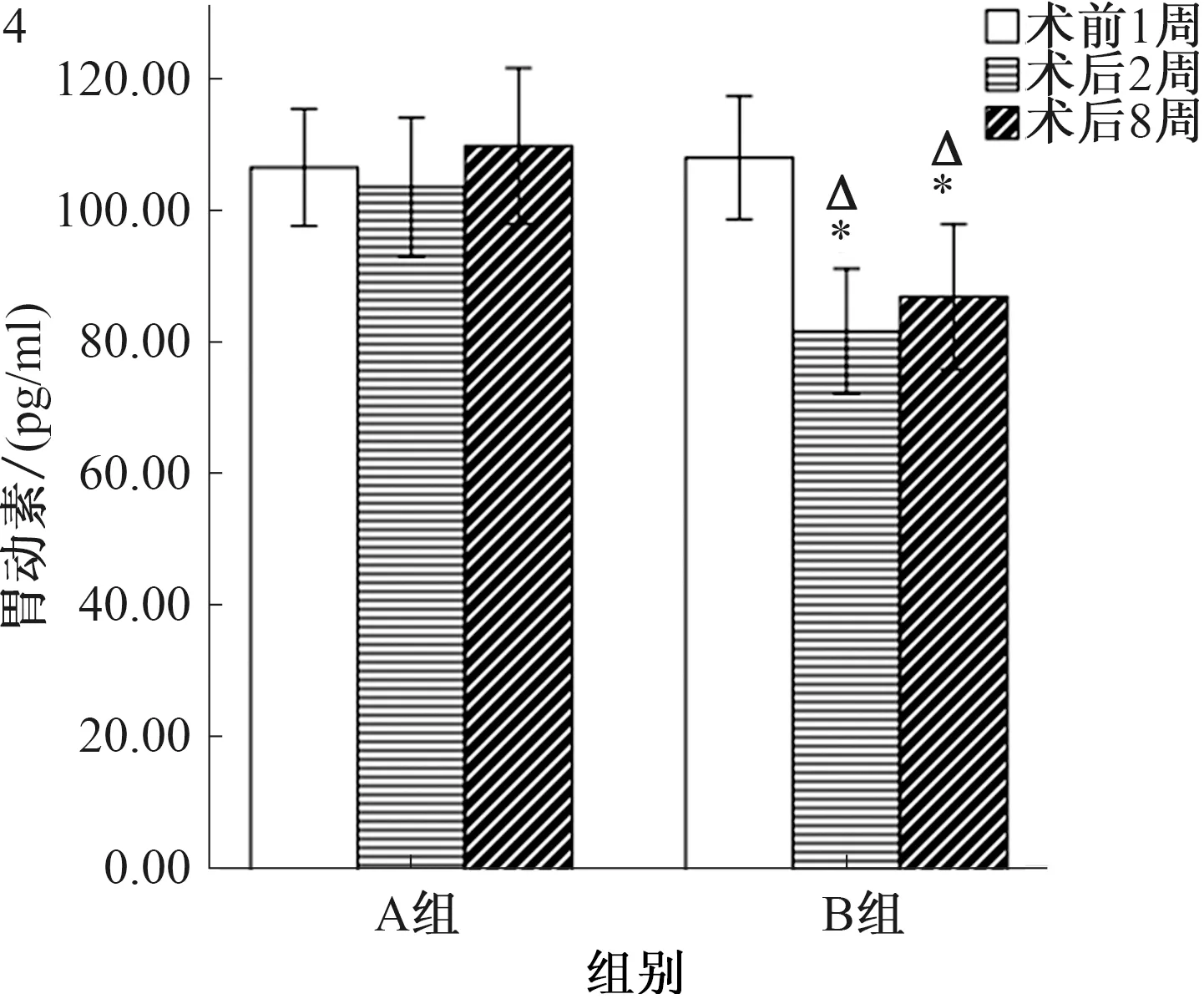
2.5 自由进食状态下胃动素的变化术前1周两组大鼠自由进食状态下血清胃动素水平差异无统计学意义[A=(107.10±14.03)pg/mlvsB=(108.55±14.73)pg/ml,P>0.01]。术后第2周、8周时B组血清胃动素水平(82.20±14.94)pg/ml、(87.45±17.33)pg/ml,与术前相比降低,并明显低于A组(104.10±16.66)pg/ml、(110.34±18.65)pg/ml,差异有统计学意义(P<0.01,见图4)。
注:与本组术前比较,ΔP<0.01;两组同时点比较,*P<0.01。
图1 手术前后GK大鼠的体质量变化;图2 手术前后GK大鼠的进食后血糖变化
Fig 1 Changes of body mass in GK rats before and after operation; Fig 2 Changes of blood glucose after eating inGK rats before and after operation
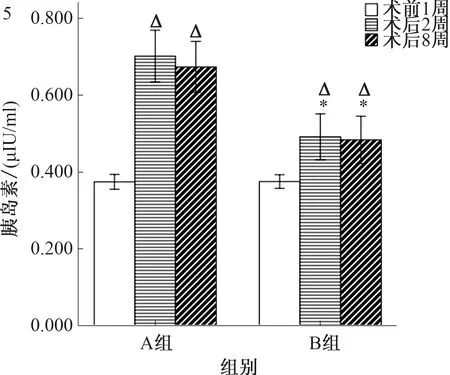
注:与本组术前比较,ΔP<0.01;两组同时点比较,*P<0.01。
图3 手术前后GK大鼠的甘油三酯变化;图4 手术前后GK大鼠的胃动素变化;图5 手术前后GK大鼠的胰岛素变化
Fig 3 Changes of triglyceride in GK rats before and after operation; Fig 4 Changes of motilin in GK rats before and after operation;Fig 5 Changes of insulin in GK rats before and after operation
2.6 自由进食状态下胰岛素的变化术前1周,两组大鼠血浆胰岛素水平差异无统计学意义[A=(0.37±0.03)μIU/mlvsB=(0.38±0.03)μIU/ml,P>0.01]。术后第4周、8周时A组血清胰岛素浓度(0.70±0.11)μIU/ml、(0.67±0.10)μIU/ml高于术前,差异有统计学意义(P<0.01)。术后第4周、8周时B组血清胰岛素浓度(0.49±0.09)μIU/ml、(0.48±0.10)μIU/ml高于术前,差异有统计学意义(P<0.01)。术后第4周、8周时B组血清胰岛素浓度均低于A组,差异均有统计学意义(P<0.01,见图5)。
3 讨论
目前,代谢减重手术改善2型糖尿病的机制并未明确,有关研究提示,代谢减重手术后胃肠道的重塑影响了食物的消化吸收,在降低GK大鼠进食后血糖方面起重要作用[6]。胃动素在肠道消化吸收方面起重要作用[4],对胃排空的调节作用有利于餐后血糖的控制[5]。本研究实验结果显示,DJB术后胃动素显著降低,表明胃动素可能在代谢减重手术治疗2型糖尿病的机制中起到一定的作用。胃动素主要是由十二指肠和空肠黏膜上皮MO细胞分泌[7]。DJB术后旷置了十二指肠和部分空肠,可能是导致胃动素降低的主要因素。胃动素为消化道激素之一,其作用是促进胃肠运动,故血浆胃动素水平的下降可减慢肠道蠕动,使肠内容物通过减慢,进而可以减慢肠道食物的消化吸收[8]。
GK大鼠DJB术后第1周时出现明显的体质量下降,与假手术组和术前比较,差异有统计学意义,术后第2周后DJB组大鼠体质量逐渐恢复,说明DJB术式虽可以降低GK大鼠体质量,但并未对体质量造成长期影响。DJB术后胃动素的降低虽然减慢了肠道的消化吸收,但从长期体质量并未下降来看并未影响肠道消化吸收总量,因此我们认为胃动素仅是减慢而不是阻碍肠道的消化吸收。
GK大鼠进食后血糖在DJB术后一直保持较低的水平,且明显低于假手术组。本研究GK大鼠DJB术后空腹血糖和WENG等[6]报道基本一致,并未见明显降低,可能与本组GK大鼠空腹血糖水平较低有关。相关文献提示,空腹血糖水平与糖尿病风险无线性关系,有些糖尿病患者空腹血糖水平并不高,需要检测糖耐量才能被筛查出来[9-10],因此通过控制空腹血糖水平判断糖尿病的改善有一定的局限性。饮食状态下的高血糖不但可以加速并发症的发生且可以加重原发的糖尿病[11],因此进食后血糖数值的降低可以使糖尿病患者更加受益。临床研究提示糖尿病患者的胃动素水平高于正常组[12-13],提示胃动素有可能在糖尿病患者进食后血糖调节上起到一定作用。目前研究主要关注胃肠道激素对血糖的调节,而忽视了糖尿病患者餐后肠道动力对糖脂等营养物质的吸收。DJB术式可以下调胃动素,减慢肠道的蠕动,使得肠道内的糖脂等物质消化吸收也随之减慢。进食后血糖是在饮食状态下测得,受食物消化吸收的影响,DJB术后胃动素降低减慢了肠道的消化吸收[8],可能是进食后血糖保持在低水平的重要因素。
研究显示,通过饮食控制降低血脂和胃动素有密切的关系[14],已有文献证明,甘油三酯的降低可增强胰岛素敏感性,从而有效地控制血糖[15]。动物实验提示降低甘油三酯可以降低高脂饮食引起的高血糖[16],因此低水平的甘油三酯可以增强胰岛素的敏感性,在降低血糖方面起重要作用。本实验中胰岛素出现下降可能与胰岛素的敏感性增强有关。胃动素的降低促使肠道对糖脂等物质吸收缓慢,可能是术后甘油三酯下降并维持在低水平的主要因素。高糖高脂的吸收对胰岛素具有毒性作用[17-19],术后胃动素的降低减慢了糖脂等物质的消化吸收,使术后甘油三酯维持在低水平,减少了对胰岛素的毒性作用,增强其敏感性,最终降低进食后血糖。
本实验研究结果表明,DJB术后能够改善GK大鼠进食后血糖,可能是由于术后肠道的旷置、胃动素分泌下降,胃动素的下降可以减慢食物的消化吸收,降低餐后高糖高脂,减少高糖高脂对胰岛素的毒性,进而改善胰岛素敏感性。因此,DJB术后胃动素的下调可能在外科治疗2型糖尿病的机制中起重要作用。

