以急性胰腺炎起病的十二指肠乳头癌2例报道
李心红,杨正德,王美红
中国人民解放军陆军第八十集团军医院 1.消化内科; 2.病理科,山东 潍坊 261021
病例1患者,女,49岁,因“腹痛7 h”入院。表现为中上腹持续性剧烈胀痛,向腰背部放射,伴恶心、呕吐,无发热。入院查体:全身皮肤及巩膜无黄染,腹软,上腹部压痛、反跳痛,Murphy征阴性,肠鸣音弱。化验血淀粉酶561 U/L。上腹部CT检查:胰腺边缘毛糙,实质内未见明显异常密度,增强扫描后胰腺未见明显异常强化,脾周、肾周及肠管周围可见液性密度显示。MRCP检查示:胆总管走行自然、无扩张,胰管显示不清。考虑:急性胰腺炎。入院后给予禁食水、抑制胃酸、抑制胰酶分泌、抗感染、补液等治疗。1周后症状基本消失,复查CT示:胰腺周围渗出较前减少。2周后血淀粉酶正常。3个月后再次出现中上腹持续性剧烈胀痛。上腹部超声及MRI检查示:肝内胆管、胆总管上端轻度扩张,胆总管下端显示不清,胆囊体积增大,壁略增厚,胰腺未见异常。行胃镜检查:十二指肠乳头处见一直径约1 cm黏膜隆起,下方见一直径约1 cm黏膜凹陷,底不平,表面见少许薄白苔,周围黏膜充血、 肿胀, 黏膜质韧、 易出血。于隆起处病变取活检,病理诊断:腺癌(见图1)。此后出现进行性加重的梗阻性黄疸,半年后病故。
病例2患者,女,63岁,因“右上腹痛1 h”就诊。查体:腹部平坦,右上腹饱满,压痛明显,轻微反跳痛,肠鸣音弱。腹部CT、MRI检查示:胆囊体积增大,胆囊壁呈双边征,周围少许渗出,胰腺体尾部少许渗出,左侧胸腔积液少量积液,肝内外胆管无扩张,胆总管、胰管扩张。化验血淀粉酶758 U/L;肝功:ALT 72 U/L,GGT 900 U/L,ALP 194 U/L。给予禁食水、抑制胃酸、抑制胰酶分泌、抗感染、补液等治疗,腹痛逐渐消失。1周后行胃镜检查示:十二指肠乳头饱满,黏膜充血、水肿,呈粗颗粒状(见图2~3);自乳头处取病理检查示:腺癌(见图4~5)。行“胰十二指肠切除术”,术中见肿瘤位于十二指肠乳头,大小约1.0 cm×0.6 cm×0.6 cm,边界清,质地硬。术后病理:十二指肠乳头部中分化腺癌。

图1 病理结果(HE染色,放大200倍):腺癌,侵及黏膜肌层Fig 1 Pathological results: adenocarcinoma, invasion of mucosal muscle layer
讨论十二指肠乳头癌是指十二指肠乳头区域发生的恶性肿瘤,临床较为罕见,仅占临床诊断恶性肿瘤的0.01%[1],约占胃肠道恶性肿瘤的0.2%,约占壶腹周围癌的20%[2-3]。因肿瘤生长缓慢,多数患者早期无明显临床症状,随着肿瘤生长,出现进行性加重的无痛性黄疸。75%的患者表现为消瘦,59%的患者出现腹痛,52%的患者发生胆管炎,以急性胰腺炎为主要表现者很少见[4],而以急性胰腺炎起病者更为罕见[5]。
急性胰腺炎的常见病因有:胆道疾病,包括胆石症、胆道感染、蛔虫、Oddi括约肌痉挛等;酒精及高脂、高蛋白饮食;高脂血症;高钙血症;ERCP;胰管阻塞等。该2例患者均以急性胰腺炎起病,但未发现上述常见的病因,由此提示我们:十二指肠乳头癌是急性胰腺炎的病因之一。因此,临床工作中对于急性胰腺炎患者,必须进一步明确其病因,尤其是影像学检查提示胰管、胆管扩张,而超声、CT、MRCP等检查未发现结石、肿瘤等病变时,胃镜或十二指肠镜检查明确十二指肠乳头部是必需的。
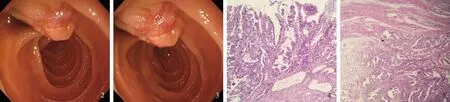
图2~3 胃镜检查:十二指肠乳头黏膜充血、水肿,呈粗颗粒状;图4~5 病理结果(HE染色,放大200倍):腺癌侵及黏膜下层Fig 2-3 Gastroscopy results: the duodenal papilla was hyperemic and edematous, with coarse granular appearance; Fig 4-5 Pathological results: adenocarcinoma, invasion of submucosa
十二指肠乳头癌较其他壶腹部恶性肿瘤有较高的切除率和较好的预后,术后5年生存率为50%~60%[6-7],而局限于黏膜层或黏膜下层的早期十二指肠乳头癌切除术后的5年生存率为100%,如果出现胰腺转移,3年生存率仅24%[8]。因此,早期诊断并手术切除是目前该病最有效的治疗方法。超声、CT、MRI检查可发现胆管、胰管的扩张,可以显示肿瘤的大小、了解有无淋巴结及远处转移等情况,但对于早期、微小的十二指肠乳头肿瘤诊断率低[9-10],需行胃镜、十二指肠镜、超声内镜检查明确十二指肠乳头部位有无病变,而后两者操作难度大,因此,对于基层医院、操作经验不足或无十二指肠镜及超声内镜的单位,在急性胰腺炎患者行胃镜检查时,应当尽可能正面观察十二指肠乳头,以免漏诊。

