血友病性关节炎行全膝置换术患者康复治疗的效果
王 英,鲍哲恒,范 猛,马 乐,徐东明,姜文学
(天津市第一中心医院a.康复科; b.骨科,天津 300192)
血友病性骨关节炎是由于血友病患者长期反复的关节内出血导致的关节滑膜炎症和骨软骨结构破坏,病变多累及膝、髋、肘及踝等负重关节。尤其对于未接受规律个体化凝血因子预防治疗的患者,关节骨质破坏情况出现的早,病变进展快,多在青少年阶段即可发生骨关节炎和关节畸形改变,对患者生活质量造成严重影响[1-2]。人工关节置换术是严重血友病性骨关节炎的有效治疗方式,然而由于血友病患者长期的关节活动受限,受累关节多伴周围软组织纤维化及关节挛缩畸形等合并症,直接影响术后关节功能恢复效果。因此,术后早期系统的关节康复对于接受膝关节置换术后的血友病性骨关节炎患者更为重要。同时,由于血友病患者存在术后再发出血风险,无疑增加了康复治疗难度。本研究对前期完成的行血友病性关节炎全膝置换术患者的康复治疗经验及短期随访进行总结及探讨,报告如下。
1 资料和方法
1.1 一般资料
选取2016年9月至2018年5月在天津市第一中心医院骨科接受全膝关节置换术并在术后于康复科进行康复治疗的甲型血友病性膝关节炎患者10例(共14膝),均为男性患者,抗体阴性,年龄(39.5±11.98)岁,既往膝关节炎病史(14.67±5.0)年,康复期间所有患者均接受凝血因子替代治疗。
1.2 康复期间凝血因子Ⅷ替代治疗方案
所有患者康复期间均接受静脉滴注凝血因子Ⅷ(上海莱士血制品有限公司)进行凝血因子替代治疗,参照《中国血友病骨科手术围术期处理专家共识》[3]制定患者围术期及康复期间凝血因子补充方案,常规在手术当日控制凝血因子水平在90%以上,术后第3天将凝血因子活性降至80%,此后每隔3 d下调凝血因子活性20%,至术后第15天维持凝血因子活性在20%直至患者出院。凝血因子补充剂量根据患者体质量、凝血因子水平、出血严重程度等因素参照如下公式计算:所需凝血因子Ⅷ(U·次-1)=0.5×体质量(kg)×需提升的凝血因子Ⅷ活性水平。每次康复治疗均在输注凝血因子后2 h进行,此时达到最高凝血因子浓度,以保证整个康复过程的安全性。
1.3 康复治疗方案
患者围术期及术后康复治疗方案主要分为术前康复指导和术后康复训练2部分,通过阶段性的康复计划实现患者关节功能恢复和疼痛管理的目标。同时,术后康复需要定期监测患者凝血因子活性,及时调整凝血因子替代治疗方案,降低关节急性出血事件发生风险。
1.3.1 术前康复指导及训练
术前康复指导旨在让患者了解手术流程及术后康复策略,掌握康复训练方法,提高患者对手术及术后康复的适应能力。具体内容包括:1)手术及康复基础知识宣教。向患者介绍手术及术后康复计划,增强患者术前心理准备。2)康复训练方法指导。术前对患者进行股四头肌及腘绳肌静力性收缩训练,增强膝周肌群力量,同时,联合髋、踝等正常关节活动训练,提高患者术前心肺功能及体能储备,防止卧床对关节功能的影响。3)务必对患者进行关节内再发出血等不良事件的预防宣教,增强患者对术后及康复过程中并发症的自我管理意识。
1.3.2 术后康复训练
1)术后1~3 d:早期康复治疗对缓解疼痛及恢复关节功能具有重要意义,具体方法如下。①股四头肌及腘绳肌静力性收缩训练:每次静力性收缩维持3~5 s,放松3 s,每组10次,每天6~9组;②踝泵运动:下肢伸展,足部尽力背屈,至最大限度时维持3~5 s,随后缓慢跖屈,至最大限度时维持3~5 s,然后放松3 s,每组10次,每天6~9组;③持续被动活动仪:首先由治疗师完成患者膝关节疼痛程度及关节被动活动度的评估,随后应用CPM机进行关节活动训练,屈伸范围设置为0°~30°,每次20 min,每天2组。早期康复训练需重视血友病患者的疼痛及出血风险管理,在康复训练后联合持续冰敷消肿15~20 min。
2)术后4~28 d:此期康复训练目的在于逐步增加关节主动屈伸范围,提高下肢肌力及关节负重活动能力,关节活动度每天增加5°~10°,尽早达到膝关节屈曲90°以上,具体康复内容如下。①关节功能训练:由康复治疗师对患者膝关节进行关节松动术,使用CPM持续关节被动活动,每次20 min,每天2组;②膝关节屈曲训练:患者双侧下肢悬垂于床边,通过外力辅助膝关节屈曲;③膝关节伸直训练:患者平卧位,术侧小腿垫高,通过患者主动运动或外力辅助伸直膝关节;④继续进行股四头肌、腘绳肌静力性收缩训练及踝泵运动;⑤下肢负重训练:患者在辅助设备下下地,加强下肢本体感觉和平衡能力训练,同时,在康复治疗师协助下,逐步延长行走距离,下蹲及上下楼梯等生活功能训练。
3)术后4周~2个月(出院后):患者出院后仍需进行康复训练,继续进行股四头肌及踝泵训练,维持下肢活动度,增强下肢肌力及日常生活活动能力。康复治疗师定期对患者膝关节进行功能评估,并依据个体恢复情况调整康复策略。
1.4 膝关节功能评估方法
分别于术前及术后1、3、6个月由骨科医师及康复治疗师采用美国特种外科医院膝关节评分标准(HSS)[4]对患者膝关节活动度、膝关节HSS功能评分进行评价。
1.5 统计学方法
所有数据采用SPSS22.0软件包进行统计学处理。计量资料以均数±标准差表示,多组间比较采用方差分析,以P<0.05为差异有统计学意义。
2 结果
10例患者住院时间为(23.57±3.58)d。术前除1例膝关节外,均存在不同程度屈曲畸形,经过膝关节置换及康复治疗,患者膝关节均获得了良好的膝关节伸直活动度。10例患者康复治疗后伸膝角度、膝关节HSS功能评分均较术前明显改善(P<0.05),屈膝角度与术前比较差异无统计学意义(P>0.05),见表1。
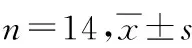
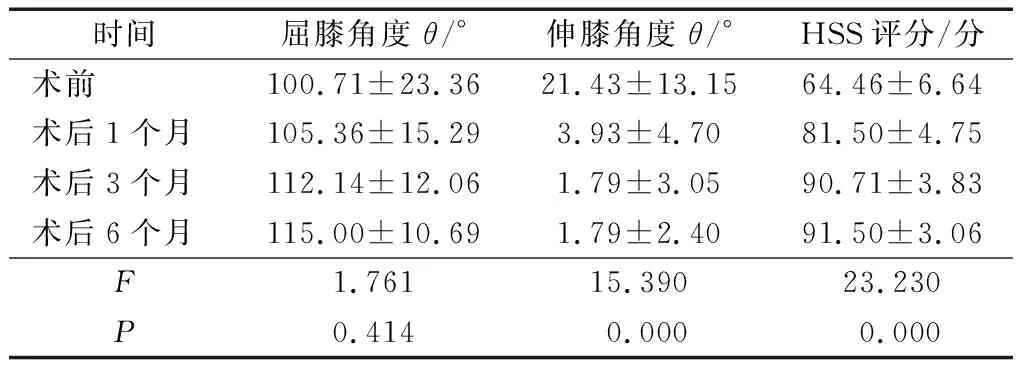
时间屈膝角度 θ/°伸膝角度 θ/°HSS评分/分术前100.71±23.3621.43±13.1564.46±6.64术后1个月105.36±15.293.93±4.7081.50±4.75术后3个月112.14±12.061.79±3.0590.71±3.83术后6个月115.00±10.691.79±2.4091.50±3.06F1.76115.39023.230P0.4140.0000.000
术后并发症情况:1例患者于膝关节置换术后出现手术切缘皮肤坏死及开裂情况,髌骨外露,皮肤坏死面积约3.0 cm×5.0 cm,常规清创换药未见愈合;术后1个月于本院行坏死皮肤清创及游离植皮术,术后皮瓣活性良好,坏死创面逐渐愈合。所有患者术后均未出现关节内出血、切口感染、假体松动及下肢深静脉血栓等不良并发症,且术后3个月膝关节功能均达优良标准(HSS评分>80分),患者均获得理想的膝关节功能恢复,能够满足日常生活需求。
3 讨论
自20世纪70年代,膝关节置换术开始逐步应用于重度血友病性骨关节病的临床治疗,随着关节假体制造工艺及手术技术的提高,多数患者在术后早期获得了良好的关节功能和疼痛改善。但由于血友病患者术前反复的关节内出血,致使关节长期处于保护性屈曲状态,软组织结构严重萎缩,患者常合并不同程度的关节挛缩畸形,是影响关节置换术术后疗效的关键因素[5-6]。而康复治疗是膝关节置换术后关节功能恢复的重要手段,具有促进肌肉血肿和关节积血的吸收,维持肌纤维长度及肌肉力量,改善关节活动范围,增强本体感觉以及提高活动协调性和平衡能力的作用[7]。因此,膝关节置换术后建立系统的康复治疗计划,对于恢复血友病患者患肢的功能具有重要意义。
与传统骨关节炎膝关节置换术后的康复方案不同,血友病患者由于凝血功能紊乱,术后易出现关节内出血,切口愈合不良及感染等诸多并发症。因此,对于血友病患者膝关节置换术后的康复治疗应首先根据患者凝血因子活性建立安全的替代治疗方案,在此基础上制定个体化的康复策略,逐步适应性地加强关节康复训练,帮助患者术后尽早达到日常生活所需的关节功能需求[8]。结合笔者在血友病患者膝关节置换术后康复治疗的经验,对血友病患者膝关节置换术后康复方法与传统康复的差异总结如下。
1)康复过程凝血因子活性管理。维持足量的凝血因子活性是进行安全康复治疗的前提,目前,对于血友病患者围术期及术后凝血因子的使用方案尚无统一认识。血友病管理指南建议在关节置换术前将凝血因子活性尽量维持在80%~100%以上,术后1~3 d降至60%~80%,术后4~6 d调至40%~60%,术后7~14 d降至30%~50%[9]。但部分学者[10]认为对于出血及感染风险较高的膝关节置换手术,术后应将凝血因子活性维持在100%,并持续2~3周,以实现受损血管和切口的完全愈合修复。然而,另有研究者[11]认为适当降低凝血因子使用剂量,在关节置换术后1~3 d调整凝血因子浓度在60%,术后4~6 d降至40%,此后维持在20%~30%是安全可行的替代治疗方案,并能够避免抗体的产生。本研究在天津市血液病研究所的协助下制定血友病患者围手术期凝血因子使用基本策略如下:手术当日控制凝血因子水平在100%,术后第3天将凝血因子活性降至80%,此后每隔3 d下调凝血因子活性20%,至术后第15天维持凝血因子活性在20%直至患者出院。患者在围手术期及术后康复过程中均未出现再发出血情况。
2)血友病患者术后并发症多。在本研究纳入的10例血友病患者中,1例出现术后切口皮缘坏死的情况。HOFFMAN等[12]研究认为创面下组织新生血管丰富而炎性组织浸润不足,引起反复的微出血及含铁血黄色沉积,是导致创面愈合不良的病理基础。此外,血友病患者常合并多种的全身及局部因素,如病毒性肝损伤、免疫缺陷疾病、贫血等全身因素以及微循环灌注差等局部因素,进一步加重了创面愈合不良的概率[13]。因此,术后康复早期应适当降低关节活动训练强度,防止关节过度活动导致的皮肤组织缺氧及微出血的发生,影响切口愈合。在术后切口愈合完全后,可逐步过渡至正常康复训练强度。此外,假体松动、关节感染等也是血友病患者常见术后并发症,在康复过程中应当对患者下肢功能及全身炎症状态进行密切随访,实现早期的对症处理。同时,建议联合利用冰敷以及经皮神经电刺激等物理治疗方式,用于改善康复过程中关节肿痛等不适症状以及降低并发症发生风险[14-15]。
3)康复治疗难度大。虽然术后系统康复治疗对于纠正血友病患者严重软组织萎缩和恢复关节功能具有确切的作用,但由于患者长期关节畸形导致的软组织条件差以及潜在再发出血风险,血友病患者与普通骨关节患者膝关节置换术后的下肢功能恢复及假体寿命等方面仍会有差距。然而,本研究发现患者术后膝关节HSS功能评分较术前逐步改善,这可能与患者术后关节疼痛明显改善以及长期关节功能丧失条件下的治疗期望值低相关。因此,笔者认为对于血友病患者的术后康复应以疼痛管理及改善下肢基本功能作为主要治疗目标,而关节正常功能的完全恢复需要术后长期的康复训练及凝血因子替代治疗等多途径的联合支持[16-17]。
综上所述,尽管血友病患者难以达到与普通患者膝关节置换术后康复治疗相同的效果,但通过膝关节置换术以及术后长期的、个体化的关节功能康复治疗,能够显著改善患者下肢功能及疼痛症状。目前,对于血友病患者膝关节置换术后的康复治疗方法及效果的相关研究报道较少,进一步深入的探讨研究对于提高血友病患者关节置换术后的下肢功能恢复具有重要意义。

