222例分化型甲状腺癌再手术的临床分析
毛雨, 任浩宇, 胡代星, 窦怡, 熊伟, 肖琪, 邓畅, 苏新良
甲状腺癌发病率呈逐渐上升趋势,成为最常见的恶性肿瘤之一[1],甲状腺乳头状癌(PTC)占甲状腺恶性肿瘤的80%~85%[2]。手术是治疗甲状腺癌的基本方式,但目前对分化型甲状腺癌(DTC)的手术方式,特别是对预防性中央区淋巴结清扫与侧颈区淋巴结清扫存在争议。初次手术对病情的精确评估、分期往往能指导治疗。针对中央区与侧颈区淋巴结的术前评估主要方法有颈部CT、超声及细针穿刺活检(FNAC),但目前评估cN0误诊率较高[3]。初次手术对淋巴结评估不充分、手术方式选择不恰当往往导致疾病持续或复发,需要再次手术。DTC复发率为14%~30%。甲状腺癌再次手术难度大,术后并发症发生率高。本研究拟分析DTC再手术的原因、复发及再次手术的特点,以期规范手术方式,减少DTC的再手术。
1 资料与方法
1.1 临床资料 2013年1月至2017年12月于重庆医科大学附属第一医院内分泌乳腺外科再次手术治疗的分化型甲状腺癌患者222例,其中术前评估为甲状腺良性病变而术后病理检查提示DTC而行Ⅱ期完成性甲状腺癌根治术患者84例。222例中PTC有219例,滤泡状癌(FTC)有3例;男性63例,女性159例;年龄6~81(40.7±15.1)岁(表1)。
表1 222例分化型甲状腺癌一般资料
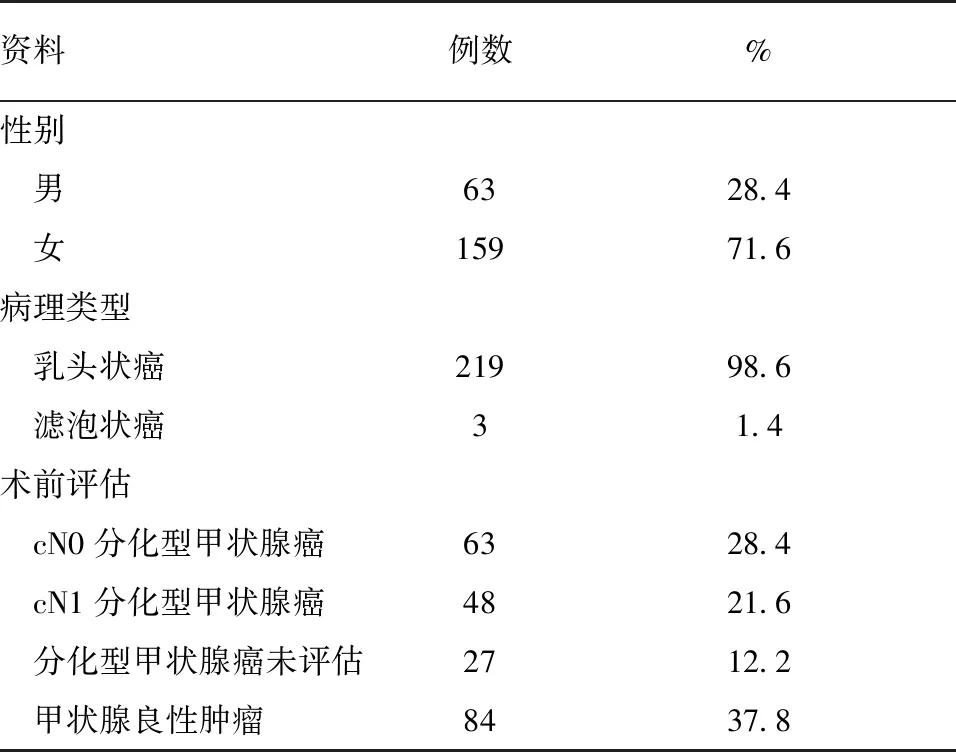
资料例数%性别 男6328.4 女15971.6病理类型 乳头状癌21998.6 滤泡状癌31.4术前评估 cN0分化型甲状腺癌6328.4 cN1分化型甲状腺癌4821.6 分化型甲状腺癌未评估2712.2 甲状腺良性肿瘤8437.8
2 结果
2.1 随访 术前诊断为DTC患者在初次手术后在我院门诊进行随访,根据血清生化检查、颈部彩超及病理学检查等考虑术后复发后收入院行再次手术治疗。本研究222例中84例患者术前评估为甲状腺良性肿瘤,术中未行快速病理检查,于首次手术住院期间或出院后术后病理检查提示为甲状腺癌而再次手术,再次手术的原因是初次术前评估不够精确,并非复发。最长随访时间为218个月,初次手术距再次手术中位间隔时间7个半月(3 d~218个月)。
2.2 再次手术间隔时间 首次手术为良性病变者再次手术均在1年内,中位间隔时间18天(3 d~12个月)(表2)。对于cN0和cN1的DTC再次手术时间在1年内分别有30例(47.6%)和26例(54.2%)(图1)。
表2 222例患者首次手术与再次手术间隔时间
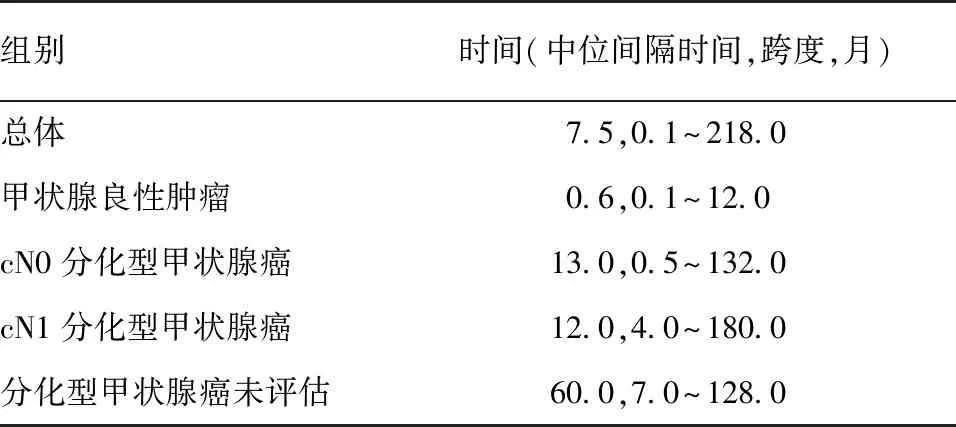
组别时间(中位间隔时间,跨度,月)总体 7.5,0.1~218.0甲状腺良性肿瘤0.6,0.1~12.0cN0分化型甲状腺癌13.0,0.5~132.0cN1分化型甲状腺癌12.0,4.0~180.0分化型甲状腺癌未评估60.0,7.0~128.0
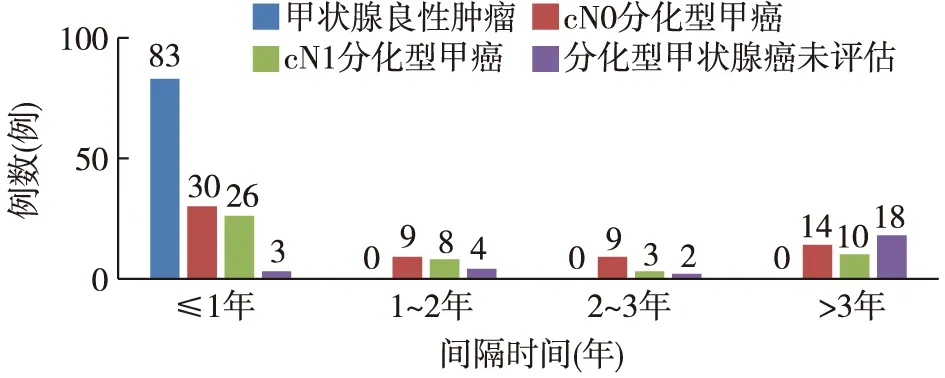
图1 再次手术时间间隔
2.3 首次手术方式 DTC cN0组、DTC cN1组及分化型甲状腺癌未评估组首次手术方式见表3。手术前评估为甲状腺良性肿瘤者84例的首次手术方式仅行甲状腺包块切除或甲状腺腺叶切除,术后病理提示甲状腺癌后行Ⅱ期完成性甲状腺癌根治术。
表3 分化型甲状腺癌首次手术方式[n(%)]
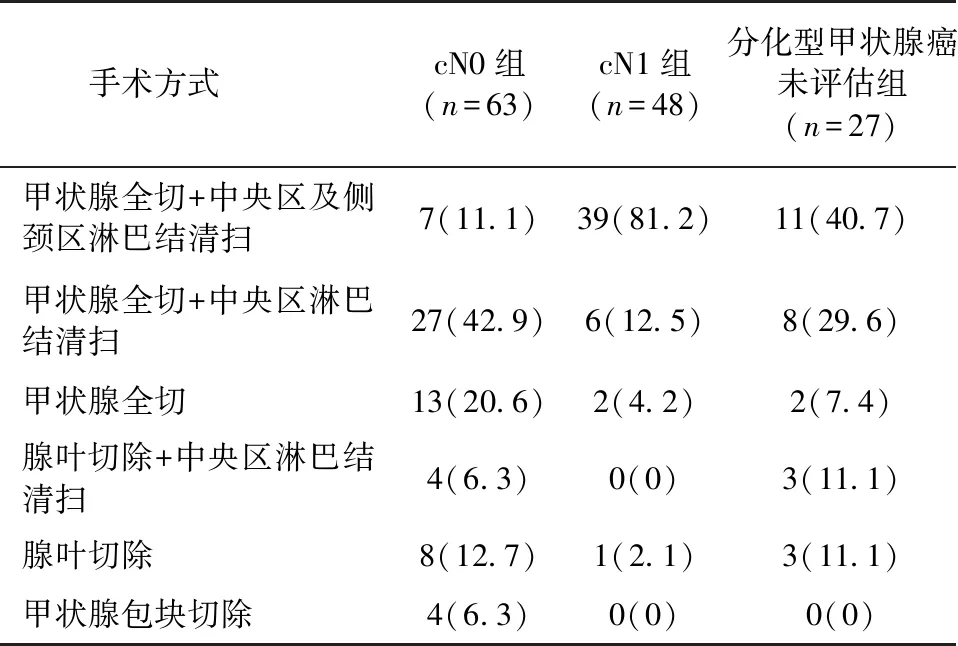
手术方式cN0组(n=63)cN1组(n=48)分化型甲状腺癌未评估组(n=27)甲状腺全切+中央区及侧颈区淋巴结清扫7(11.1)39(81.2)11(40.7)甲状腺全切+中央区淋巴结清扫27(42.9)6(12.5)8(29.6)甲状腺全切13(20.6)2(4.2)2(7.4)腺叶切除+中央区淋巴结清扫4(6.3)0(0)3(11.1)腺叶切除8(12.7)1(2.1)3(11.1)甲状腺包块切除4(6.3)0(0)0(0)
2.4 再次手术区域 DTC cN0和DTC cN1组再次手术主要原因为侧区淋巴结出现转移。其中DTC cN0组同侧Ⅱ、Ⅲ和Ⅳ区出现复发的频率分别为59.7%、66.1%和50.0%;DTC cN1组同侧Ⅱ、Ⅲ和Ⅳ区出现复发的频率分别为50.0%、47.9%和33.3%。DTC cN0组有23例(36.5%)出现同侧中央区淋巴结复发,其中1例右侧喉返神经后方淋巴结出现复发。DTC cN1组出现同侧中央区淋巴结复发有8例(16.7%),有2例右侧喉返神经后方淋巴结出现复发(图2)。
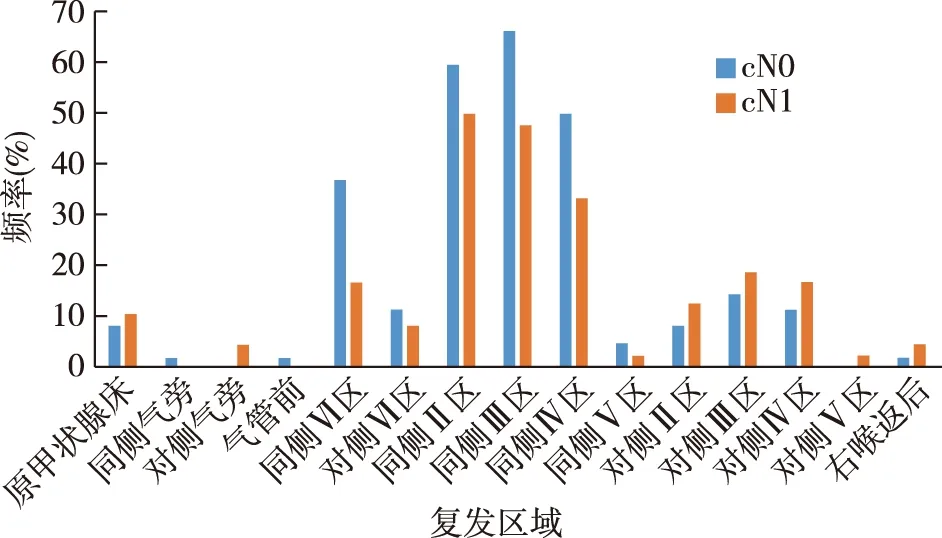
图2 分化型甲状腺癌再次手术复发区域分布
3 讨论
分化型甲状腺癌的预后较好,10年生存率>90%[6];但对于分化型甲状腺癌术后复发的管理仍具有挑战性,高复发风险甲状腺癌患者其局部复发的风险接近30%,分化型甲状腺癌复发的危险因素有男性、甲状腺外侵犯、淋巴结转移、高危的组织亚型等[7-8]。由于首次手术后瘢痕形成、粘连及易出血等因素致甲状腺癌复发后再次手术难度大、风险高;特别是对于中央区复发者,其术后喉返神经及甲状旁腺损伤的风险较大。
对于甲状腺癌术后复发或疾病的持续状态目前还没有明确的定义,根据2015年ATA指南[4]认为无疾病状态需满足:①没有肿瘤的临床证据;②放射性碘显像和/或颈部超声没有发现肿瘤;③在没有TgAb的干扰下非刺激性Tg<0.2 ng/ml或刺激性Tg<1.0 ng/ml。在甲状腺癌术后达到无疾病状态后再次出现甲状腺癌的证据后认为是甲状腺癌复发,否则为疾病的持续状态。Bates等[5]对69例甲状腺乳头状癌再次手术的分析中指出,在其总计92次再次手术中只有3例再次手术的患者在初次手术后达到了无疾病状态,这3例再次手术的原因是肿瘤复发;有71例再次手术的原因是疾病的持续状态。由此可见大部分DTC再次手术的原因为疾病持续状态,而首次手术治疗的规范性及彻底性对此至关重要。
本研究中,首次手术评估为良性病变者因术后病理检查提示DTC是导致DTC再次手术的重要原因,该部分患者再次手术中位时间间隔为18 d,再次手术时间短,术区因水肿、粘连及出血等原因导致再次手术难度大,手术并发症多。对于首次手术评估为DTC的患者,再次手术与初次手术的间隔时间少于1年的cN0组有30例(47.6%),cN1组有26例(54.2%);对于这部分患者其初次治疗并没有达到治愈效果,再次手术的原因是疾病的持续状态而非复发,首次手术不规范是导致术后短期再次手术的重要原因。因此有必要强调规范而彻底的淋巴结清扫。在手术中不宜采用摘草莓式的清扫方式,而应掌握区域淋巴结的边界将该区域淋巴、脂肪组织完整切除,以免遗漏转移的淋巴结。Onkendi等[9]对410例PTC再手术的分析中认为良好的手术技巧及术前评估能降低15%~20%的复发风险。
本组研究中对于DTC cN0患者初次手术行中央区淋巴结清扫的有38例(61.3%),有23例再次出现中央区复发,其中有1例出现右侧喉返神经后方淋巴结复发,考虑初次手术对中央区清扫范围不彻底可能性较大。目前对于预防性中央区淋巴结的清扫争议较大。DTC术前有90%出现微转移,而术前超声仅有20%~31%的检出率[10]。Roh等[11]认为清除中央区隐匿性转移的淋巴结能够减少复发;Lang等[12]meta分析认为预防性中央区淋巴结清扫能够降低局部复发风险。目前ATA指南并不推荐行预防性中央区淋巴结清扫,因此术中对中央区淋巴结的评估就很重要,建议常规行患侧中央区淋巴结术中冰冻活检以提高对淋巴结评估的准确度。
侧颈区淋巴结转移是甲状腺癌再次手术的主要原因。本组研究中,无论初次手术是cN0或cN1,其再次手术的主要原因仍是颈侧区出现转移性肿大淋巴结。颈侧区淋巴结转移是PTC复发的独立危险因素.Chéreau等[13]对314例N1bPTC的回顾分析中发现颈侧区淋巴结转移的范围及转移淋巴结的比例是颈侧区淋巴结复发的危险因素。对于DTC患者术前颈侧区淋巴结要充分评估,术中要注意保证清扫的范围;目前甲状腺癌手术切口设计主要为低领切口,该切口设计对于术后美观有益,但是给Ⅱ区淋巴结清扫带来一定困难,故术前需要充分评估淋巴结状态,并个体化地设计手术切口以利于清扫颈侧区淋巴结。中央区淋巴结转移往往对颈侧区淋巴结转移有提示作用。Xiao等[14]对121例PTC患者的回顾性分析指出中央区淋巴结转移预示着侧区淋巴结有转移,当中央区出现2个或以上转移性淋巴结时侧区淋巴结出现转移的概率为70.0%~93.3%。Lan等[15]meta分析发现中央区淋巴结转移对预测侧区淋巴转移有重要价值。本组研究中初次手术为cN0的患者再次手术主要原因为侧区淋巴结复发,分析原因很可能在初次手术时侧区淋巴结已有转移或微转移,而术前彩超或增强CT对可疑淋巴结良恶性判断上较困难;因此我们在术中常规将中央区淋巴结送快速冰冻病理,根据中央区淋巴结转移情况决定是否行侧区淋巴结清扫。侧区淋巴结复发同样是cN1患者再次手术的主要原因,而该部分患者初次手术有82.3%已行侧区淋巴结清扫,说明初次手术侧区淋巴结清扫不规范或范围不够是导致再手术的重要原因。

