3D腹腔镜辅助与传统开腹左结肠癌根治术围术期指标比较
常正尧,宋林杰,那兴邦,张红亮,李松岩
1解放军总医院 普通外科,北京 100853;2解放军第302医院 普通外科,北京 100000
目前对于腹腔镜下切除右半结肠、横结肠、乙状结肠癌的安全性和有效性均已达成共识[1-3],然而对于腹腔镜下左半结肠切除术尚无明确规范,究其原因主要有以下几个方面:1)左半结肠癌发病率相对较低,仅占结直肠癌整体的5% ~ 8%[4];2)结肠脾曲解剖位置复杂,常包绕脾下极,不易与脾分离;3)左结肠周围邻近器官多,解剖层次复杂,解剖标志不明确;4)左结肠癌患者易并发肠梗阻需行急诊手术[5]。随着患者老龄化程度的加剧和对医疗需求的不断提高,传统开腹左结肠癌根治手术的不足和局限性逐渐暴露放大。3D腹腔镜辅助系统作为一种在2D腹腔镜基础上发展形成的手术模式引起了越来越多的关注,但关于该手术辅助系统应用于左结肠癌根治术的临床研究尚待补充,本研究对2015年11月- 2017年11月于解放军总医院普通外科进行的3D腹腔镜辅助左结肠癌根治术和传统开腹手术的临床效果进行评价。
资料和方法
1 资料 选取2015年11月- 2017年11月在解放军总医院普通外科住院行根治性手术治疗的左结肠癌患者的临床资料。纳入标准:1)诊断为左结肠癌,包括横结肠左半部癌、降结肠癌和乙状结肠癌,已行根治性手术切除;2)心肺功能良好,无其他系统严重疾病。排除标准:1)结肠癌伴肝、肺等远处转移或多原发癌;2)肿瘤合并急性穿孔,伴梗阻患者放置消化道支架不能解除梗阻症状;3)左结肠癌术后复发。
2 方法 根据术式不同将研究对象分为观察组和对照组,两组患者除采取的手术方式不同外,其他围术期处理措施均一致。观察组行3D腹腔镜辅助左结肠癌根治术,麻醉方式采用气管插管全麻,麻醉成功后取截石位,常规留置导尿管,于手术床右侧平患者头部位置安装固定3D腹腔镜的机械臂。将机械臂套入无菌保护套,3D镜头遥控器置于术者一侧。首先取肚脐与剑突连线中点附近长约1 cm纵行小切口逐层切开腹壁,提起皮肤,穿刺置入气腹针建立气腹,二氧化碳气腹压力为12 mmHg(1 mmHg=0.133 kPa),拔除气腹针置入10 mm Troca作为观察孔,3D腹腔镜视野监视下于右下腹及右上腹分别置入12 mm和5 mm Trocar,在患者左上腹及左下腹置入另外两个5 mm Trocar,12 mm Trocar送入超声刀,其余依次送入无创抓钳。术者位于患者的左侧,助手位于患者的右侧,手术过程维持气腹压为12 mmHg,由术者遥控机械臂实施扶镜操作。进入腹腔后,首先常规探查有无腹水,明确肿瘤的大小、位置和形态,观察肿瘤是否有转移,然后按照解剖层次游离左半结肠,清扫相应区域淋巴结,结扎、离断血管。腹腔镜下使用超声刀、可吸收夹、外科夹等完成相应血管切断结扎和淋巴结清扫术后,于患者上腹部取一长5 ~ 6 cm的正中辅助切口,根据患者体形、身高和病灶位置等具体情况适当调整扶助切口的位置和长度,用蓝碟或切口保护圈保护切口,在直视下完成结肠端侧吻合,完成消化道重建,然后重建气腹,3D视野下仔细检查吻合口张力大小情况并加以适当调整或分离,再次检查有无活动性出血,核对器械无误后放置引流管。整个手术操作过程严格遵循左半结肠癌手术根治原则,即完全切除原发肿瘤、彻底清扫周围淋巴结、尽可能保留盆腔自主神经以及切除肿瘤后及时更换手套并冲洗腹腔等的无瘤原则。对照组行传统开腹左结肠癌根治术,用气管插管全麻,麻醉成功后取平卧位,留置导尿,取上腹部正中切口长约15 cm显露视野,直视下完成肠管游离、血管结扎、淋巴结清扫和消化道重建等,其余与观察组无差异。
3 观察指标 手术时间、手术出血量、留置导尿时间、首次下床时间、进食流质食物时间、淋巴结清扫数、并发症发生率和住院时间。
4 统计学处理 采用SPSS22.0统计软件进行数据分析。计量资料比较采用t检验,计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
结 果
1 两组患者基线资料比较 观察组与对照组基线资料无统计学差异。见表1。
2 两组患者围术期指标比较 观察组手术时间、手术出血量、留置导尿时间、首次下床时间、进食流质食物时间和住院时间均少于对照组(P均<0.05),差异有统计学意义。观察组淋巴结清扫数多于对照组,但差异无统计学意义(P>0.05);两组术后并发症发生率差异无统计学意义(P>0.05)。见表2。

表1 两组左结肠癌患者基线水平比较Tab. 1 Comparison of baseline data of colorectal cancer patients in two groups
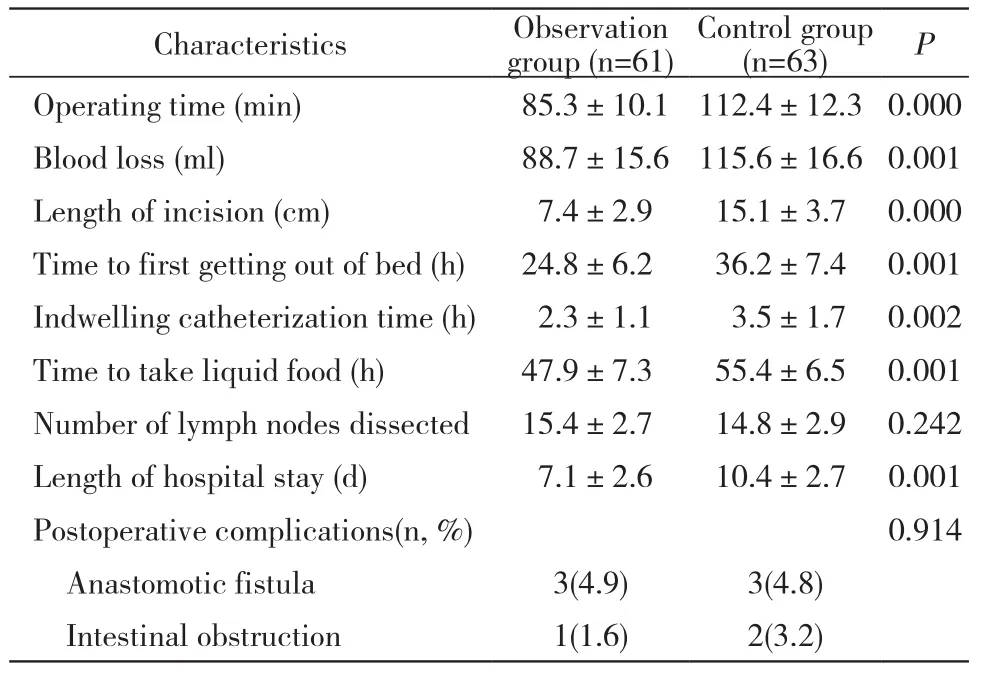
表2 观察组与对照组围术期指标比较Tab. 2 Comparison of perioperative indicators between observation group and control group
讨 论
随着微创手术技术的应用以及微创观念的普及[6],越来越多的结直肠肿瘤患者在选择手术治疗方式时会优先选择腹腔镜手术。腹腔镜手术及相关手术辅助系统在结直肠外科治疗领域的应用范围得到不断的拓展和延伸[7-10]。但是左半结肠癌因发病率较直肠癌、右半结肠癌低,行根治性手术难度相对较大,此前消化道支架发展相对滞后,尚未广泛应用于临床,相当一部分左结肠癌患者因结肠梗阻症状行急诊开腹手术而不是常规手术,因此关于左结肠癌根治性手术,尤其是腹腔镜辅助左结肠癌根治术的报道少之又少,值得借鉴的经验也显得尤为稀少。
结肠脾区的游离,需要术者和助手对结肠后筋膜结构有深刻的认识和感知。从解剖层面分析,由于在胚胎时期肠管的旋转和肠系膜之间的融合,使得结肠后方形成了复杂的筋膜结构与解剖间隙[11],即我们在外科层面常会提到的肾前筋膜与Toldt间隙。肾前筋膜位于肾内侧,越过腹主动脉和下腔静脉的前方,与对侧的肾前筋膜相续,在胚胎学上肾前筋膜平面也被称为系膜后平面,是多层次的无血管筋膜结构,还可保护肾、输尿管、生殖血管等重要结构,并作为自主神经的重要载体,承载了腹腔丛、腹主动脉丛、腹下神经及下腹下丛等重要的自主神经[12]。左半结肠切除术的外科平面即位于结直肠系膜与连续的肾前筋膜之间,只有准确进入到这一平面才能保证手术在不损伤重要血管和神经的前提下高效安全地进行。在3D腹腔镜视野下,筋膜与间隙结构能够立体地再现,术者能够循筋膜间隙及肾前筋膜间平面进入正确的解剖层面精细操作,保持镜下术野清晰,不但可避免对重要脏器,尤其是对肠道、胰腺和脾的骚扰,有助于患者胃肠功能早日恢复,还能减少对自主神经的损伤,减少了副损伤的发生,长远来看,患者的生殖功能可得到有效的保护,凸显了微创的优势。
在左结肠癌根治术治疗围术期,吻合口瘘是最常见严重并发症之一,吻合口瘘的发生与否主要与末端肠管血运情况、吻合口张力大小、患者自身营养状况等因素相关。而在3D腹腔镜高清立体视野下,术者和助手使用先进的腹腔镜专用器械,可有效地保护剩余肠管的血液供应,并且能够在彻底清除病灶且不增加腹部切口长度的前提下充分游离出足够长度的肠管,极大地减少了吻合口的张力,从而降低了预防性造瘘和吻合口瘘的发生率,避免了患者“造瘘-还纳”的治疗过程,大大缩短了治疗周期,减少了对患者医源性创伤和相关医疗费用。感染和粘连性肠梗阻也是左结肠切除术后常见的并发症。左结肠肠腔较右半结肠为窄,其主要生理功能为吸收水分和储存粪便,因此左结肠切除比右结肠切除发生感染和粘连的风险更高。在3D腹腔镜手术系统辅助下,整个腹腔环境处于相对密闭的系统中,对外可减少了纱布棉絮等杂物的卷入,对内可避免肠内容物污染腹腔,从而减少了术后感染、粘连性肠梗阻等并发症的发生率,并且在整个操作过程中,手术参与人员能够严格地遵守无瘤原则,局部锐性切除病变后及时冲洗腹腔,降低了医源性播散和腹膜种植转移的风险[13-14]。
在本研究中,我们使用了机械臂代替扶镜手控制3D镜头,术者通过遥控器,结合适宜自己的操作习惯,灵活地操纵机械臂,实现镜头的远近伸缩和左右旋转,避免扶镜手在手术视野选择上与术者不一致,增加了镜头的稳定性,保障了手术的流畅性,从而减少了不必要的手术时间,极大地减少了高龄等一般情况较差的患者所需承受的手术打击[15]。但是,并不是所有的患者都适合于腹腔镜手术。对于老年心肺功能障碍的患者,充入二氧化碳建立气腹时,可引起患者高碳酸血症与呼吸性酸中毒,甚至部分患者可出现气体栓塞等严重并发症。而且,相当一部分左结肠癌患者术前已出现严重的梗阻,无法通过放置消化道支架解除梗阻,肠管呈高度水肿状态,患者一般情况较差,常合并酸碱失衡,对于这部分患者在选取手术方式时,就应该慎重,避免加重患者的病情。
在本研究中,观察组行3D腹腔镜辅助左结肠癌根治术,该组患者手术时间、留置导尿时间、首次下地活动时间、进食流质食物时间、手术出血量及住院时间均低于对照组,说明3D腹腔镜技术具有创伤小、恢复快、安全性高的优点,这与此前的研究结果一致[16-17]。本研究观察组清扫的淋巴结数虽较对照组多,但无统计学差异,不能根据阳性淋巴结检出率预测患者远期生存,因此对于远期疗效的评价仍有待增加样本量并加强随访进一步验证[18]。
结合本研究及此前相关研究的结果,我们可以得出这样的结论:与传统开腹左结肠癌根治术相比,3D腹腔镜辅助左结肠癌根治术安全性高,创伤小,术后恢复快,具有良好的近期疗效,在结直肠癌的外科手术治疗领域值得推广。

