比较超声引导下与CT引导下经皮穿刺无骨无肺气遮挡胸部病变
董 亮,周 青,纪永利,崔永胜,王 涛
(1.胜利油田中心医院医学影像科,2.妇产科,3.口腔科,山东 东营 257034)
超声、CT引导下经皮穿刺肺活检术已广泛用于对胸部病变的定性诊断,其各具优缺点。本研究回顾性分析接受超声或CT引导下经皮穿刺活检的244例无骨无肺气遮挡胸部病变患者的临床资料,旨在对比两种活检方法的诊断效能及安全性。
1 资料与方法
1.1 一般资料 收集2014年1月—2017年1月在我院接受诊治的胸部病变患者244例。纳入标准:①影像学提示病变分别位于胸壁或胸膜、肺周围、前纵隔,且病变均无骨及肺气遮挡;②影像学或纤维支气管镜检查、痰细胞学检查不能确诊;③病变均可在超声或CT引导下穿刺活检,具有超声可视的特点,且病变均有安全穿刺路径;④术前查凝血四项及血常规均正常;⑤>60岁老年人无严重心肺功能不全,且均可配合并能耐受手术。根据穿刺的引导方法不同,将244例患者分为超声组(n=114)和CT组(n=130)。两组患者的一般资料见表1。超声组病变位于胸壁及胸膜32例、肺周围64例、前纵隔18例;CT组病变位于胸壁及胸膜31例、肺周围84例、前纵隔15例。患者或直系亲属均知情同意。
1.2 仪器与方法 超声组:采用百胜MyLab75彩色多普勒超声诊断仪,相控阵探头,深部病变探头频率4.5 MHz,浅表病变探头频率5.0~10.0 MHz;CT组:采用Siemens Somatom Sensation 16层螺旋CT机,金属栅栏。采用BARD全自动穿刺活检枪,射程15 mm或22 mm,穿刺活检针均使用日本八光18G活检针,取材长度10 mm或17 mm。对位于心包、前纵隔、大血管旁且直径<3 cm的病变首选超声引导下穿刺活检。
由具有10年以上穿刺经验的介入医师进行穿刺操作。
超声组:行消毒皮肤、局部麻醉,在超声动态监测下沿安全穿刺路径对目标穿刺1~3针,取材后即刻对标本进行固定,送病理科。在穿刺完成后6 h内监测患者血压、呼吸频率、脉搏等,12 h后对患者进行CT扫描明确有无气胸,并记录并发症发生情况。CT组:患者接受胸部平扫确定病变位置,并以栅栏定位;行皮肤消毒、局部麻醉;穿刺病灶,CT再次扫描确认是否刺入病灶,穿刺1~3针,取材后即刻固定后送病理科;术后立刻扫描穿刺部位,观察穿刺路径有无出血,并注意患者有无咯血及气胸的发生,术后监测同超声组。
1.3 穿刺活检评估标准 活检成功的标准:①术后病理证实穿刺结果为恶性或良性;②穿刺针刺入病灶,组织取材满意;③病理未证实良恶性者影像学随访3~6个月显示病灶缩小或消失。
1.4 统计学分析 采用SPSS 23.0统计分析软件。两组计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 穿刺成功率 超声组112例穿刺成功,2例刺入病灶边缘、穿出物为血液混杂少量组织碎片,患者因术中咯血终止穿刺;穿刺成功率98.25%(112/114);CT组113例一次性穿刺成功,17例未刺入病灶,其中8例刺穿病灶、9例刺入病灶边缘,穿出物为血液混杂少量组织碎片;穿刺成功率86.92%(113/130)。超声组与CT组穿刺成功率比较,差异有统计学意义(χ2=10.84,P<0.01)。
2.2 活检成功率 超声组:活检成功110例,其中恶性病变70例,包括腺癌24例、鳞癌27例、恶性间皮瘤5例、胸腺瘤B3型4例、血管肉瘤3例、胸膜滑膜肉瘤2例、胸腺癌2例、弥漫大B细胞淋巴瘤2例、卵巢癌1例;良性病变40例,包括炎症21例、结核14例、出血性梗死3例、结节病2例。2例由于穿出物中有效细胞数量太少不足以明确诊断、2例未刺入病灶。活检成功率为96.49%(110/114)。
CT组:活检成功103例,其中恶性病变73例,包括腺癌30例、鳞癌33例、恶性间皮瘤3例、胸腺癌2例、胸腺瘤B3型2例、血管肉瘤2例、转移性母细胞瘤1例;良性病变30例,包括炎症15例、结核11例、出血性梗死2例、结节病2例。10例由于穿出物为坏死组织或有效细胞太少不足以明确诊断、17例未刺中病灶。活检成功率79.23%(103/130)。超声组和CT组活检成功率比较,差异有统计学意义(χ2=16.32,P<0.01)。
2.3 并发症发生率比较 超声组4例出现并发症,其中2例为术后少量气胸,2例为术后少量气胸合并术中少量咯血,经抗感染治疗后病灶消失;4例患者术后观察24 h后症状均消失。超声组并发症发生率3.51%(4/114)。CT组22例出现并发症,其中14例术后发生气胸、8例气胸合并出血;2例肺压缩>50%,经治疗后气胸消失;余观察24 h后气胸未加重,1周后气胸消失;8例穿刺路径出血患者,给予氨甲环酸止血后好转,观察1周未见加重。CT组并发症发生率16.92%(22/130)。超声组和CT组并发症发生率比较,差异有统计学意义(χ2=11.48,P<0.01)。
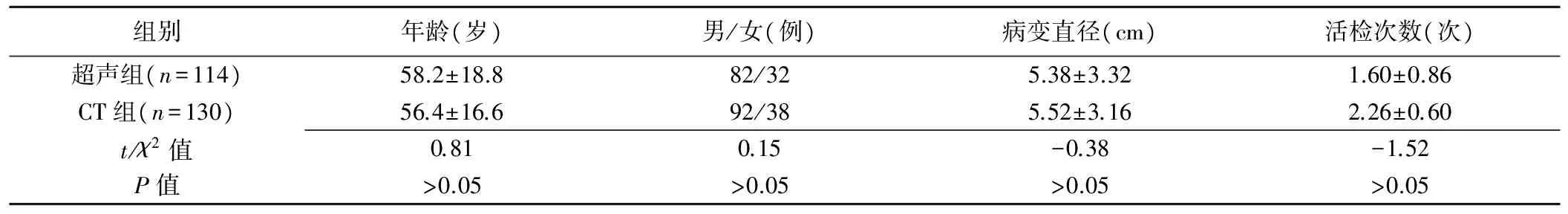
表1 超声组与CT组一般资料比较
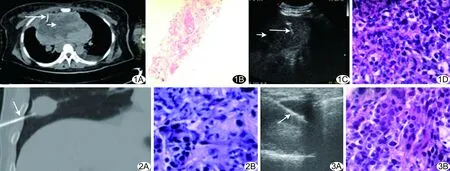
图1 患者女,47岁,坐位CEUS引导穿刺前纵隔病变 CT引导穿刺针进入坏死区(A),病理显示坏死组织(B; HE,×20), CEUS引导穿刺针避开坏死区(C),病理显示弥漫大B细胞淋巴瘤(D;HE,×400) (长箭示穿刺针;短箭示坏死区) 图2 患者男,62岁,CT引导右下肺表面病变穿刺 CT显示穿刺针经过含气肺刺入病变引发气胸(A),病理显示腺癌(B;HE,×400) (箭示穿刺针) 图3 患者女,60岁,超声引导左下肺表面病变穿刺 超声显示穿刺针经过病变与胸膜接触部(A),病理显示卵巢癌肺转移(B;HE,×400) (箭示穿刺针)
3 讨论
位于胸壁及胸膜、肺周围、前纵隔且无骨骼无肺气遮挡的胸部病变,属于超声下可视病变,目前常用超声或CT引导穿刺活检。研究[1-3]显示,超声引导下经皮肺周围病变穿刺活检的成功率可达90%以上,并发症发生率为0~8.10%,且多为气胸(2.84%)和出血(3.55%)。Khosla等[4]认为超声引导下胸壁及胸膜病变活检成功率与CT一致,且并发症发生率较CT低,手术时间较CT短,是更经济、无辐射、操作更方便的穿刺引导方法。本研究CT组穿刺成功率为86.92%,与王昌国等[5]报道的CT引导下肺周围病变穿刺活检一次取材成功率87.20%相近,均低于本研究超声组穿刺成功率(98.25%)。可能的原因为:①当病灶内出现坏死或液化时,超声可通过造影增强技术显示目标病灶的造影高增强区域(恶性病灶局部组织微血管密度及分布增多[6-7]),进而可精准引导穿刺针避开病灶坏死区,而CT引导下穿刺避开坏死区相对困难(图1);②当病灶长轴方向与z轴形成角度时,超声探头可灵活调整,沿病灶长轴方向引导穿刺针准确刺入病灶,尤其当上胸部病变被肩胛骨遮挡时,可嘱患者抬高上肢,使肋间隙增宽,以清晰显露病变;③当病灶体积小且位于肺组织深部时,超声引导下穿刺针仍较易准确刺入目标,而CT引导下穿刺针则易偏出目标病灶[1-3];④CT引导下穿刺活检并非实时动态显示,故其穿刺成功率与术者的熟练程度有关[4-6]。
本研究超声组活检成功率为96.49%,高于CT组(79.23%)。当取材为变性坏死组织或组织量太少时,无法满足病理诊断需要[8-11]。本研究10例CT引导下穿出物出为坏死组织或有效细胞太少不足以明确诊断。王连学等[8-10]报道病变直径越大,出现坏组织的概率越大,病灶直径>5 cm时,穿刺物为坏死组织的概率高达53.50%,且坏死区域范围和形状差异大,以病灶中央区多见。超声血流成像联合CEUS可识别局部组织微血管密度及分布增多区域,有效避开坏死区,达到有效取材,以满足病理诊断需求[6-7,9]。当病灶坏死区域范围较大时,CT引导下穿刺易致取材少或穿出物为坏死组织。当病灶直径较小时,超声仍可精确引导穿刺,取材较满意,而CT引导下穿刺针易穿过或偏出病灶,导致取材不足。
CT引导下经皮肺穿刺术的主要并发症为气胸和出血,且其发生率与术者经验有关[1,4-6,10]。本研究CT组并发症的发生率高于超声组(P<0.01),可能的原因是:①当肺表面病灶直径较小时,病灶与胸膜接触面积小,CT较难避开含气的肺,易划伤胸膜导致气胸和出血[2](图2);而超声可实时动态调节穿刺针,在病变与胸膜接触部位进针(图3),易避开含气肺,故气胸及出血发生率低;②CT引导下穿刺时间较长,胸膜在呼吸运动中反复受穿刺针损伤,更易引起气胸和出血,当病灶周围存在肺气肿及肺大疱时气胸和出血的发生概率增加[6,11-12];超声引导下肺穿刺用时短,患者屏气数秒即可完成,但炎症情况下气胸、出血发生率也会增高[13];③CT引导肺穿刺可能穿透病灶或偏离病灶从而损伤到含气肺,尤其当病灶直径<3 cm时,这种概率增加[10-11],而超声引导下肺穿刺前可精确测量穿刺距离,调整活检枪的量程,避免穿透病灶引发出血。
总之,对于无骨无肺气遮挡胸部病变的诊断,超声引导下穿刺具有实时动态、省时省力、操作方便、无辐射、经济、可鉴别富血供区域等优点[14],与CT引导下比较,穿刺成功率及活检成功率高、并发症发生率低。
[1] 张欣,肖越勇,张肖,等.CT引导下经皮肺穿刺活检并发出血的预防和处理.中国介入影像与治疗学,2015,12(4):202-205.
[2] 王庆文,解东兴,韩泽朝,等.超声引导肺穿刺活检气胸发生率的影响因素分析.中华超声影像学杂志,2015,24(11):1006-1008.
[3] 张燕,章美武,范晓翔,等.超声引导下经皮肺穿刺活检术对周围型肺癌的诊断价值.中华超声影像学杂志,2014,23(12):1087-1088.
[4] Khosla R, McLean AW, Smith JA, et al. Ultrasound-guided versus computed tomography-scan guided biopsy of pleural-based lung lesions. Lung India, 2016,33(5):487-492.
[5] 王昌国,曾大雄,雷伟,等.CT引导下经皮肺穿刺与超声引导下经支气管镜肺活检对肺周围性病变的诊断价值.中华结核和呼吸杂志,2015,38(12):897-900.
[6] 黄伟俊,邱懿德,黄婷,等.超声造影在经皮穿刺肺活检肺周围型病变中的临床研究.中华肺部疾病杂志(电子版),2014,1(7):37-40.
[7] 曹兵生,黎晓林,邓娟,等.超声造影对超声引导下经皮肺穿刺活检的价值.中华超声影像学杂志,2011,20(8):669-671.
[8] 王连学,王宝堂,王树宪,等.CT引导经皮肺穿刺活检定性诊断肺部占位病变.中国介入影像与治疗学,2015,12(12):732-734.
[9] Wang S, Yang W, Zhang H, et al. The role of contrast-enhanced ultrasound in selection indication and improveing diagnosis for transthoracic biopsy in peripheral pulmonary and mediastinal lesions. Biomed Res Int, 2015,2015:231782.
[10] 王凇,杨薇,张晖,等.超声造影在肺周占位穿刺活检的应用价值.介入放射学杂志,2014,23(6):482-486.
[11] 郑玉劲,吴庆德,蒙立艳,等.“呼吸针控”在CT引导下经皮肺穿刺近膈小病灶中的应用.中国介入影像与治疗学,2016,13(2):65-67.
[12] Kim JI, Park CM, Lee SM, et al. Rapid needle-out patient-rollover approach after cone beam CT-guided lung biopsy: Effect on pneumothorax rate in 1,191 consecutive patients. Eur Radiol, 2015,25(7):1845-1853.
[13] 郭瑞军,梁晓宁,于泽兴,等.彩色多普勒超声引导自动穿刺活检在周围型肺肿块及胸膜病变中的应用.中国医学影像技术,2007,23(3):441-443.
[14] 李琪,聂芳,杨丹,等.超声造影联合穿刺活检在肺周围型病变定性诊断中的应用.中国介入影像与治疗学,2017,14(5):274-277.

