中央区淋巴结清扫在cN0期甲状腺乳头状癌中的应用
李 勇 林启谋 周 毅
中央区淋巴结清扫在cN0期甲状腺乳头状癌中的应用
李 勇 林启谋 周 毅
目的观察不同临床特点cN0期甲状腺乳头状癌患者的中央区淋巴结转移情况,探讨预防性中央区淋巴结清扫术的应用指征及手术范围。方法回顾性分析2015年3月至2016年12月期间我院收治的93例甲状腺乳头状癌患者的病历及病理资料。分析患者性别、年龄、肿瘤大小、是否为多灶癌、肿瘤是否累及被膜等因素与中央区淋巴结转移率的关系。所有病例均行甲状腺全切除或近全切除术+患侧中央区淋巴结清扫术,并将患侧中央区标本送冰冻及石蜡病理检查,后再行对侧中央区淋巴结清扫术。观察中央区淋巴结转移情况及患侧中央区淋巴结冰冻与石蜡病理检查符合情况。结果本组病例男性18例,女性75例;平均年龄41±13.9岁。T1 65例,T2 18例,T3 10例,T4 0例;单侧多灶癌8例;肿瘤突破甲状腺包膜9例。本组中央区淋巴结转移率为46.2%(43/93),18.2%(17/93)为双侧中央区淋巴结转移。性别、肿瘤位置、年龄、肿瘤直径、T分期等因素与CLN转移差异无统计学意义。患侧中央区淋巴结冰冻病理检查的敏感性、特异性、准确性分别为86.0%、100%、93.5%。结论对cN0期甲状腺乳头状癌应常规行患侧中央区淋巴结清扫术;术中冰冻检查能准确预测患侧中央区淋巴结转移状态;术中应常规行冰冻切片检查,如患侧中央区淋巴结转移时,建议行双侧中央区淋巴结清扫术。
甲状腺乳头状癌;颈淋巴结阴性;中央区淋巴结;预防性中央区淋巴结清扫
甲状腺乳头状癌(PTC)约占85%的甲状腺恶性肿瘤,PTC早期即可有淋巴结转移,中央区淋巴结常最早受累,转移比例为20%~50%,微转移更可达90%[1]。如明确中央组淋巴结转移(cN1a),一期治疗性中央区淋巴结清扫(tCLND)已成为共识。鉴于中央区淋巴结转移比例高,目前国内外的指南均建议对cN0期PTC作预防性中央区淋巴结清扫(pCLND),但对于pCLND的应用指征及清扫范围仍存有争议。由于患侧中央区淋巴结(CLN)出现转移时,20%~50%会出现对侧中央区淋巴结转移[2,3],手术遗漏的转移淋巴结会增加肿瘤局部复发风险。但同时进行双侧中央区淋巴结清扫(bilCLND)可能增加喉返神经损伤及永久性甲状旁腺功能减退的发生率,影响患者术后生活质量。如何在cN0期PTC患者中筛选出bilCLND的获益病例是甲状腺外科的相关问题之一。
本研究旨在分析cN0期PTC患者的临床资料,探讨在cN0期单侧PTC病例中行pCLND的合理性,以及评价冰冻病理判断患侧CLN的转移状态的准确性,并依此术中决策是否需同时行对侧CLND。
1 资料与方法
1.1 患者人群
选取2015年3月到2016年12月我院收治的甲状腺癌住院病例共473例。纳入标准:①既往无颈部手术史。②术前穿刺细胞学、术中冰冻病检及术后石蜡切片结果均证实为甲状腺乳头状癌。③肿瘤位于一侧甲状腺,排除癌灶位于峡部。④术前触诊、影像学检查(主要是超声)未发现中央区淋巴结转移。
1.2 手术方法
1.2.1 甲状腺处理方式所有病例均行甲状腺全切除或近全切除术。近全切除术是指仅保留喉返神经入喉处或上甲状腺旁腺附着处少许甲状腺组织,目的为保证手术安全性。手术中需首先确定至少一侧上极甲状旁腺;甲状腺全切除术及中央区清扫均需先暴露双侧喉返神经。
1.2.2 中央区淋巴结处理方式先行患侧中央组淋巴结清扫术,标本离体后送冰冻病理检查。后行对侧中央区淋巴结清扫术。双侧CCD范围包括双侧气管、食管前和气管、食管间淋巴结。患侧CCD包括患侧气管、食管前和气管、食管间淋巴结。所有的手术步骤均由经验丰富的甲状腺外科医师或在其监督下完成。本研究得到了我院伦理委员会的批准。
1.3 术后管理及随访
术后低钙血症的处理依据指南,术前及术后均确诊双侧声带的活动情况,若术后半年并发症仍不恢复确定为永久并发症。甲状腺癌术后处理方案及随访指南中已标明。术后所有患者均行内分泌治疗。术后监测甲状腺球蛋白及甲状腺球蛋白抗体,术后3~6个月复查颈部超声。术后随访工作由门诊医师或电话随访完成。
1.4 统计学处理
所有数据采用SPSS 19.0软件进行统计分析,定性资料采用卡方检验,以P<0.05为差异有统计学意义。
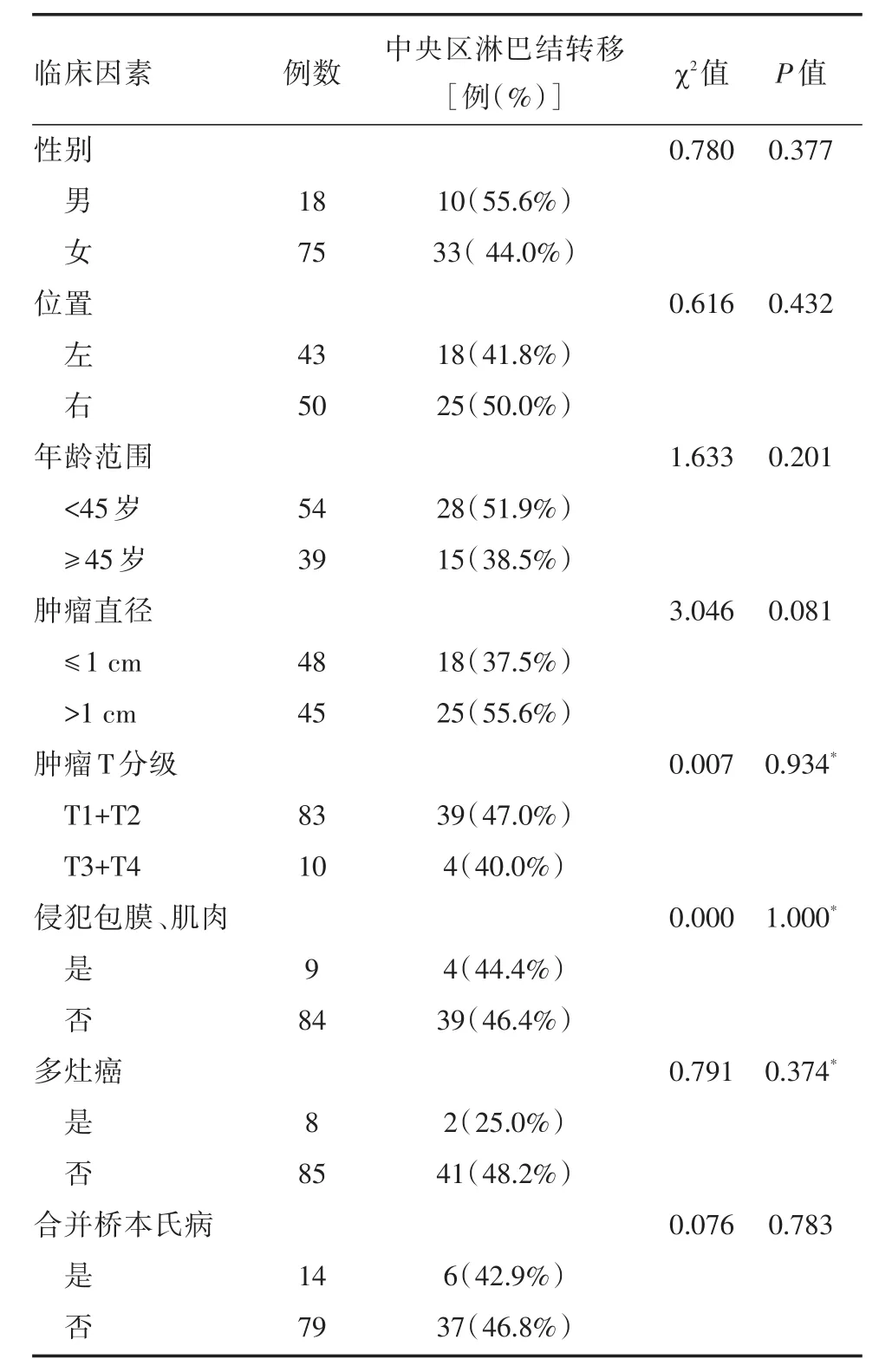
表1 患者临床因素与中央区转移的关系
2 结果
2.1 一般临床资料
本组研究共有93名单侧且临床未见淋巴结转移的PTC初次手术病例入组。其中女性75例,男性18例;平均年龄41±13.9岁,年龄<45岁54例,年龄≥45岁39例;肿瘤分级:T1 65例,T2 18例,T3 10例;单侧多灶癌8例;肿瘤突破甲状腺包膜9例。
2.2 冰冻病理检查对判断患侧CLN转移状态的情况
本组病例中,患侧CLN冰冻病理检查发现37例有淋巴结转移,石蜡病理证实此37例均为淋巴结转移。石蜡病理另发现6例患侧CLN转移(冰冻检查为阴性),其中4例患者为微转移。本组研究中,患侧CLN冰冻病理检查的敏感性、特异性、准确性分别为86.0%、100%、93.5%。
2.3 患侧中央区淋巴结转移情况
本组中央区淋巴结转移率为46.2%(43/93),18.2%(17/93)为双侧中央区转移。未发现中央区淋巴结跳跃性转移。
2.4 中央区淋巴转移相关因素分析
单因素分析显示:在cN0期PTC中,性别、位置、年龄、肿瘤直径、T分期等因素与CLN转移差异无统计学意义。(见表1)
2.5 术后并发症
1例患者术中神经离断,为永久性喉返神性损伤,随访3个月后,健侧声带代偿,恢复发声。术后发生短暂性甲状旁腺功能低下者21例,未发现永久性甲状腺功能低下。病理检查中,患侧CLN标本中发现甲状旁腺23例,对侧CLN标本中发现甲状旁腺18例,其中患⁃对侧CLN均发现甲状旁腺者16例。所有病例随访过程中未发现局部、远处复发。
3 讨论
PTC预后良好,总体五年生存率可达90%,但据报道30%PTC病例术后会出现复发[4⁃6]。淋巴结复发转移是PTC复发的重要原因,影响患者生存。Lundgren等随机对照的研究结果显示,对30年以上的5123例甲状腺乳头状癌病人进行分析,发现颈部淋巴结转移者预后不好,患者病死率显著提高[7]。Mazzaferri等报道,患者局部复发和死亡的危险因素是存在颈部的淋巴结转移,其复发和死亡的风险超过不合并颈部淋巴结转移者30倍[8]。中央区淋巴结为PTC最多见的转移区域。中央组淋巴结转移(cN1a),一期行治疗性中央区淋巴结清扫(tCLND)已成为共识。对于cN0期PTC是否作预防性中央区淋巴结清扫(pCLND),因所需要的入组病例及资金投入巨大,仍缺乏证据级别高的前瞻性随机对照试验证实[9]。地区间的指南对此也有明显差异,ATA指南建议临床(触诊、超声、CT)存有可疑的中央组淋巴结肿大或T3、T4期cN0期PTC患者作pCLND[10]。我国指南推荐PTC均行患侧中央区淋巴结清扫[11]。
中央组淋巴结转移多属于隐匿性转移,中央区淋巴结位置较深、术前触诊困难。即使术中触诊其灵敏度、特异性也仅分别为35.7%和72.5%,阳性预测值为15.2%。已有的研究显示,术前评价淋巴结状态常用有超声及CT检查,但对于CLN的转移状态判断不理想。超声检查的灵敏度为23%~55%、特异度为69%~92%;CT的准确性较彩超稍高,其灵敏度为41%~62%;特异度为44%~93%[12⁃15]。在本组研究中发现T1、T2期PTC中央组淋巴结转移率为47%。在T1、T2病例中,CLN转移并不少见。同时,本组甲状腺微小乳头状癌中央组转移率为37.5%,其与cN0期T3、T4相比,中央组淋巴结转移比例无明显差异。因此,我们建议甲状腺乳头状癌均需行中央区淋巴结清扫。
本组研究中,共有39名45岁以上病例,其中15例发现中央区淋巴结转移。Zaydfudim等采用多因素分析30504例PTC病例的病理资料显示,年龄小于45岁的PTC患者颈部淋巴结出现转移不影响预后,而45岁以上患者若出现颈部淋巴结转移是影响预后的独立危险因素[16]。在Bonnet等研究中pCLND使30%病例精确为T1N1a[17]。本组研究中16.1%的患者因pCLND的结果,使分期自Ⅰ/Ⅱ期上升为Ⅲ期。一些前瞻性研究结论也观察到pCLND可使部分患者的分期更准确,从而有助于判断患者术后是否需放射碘治疗及剂量计算。pCLND有助于确定中央区淋巴结状态,从而精确肿瘤分期,帮助制定术后治疗方案[18]。美国2003~2009年调查数据显示,甲状腺癌5年存活率为98.2%;2014年,欧洲发布的统计数据显示,甲状腺癌5年存活率为86.5%。但中国甲状腺癌生存报告显示,我国甲状腺癌五年生存率仅为67.5%[19]。相对ATA指南我国pCLND指征明显放宽,但人群生存率劣于美国,分析原因可能有二,尽管我国部分三甲医院调查数据显示,甲状腺癌5年存活率>90.0%,但其余甲状腺癌绝大多数甲状腺癌诊治机构未能严格规范手术治疗;缺少综合治疗的意识以及标准化放射碘治疗机构。相比于日本,因放射碘治疗受法律等诸多要素限制使用,但其通过规范的手术治疗(预防性双侧中央区淋巴结清扫)也可达到于欧美相似的生存率。这些方面也突显规范化手术直接影响患者预后。
在本组的研究中发现中央组清扫会明显增加甲状旁腺误切的机率,24.7%可在标本中检到甲状旁腺,双侧CLND更会增加误切机率。目前我国指南及一些专家推荐患者CLND代替双侧CLND。考虑到颈部淋巴结间存在较多交通支可导致双侧中央区转移,约1/4的患者对侧CLN的转移病灶被忽视[3,20⁃22]。为保证CLND的彻底性,日本及英国等指南推荐行双侧CLND[23,24]。与单侧CLND相比,双侧CLND可能增加术后低钙血症以及喉返神经损伤的发生率,影响患者术后生活质量,延长住院时间。一些研究通过多因素分析,发现癌肿大于1 cm、包膜外浸润等患者出现双侧CLN转移的机会更大,Moo等认为具备以上临床特点的患者考虑行双侧CLND[20,25]。
随着对甲状腺癌淋巴结转移规律的深入研究发现,中央组淋巴结的转移遵循患者⁃对侧的转移顺序,跳跃性转移极少发生。Koo等的研究结果也发现患侧CLN转移是对侧CLN转移的独立危险因素[21]。术中对患侧CLN的状态判定有助于决定是否加行对侧CLND。本研究中,冰冻检查在诊断CLN中的敏感性、特异性、准确性分别为86.0%、100%、93.5%,且冰冻检查中的假阴性病例多为微转移,不影响患者预后。冰冻检查可准确判断患者中央组淋巴结状态。因此建议对cN0期PTC的患侧CLN均行术中冰冻检查,有助于术中决策CLND手术范围[22,26]。
甲状腺癌的发现率持续上升。相对于初次手术,甲状腺癌再次手术难度大,手术并发症增加。我们认为对CN0期PTC应常规行患侧中央区淋巴结清扫,避免因淋巴结复发而再次手术。术中冰冻检查能有效判断患侧CLN的状态。仅对患侧CLN阳性的病例加行对侧CLND会使部分病例在保证肿瘤彻底清除的基础上避免了双侧CLND。同时随着目前术中喉返神经监测技术的成熟以及纳米炭负显影技术在甲状腺手术中的应用,均有利于进一步减少永久性喉返神经损伤及甲状旁腺功能低下症的发生。
[1]Rotstein L.The role of lymphadenectomy in themanagement of papillary carcinoma of the thyroid[J].JSurg Oncol,2009,99(4):186-188.
[2]Lim YC,Choi EC,Yoon YH,et al.Central lymph node metastases in unilateral papillary thyroid microcarcinoma[J]. Br JSurg,2009,96(3):253-257.
[3]RaffaelliM,De Crea C,Sessa L,etal.Prospective evaluation of total thyroidectomy versus ipsilateral versus bilateral central neck dissection in patients with clinically node negative papillary thyroid carcinoma[J].Surgery,2012,152(6):957-964.
[4]Leboulleux S,Rubino C,Baudin E,et al.Prognostic factors forpersistent or recurrent disease of papillary thyroid carcinoma with neck lymph nodemetastases and/or tumor extension beyond the thyroid capsule at initial diagnosis[J].J Clin Endocrinol Metab,2005,90(10):5723-5729.
[5]DeGroot L,Kaplan E,McCormick M,et al.Natural history,treatment,and course of papillary thyroid carcinoma[J].JClin EndocrinolMetab,1990,71(2):414-424.
[6]Hay I,Bergstralh E,Grant C,et al.Impact of primary surgery on outcome in 300 patients with pathologic tumor⁃node⁃metastasis stage III papillary thyroid carcinoma treated at one institution from 1940 through 1989[J].Surgery,1999,126(6):1173-1181.
[7]Lundgren CI,Hall P,Dickman PW,etal.Clinically significant prognosis factors for differentiated thyroid carcinoma:A population based,nested case control study[J].Cancer,2006,106(3):524⁃531.
[8]Mazzaferri EL,Jhiang SM.Long⁃term impact of initial Surgical and medical therapy on papillary and follicular thyroid career[J].Am JMed,1994,97(5):418⁃428.
[9]Carling T,Carty SE,Clarlegio MM et al.American Thyroid Association design and feasibility of a prospective randomized controlled trial of prophylactic central lymph node dissection for papillary thyroid carcinoma[J].Thyroid,2012,22(3):237-244.
[10]Haugen BR,Alexander EK,Bible KC,et al.2015 American Thyroid Association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer:The American thyroid association guidelines task force on thyroid nodulesand differentiated thyroid cancer[J].Thyroid,2016,26(1):1-133.
[11]中华医学会内分泌学分会,中华医学会外科分会内分泌学组,中国抗癌协会头颈肿瘤专业委员会,中华医学会核医学分会.甲状腺结节和分化型甲状腺癌诊治指南[J].中华内分泌代谢杂志,2012,28(10):779⁃797.
[12]Lee YS,Lim YS,Lee JC,et al.Nodal status of central lymph nodes as a negative prognostic factor for papillary thyroid carcinoma[J].JSurg Oncol,2013,107(7):777-782.
[13]Ji YB,Lee DW,Song CM,et al.Accuracy of intraoperative determination of central node metastasis by the surgeon in papillary thyroid carcinoma[J].Otolaryngol Head Neck Surg,2014,150(4):542-547.
[14]Ahn D,Sohn JH,Park JY.Surgical complications and recurrence after central neck dissection in cN0 papillary thyroid carcinoma[J].AurisNasus Larynx,2014,41(1):63-68.
[15]Kim WW,Park HY,Jung JH.Surgical extent of central lymph node dissection in clinically node⁃negative papillary thyroid cancer[J].Head Neck,2013,35(11):1616-1620.
[16]Zaydfudim V,Feurer ID,Grifin MR,etal.The impactof lymph node involvement on survival in patients with papillary and follicular thyroid carcinoma[J].Surgery,2008,144(6):1070⁃1077.
[17]Bonnet S,Hartl D,Leboulleux S,et al.Prophylactic lymph node dissection for papillary thyroid cancer less than 2 cm:implications for radioiodine treatment[J].J Clin Endocrinol etab,2009,94(4):1162-1167.
[18]Carling T,LongWD 3rd,Udelsman R.Controversy surrounding the role for routine central lymph node dissection for differentiated thyroid cancer[J].Curr Opin Oncol,2010,22(1):30⁃34.
[19]田文,郗洪庆.甲状腺癌病人生存现状分析[J].中国实用外科杂志,2016,36(5):489⁃493.
[20]Moo TS,Umunna B,Kato M,et al.Ipsilateral versus bilateral central neck lymph node dissection in papillary thyroid carcinoma[J].Ann Surg,2009,250(3):403-408.
[21]Koo BS,Choi EC,Yoon YH,et al.Predictive factors for ipsilateral or contralateral central lymph node metastasis in unilateral papillary thyroid carcinoma[J].Ann Surg,2009,249(5):840-844.
[22]Raffaelli M,De Crea C,Sessa L,et al.Can intraoperative frozen section influence the estension of central neck dissection in cN0 papillary thyroid carcinoma[J]?Langenbecks Arch Surg,2013,398(3):383-388.
[23]Hiroshi Takami,Yasuhiro Ito,Takahiro Okamoto,et al. Therapeutic strategy for differentiated thyroid carcinoma in Japan based on a newly established guideline managed by Japanese Society of Thyroid Surgeons and Japanese Association of Endocrine Surgeons[J].World JSurg,2011,35(1):111-121.
[24]Perros P,Colley S,Boelaert K,et al.Guidelines for the management of thyroid cancer[J].Clinical Endocrinology,2014,81(1):1-122.
[25]张明,魏涛,李志辉,等.甲状腺乳头状癌中央区淋巴转移相关影响因素研究[J].中华耳鼻咽喉头颈外科杂志,2012,47(7):565⁃570.
[26]Chae BJ,Jung CK,Lim DJ,et al.Performing contralateral central lymph node dissection in papillary thyroid carcinoma:a decision approach[J].Thyroid,2011,21(8):873⁃877.
Applicationofprophylacticcentrallymphnodedissectioninclinicallynode⁃negative(cN0) papillarythyroidcarcinoma
LI Yong,LIN Qimou,ZHOU Yi.
Department of Thyroid and Breast,Jiangmen CentralHospital,Jiangmen,Guangdong 529000,China.
Objective To investigate the indications and the extent of prophylactic central lymph node dissection in clinically node⁃negative(cN0)papillary thyroid carcinoma(PTC).Methods A total of 93 cases treated between Mar.2015 and Dec.2010 was analyzed retrospectively.The related clinicopathologic factors were analyzed,including sex,age,tumor size,extrathyroidal extension,and multifocal tumor,coexistence of Hashimoto's thyroiditis.All the cases underwent total/near total thyroidectomy and Ipsilateral central lymph node dissection(IpsiCCD).The removed lymph nodeswere sent for frozen section examination(FSE),and at last,the contralateral central lymph node dissection were performed.We compared the results of FSE and postoperative pathological examination,to evaluate the accuracy of FSE in assessing the nodal status.Results Of these cases,18 casesweremales and 75 females,with amean age of 41±13.9 years.T1,T2 and T3 diseases accounted for 65,18 and 10 cases,respectively.The rates of CLNmetastasiswere 46.2%(43/93),and the rates of bilateral CLNmetastases were 18.2%(17/93).The analysis showed that sex,age,tumor size,extrathyroidal extension,and multifocal tumor,coexistence of Hashimoto's thyroiditis have no relation with CLN metastases.The FSE had the sensitivity of 86.0%,specificity of 100%and overall accuracy of 93.5%in detecting occult ipsilateral central neck metastases in the unifocal cN0 PTC.Conclusion Ipsilateral CND should be employed for all cN0 PTC.FSE of ipsilateral nodes is accurate in determining nodal status.Routine IpsiCCD plus FSE of the ipsilateral nodes could be used to make the decision of contralateral central lymph node dissection in surgery.
papillary thyroid carcinoma(PTC);clinically node⁃negative(cN0);central lymph node(CLN);central lymph node dissection(CLND)
R736.1
A
10.3969/j.issn.1009⁃976X.2017.04.002
2017⁃04⁃25)
江门市医疗卫生领域科技计划项目(江科[2015]73号)
529000广东江门江门市中心医院普通外科一区(甲状腺乳腺专科)
李勇,Email:271482038@qq.com

