包涵体肌炎的临床与病理特点(附1例报告)
杨 建,李吉娜,刘晓光 (解放军第404医院风湿科,山东威海264200)
·视频讲座·
包涵体肌炎的临床与病理特点(附1例报告)
杨 建,李吉娜,刘晓光 (解放军第404医院风湿科,山东威海264200)
【摘 要】目的:探讨包涵体肌炎的临床与病理特点.方法:回顾性分析1例包涵体肌炎患者的临床资料.结果:本例患者为55岁中年女性,以右下肢无力起病;肌电图示肌源性损害;右大腿肌肉组织活检示横纹肌纤维片状萎缩,部分横纹结构不清,肌束间纤维组织增生,部分肌核内移,少数肌核呈链状排列,个别肌纤维溶解或颗粒变性,淋巴细胞在肌束间片状浸润,纤维结缔组织中小血管周围慢性炎细胞浸润;病理示:横纹肌纤维部分萎缩、坏死,其包括再生肌纤维,肌纤维间纤维结缔组织出现增生,同时肌纤维出现边缘性空泡,个别肌纤维核及胞浆内可见包涵体,肌内膜间可见较多片状及灶性CD3+、CD8+的T淋巴细胞、少部分细胞为CD20+的B淋巴细胞.结论:包涵体肌炎临床表现缺乏特异性,肌肉病理学检查是诊断包涵体肌炎的重要手段.
【关键词】包涵体肌炎;病理学
0 引言
包涵体肌炎主要是一种慢性及其炎症性肌疾病,目前针对该病的报道相对较少[1].本研究将我院收治包涵体肌炎患者的临床资料报道如下.
1 病例介绍
患者,女,55岁,因右下肢麻木、无力4月,伴右大腿肿痛3周,于2012-01-30入院.4个月前无明显诱因出现右下肢麻木、无力,需拄拐行走,3周前拄拐行走时不慎摔倒,扭伤右下肢,此后出现右大腿及右膝肿痛,不能行走,因疼痛影响夜间睡眠.2012-01-30本院门诊查下肢彩超示:右侧大腿前方肌肉回声增强,纹理不清,内见形状不规则低回声;双侧下肢动静脉未见明显异常.既往体健.入院查体:右大腿中段以下及右膝外观饱满,皮温稍高,右大腿中段周径较对侧增加约1 cm,右大腿伸侧肌肉及膝关节周围触压痛明显,右下肢近端肌力Ⅰ级,远端肌力Ⅲ级,右侧浮髌试验阳性,右小腿及右足趾痛觉较对侧减弱,双跟腱、膝反射正常,双拇趾背屈、跖屈正常,巴彬斯基氏征阴性;双上肢及左下肢肌力正常.入院后查血常规、肝功、肾功、空腹血糖、肌酶谱、抗核抗体(anti⁃nuc1ear antibody,ANA)谱均正常范围.右下肢MRI示:T2WI见右侧髋关节及膝关节内见少量液体信号,闭孔内外侧肌、耻骨肌及股内、外侧肌、股中间侧肌群萎缩伴信号增高,股四头肌肌腱屈曲;提示:①右侧髋关节及膝关节少量积液;②右侧闭孔内外侧肌、耻骨肌及股内、外侧肌、股中间侧肌群萎缩伴信号异常.右下肢肌电图检查示:双下肢神经传导速度未见异常;右胫前肌、股四头肌肌源性损害.右股四头肌肌肉组织活检示横纹肌纤维片状萎缩,部分横纹结构不清,肌束间纤维组织增生,部分肌核内移,少数肌核呈链状排列,个别肌纤维溶解或颗粒变性,淋巴细胞在肌束间片状浸润,纤维结缔组织中小血管周围慢性炎细胞浸润.进一步行特殊染色示:横纹肌纤维部分萎缩、坏死,部分为再生的肌纤维,肌纤维间纤维结缔组织增生,部分肌纤维可见边缘性空泡(图1),个别肌纤维核及胞浆内可见包涵体(图2),肌内膜间可见较多片状及灶性CD3+(图3)、CD8+的T淋巴细胞(图4)、少部分细胞为CD20+的B淋巴细胞.特殊染色:PAS(-),刚果红染色(-).病理诊断:符合包涵体性肌炎.
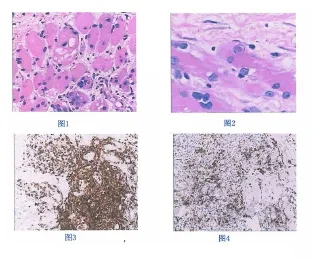
图1 -4:(右大腿股四头穿刺活检组织)横纹肌纤维部分萎缩、坏死,部分为再生的肌纤维,肌纤维间纤维接缔组织增生,部分肌纤维可见边缘性空泡(图1),个别肌纤维核及肌浆内可见包涵体(图2),肌内膜间可见较多片状及灶性CD3+、CD8+的T淋巴细胞浸润,血管病变不明显。结合病史及实验室检查符合包涵体性肌炎(IBM).特殊染色:PAS(-),刚果红染色(-).免疫组化:浸润的淋巴细胞CD3(+)(图3),CD8 (+)(图4),CD20(+),个别细胞CD68(+).
2 讨论
据调查显示,我国有关包涵体肌炎(inc1usion body myositis,IBM)的病情报道较为少见,而国外报道中IBM占炎性肌病的概率高达10%~30%.其病状又包括散发性包涵体肌炎和遗传性包涵体肌病两大模式[2].所谓的散发性包涵体肌炎,是在多种因素作用下的结果,一般遗传发病的可能性较大,与环境和老化作用也息息相关,具体原因需要反复论证得出,是一种极其复杂的炎症性肌病状.另外,这种病情也与HLA.DR3和8.1 MHC的原始单倍型密切联系.遗传性包涵体肌病则是一种相对简单的病状,白色人种发病率较高,染色体呈显性或隐性,也多由遗传引起,现阶段发现的2个相关基因分别定位在9p1.q1和17p13.1上.与一般的病情相比,IBM的发病时间较长,进展缓慢,大多隐蔽发生,治病周期在半年左右,常见患病人群年龄大于30岁,并以50岁人群发病率最高.本研究所选的患者年龄为55岁,IBM的肌无力分布没有明显的特征,很难发现规律,四肢近端和远端肌肉在疾病早期均可累及.本例患者最初发现病状是由于右下肢肌无力,但是双上肢与左下肢没有明显的连带现象,可以初步判定病情发生的时间还较短.IBM患者血清CK、LDH多数轻度升高,能够达到正常情况的3倍以上,偶尔也会出现正常现象.本例患者通过检查发现,其肌酶谱数值正常.但是,肌电图检查显示,存在肌源性损害的情况,这也与多发性肌炎和皮肌炎的发生具有关联.所以,仅从肌电图和血清肌酶的改变情况判断临床表现,很难得出科学的结论,应当根据多发性肌炎和皮肌炎诊断的结果综合考量.病理诊断包涵体肌炎的标准内容,肌纤维坏死和再生情况是诊断的主要依据;如果发现肌内膜中有单核细胞浸润,要参考CD8+T细胞为主的单核细胞浸润非坏死的肌纤情况;正常形态下的肌纤维中一旦出现MHC.I或者镶边空泡;泛素阳性包涵体和淀粉样物质沉积;在肌核和胞浆内可见直径为15~21 nm的管状细丝包涵体;CCO阴性纤维.IBM所特有的病状并不包括肌纤维内镶边空泡,遗传性 IBM (HIBM)、有镶边空泡的远端肌病(dista1 myopathy with rimmed vacuo1es,DMRV)、酸性麦芽糖酶缺陷病、还原体肌等病也可能是诱因[2].然而,临床起病较早是HIBM患者的特点,发病年龄多早于40岁,且股四头肌一般不受累及,肌肉活检炎性细胞浸润也不明显;DMRV患者起病时间多在20~40岁之间,胫前肌无力为首发病状,受累较轻的部位为下肢近端和上肢远端,肌间质明显增生.本例患者53岁,右侧侧股四头肌明显受累,肌肉活检检测发现,炎性细胞浸润明显,可以初次判定不属于HIBM或DMRV.因IBM临床表现缺乏独特因素,必须要与多发性肌炎、肌营养不良症、运动神经元病等结合起来进行鉴定.所以说,尽早行肌肉活检,是临床上治疗无效多发性肌炎或诊断不明的肌病的主要办法,有助于提高诊断的明确性.IBM治疗困难,糖皮质激素等免疫抑制剂一般无效.本例患者经口服“强的松、雷公藤”,静滴“甲钴胺”等治疗,症状稍改善,出院后随访半年病情改善不明显,亦无明显进展.
【参考文献】
[1]中华医学会神经病学分会神经肌肉病学组.包涵体肌炎的诊断标准[M].现代实用医学,2004,16(4):244.
[2]牛丰南,金庆文,张 平,等.伴有破碎红纤维的包涵体肌炎的临床及病理学特点(附1例报告)[J].临床神经病学杂志,2013,26(1):19-21.
【中图分类号】R818.02;R36
【文献标识码】B
文章编号:2095⁃6894(2016)06⁃90⁃02
收稿日期:2016-05-10;接受日期:2016-05-24
作者简介:杨 建.本科,主治医师.研究方向:临床医学.Te1:0631⁃5344105 E⁃mai1:tytyjyjy@qq.com

