非规律产前诊断孕妇子痫前期发病的影响因素
侯建伟,董晓燕,许日华 (新疆维吾尔自治区克拉玛依中心医院妇产科,新疆克拉玛依834000)
·临床与转化医学·
非规律产前诊断孕妇子痫前期发病的影响因素
侯建伟,董晓燕,许日华 (新疆维吾尔自治区克拉玛依中心医院妇产科,新疆克拉玛依834000)
Non regular prenatal diagnosis of pregnant Women With preeclampsia
HOU Jian⁃Wei
Department of Obstetrics and Gyneco1ogy,Centra1 Hospita1 of Karamay,the Xinjiang Uygur Autonomous Region,Karamay 834000,China
【摘 要】目的:观察分析非规律产前诊断孕妇子痫前期发病的影响因素.方法:选取新疆维吾尔自治区克拉玛依中心医院2014-01/2015-01收治的150例住院治疗并终止妊娠的非规律产前诊断子痫前期患者作为研究对象,对子痫前期发病因素及产检情况进行分析.结果:150例患者中,轻度子痫前期10例,重度子痫前期140例,重度子痫前期患者早发型率高于轻度子痫前期早发型率,差异有统计学意义(P<0.05);产检医院级别越高,重度子痫前期越高,差异有统计学意义(P<0.05);重度子痫前期患者获得诊断前产检间隔时间长于轻度子痫前期,妊娠20周产检次数少于轻度子痫前期,入三级医院孕周、重度子痫前期获得诊断孕周早于轻度,获诊断后入院转院间隔时间较轻度更长,差异有统计学意义(P<0.05).结论:影响非规律产前诊断重度子痫前期发生的因素较多,主要包括妊娠20周后产检次数少、产检间隔时间长、产检医院级别低、转诊三级医院时间等,需引起临床高度重视.
【关键词】孕妇;子痫前期;非规律产前诊断;影响因素
0 引言
为探讨非规律产前检查的子痫前期孕妇发病因素,本研究针对150例孕妇进行分析,为减少这一群体发生重度子痫前期制定有效措施提供依据,现报道如下.
1 资料和方法
1.1一般资料 选取新疆维吾尔自治区克拉玛依中心医院2014-01/2015-01收治的150例住院治疗并终止妊娠的非规律产前诊断子痫前期患者作为研究对象,年龄20~36(平均26.7±2.3)岁;孕周32~40(平均37.2±3.5)周.150例子痫前期患者中,重度子痫前期 140例(93.33%),其中早发型 65例(46.43%),晚发75例(53.57%).轻度子痫前期10例(6.67%),其中早发型1例(10.00%),晚发型9例(90.00%).重度子痫前期患者早发型比例高于轻度子痫前期早发型比例,差异有统计学意义(P<0.05).
1.2纳入标准[1]结合临床症状,详细询问病史,经血液、眼底、肝肾功能等检查,确诊为子痫前期,无高血压及其他严重疾病并发子痫前期;知晓研究内容,自愿签署知情同意书.
1.3相关定义及诊断标准
1.3.1规律产检 产检时间符合常规产检间隔时间,妊娠<28周,间隔4周:28~36周,间隔2周,36~40周,间隔1周,≥40周,间隔3 d[2].整个妊娠期产检次数未达到上述规定总数的2/3,即为非规律产检[2]. 1.3.2 子痫前期 妊娠>20周后,血压≥140/90 mmHg,25 h尿蛋白定量>300 mg,尿蛋白/肌酐比值≥0.3,随机尿蛋白连续>300 mg/L[3].
1.3.3重度子痫前期 ①中枢神经系统异常,头晕、头痛、视力模糊;②上腹部不适或右上腹持续疼痛;③血清转氨酶上升;④舒张压在110 mmHg以上,收缩压在160 mmHg以上;⑤尿蛋白定性≥(++),24 h尿蛋白定量2 g以上;⑥24 h尿量低于500 mL;⑦脑血管意外;⑧凝血功能障碍;⑨肺水肿;⑩胎儿生长受限,出现以上至少一种临床表现[4].
1.3.4轻度子痫 前期不符合重度子痫前期标准者. 1.3.5 慢性高血压并发子痫前期 既往有高血压妇女,妊娠<20周,无尿蛋白;妊娠>20周,尿蛋白增多,血压上升,血小板减少[5].
1.3.6早发与晚发型子痫前期 获得诊断以孕周32周为早发和晚发鉴定标准.
1.3.7肥胖 体重指数(body mass index,BMI)≥28.0[6]. 1.4 方法 收集全部患者产检资料及住院诊断、治疗资料,分析轻度和重度子痫前期患者产检情况,产检医院级别、产检时间、间隔时间、产检次数等,获得诊断后入院级别和转诊时间间隔.
1.5统计学处理 采用SPSS19.0统计学软件对数据进行分析,计数资料以%表示,采用χ2检验,P<0.05表示差异有统计学意义.
2 结果
2.1子痫前期患者构成情况分析 本研究150例患者中,6例患者未接受产检,其余144例接受产检的子痫前期患者中,一级、二级、三级医院重度子痫前期比例为 95.12%(39/41)、94.85%(92/97)、66.67% (4/6),说明产检医院级别越低,重度子痫前期率越高,差异具有统计学意义(χ2=43.2315,P=0.0000,表1).
2.2重度与轻度子痫前期临床发病风险因素比较
在高龄、初孕、初产、多胎、肥胖、自然流产史、子痫前期病史、复发性流产史、肾炎肾病、糖代谢异常、妊娠早中期先兆流产、甲状腺疾病、多囊卵巢、免疫疾病等方面,重度和轻度子痫前期比较无明显差异(P>0.05),见表2)
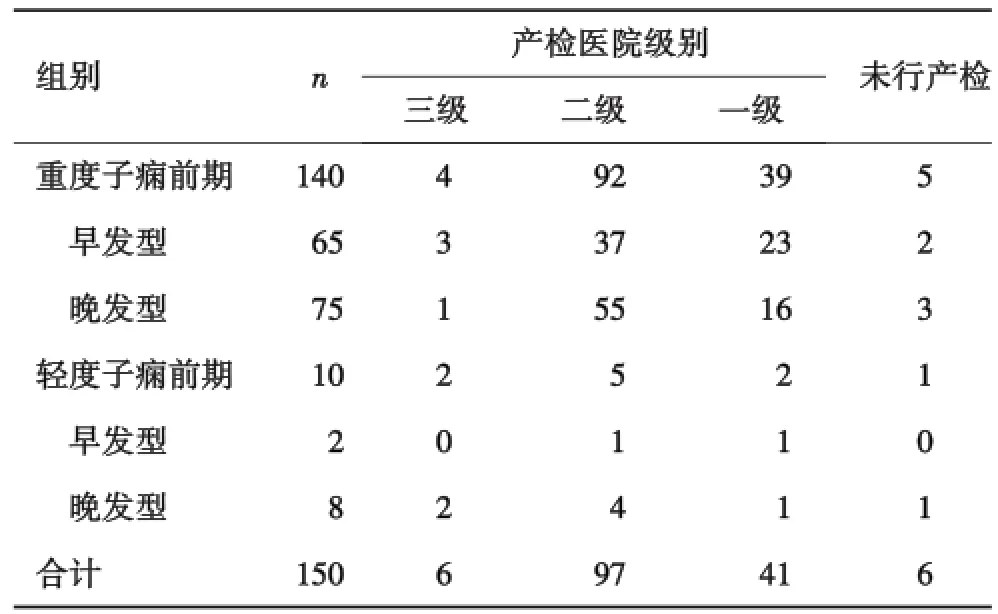
表1 150例子痫前期患者构成情况
2.3非规律产检轻度、重度子痫前期患者产检情况
重度子痫前期患者首次产检孕周、产检次数比较,差异无统计学意义(P>0.05),重度子痫前期患者获得诊断前产检间隔时间较轻度延长,妊娠20周后产检次数少于轻度子痫前期者,差异有统计学意义(P<0.05);重度子痫前期获得诊断孕周、入三级医院孕周早于轻度,获诊断后入转院间隔时间长于轻度患者,差异有统计学意义(P<0.05,表3).
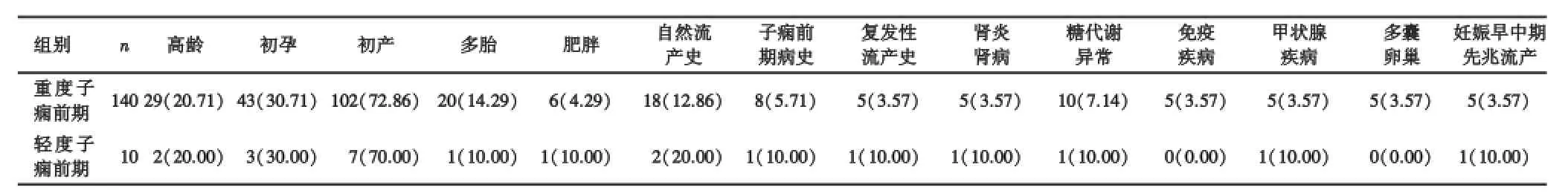
表2 重度与轻度子痫前期临床发病风险因素比较[n(%)]

表3 非规律产检重度、轻度子痫前期患者产检情况分析 [n(%)]
3 讨论
子痫是妊娠晚期、临产前、产后常见并发症之一,表现为突然眩晕倒扑,昏不知人,牙关紧闭、四肢抽搐、昏迷不醒等症状[7].临床以产前子痫较为常见,对母婴生命安全造成严重影响.目前临床对子痫前期缺乏有效的预测方法,但不规范的产检、产检次数少与子痫前期及其并发症密切相关.接受规律产前检查的子痫前期孕妇,出现预警信息后,密切监测生命体征,并实施相关干预措施,强化产检,可减少和预防重度子痫前期发生.在本研究中,重度子痫前期比例高达93.33%,且早发型率高于轻度子痫前期患者,差异有统计学意义(P<0.05).据相关资料显示,经历过一级或二级医院产检的患者,重度子痫妊娠前期比例仍然较高,提示基层医院应注重早期识别子痫妊娠前期的症状及因素,可及时发现子痫前期.当然任何级别的医疗保健机构都应加强对妊娠期就诊孕妇的管理,可有效减少重度子痫前期及其严重并发症[8].同时加强妊娠保健知识教育,提高孕产妇健康知识掌握率,是孕产妇妊娠期保健的关键一环.
未规律产检者多数在妊娠前未接受过常规妊娠保健,未识别是否具有危险因素者,应严格规范产前检查,建立个体化和连续化围产保健计划,制定出科学合理的产检时间表[9],可有效预防子痫前期⁃子痫.研究结果显示,重度子痫前期孕妇妊娠20周后检查次数少于轻度子痫前期,且产检医院级别越低,重度子痫前期率越高,孕妇应尽可能选择正规的保健机构,可及早发现重度子痫前期,为临床预防和治疗措施提供依据.针对已出现子痫前期发病的首发症状或警示因素,应积极处理或立即收入院,若病情较为严重,应尽快转诊至具备危重孕产妇和早产儿救治能力的三级医疗机构,可降低重度子痫前期及严重并发症发生率[10].
【参考文献】
[1]沈 洁,杨 孜,王伽略.母体基础疾病状况对子痫前期发病的影响[J].中华妇产科杂志,2012,47(6):405-411.
[2]马 静,卢艳娜,安丽琴.重度子痫前期合并胎儿宫内生长受限临床病例分析[J].世界最新医学信息文摘:连续型电子期刊,2015,15(36):170-171.
[3]顾梦薇,孙丽洲.子痫前期再发风险的相关因素及预防[J].中华产科急救电子杂志,2015,4(1):61-64.
[4]黄暖英.重度子痫前期孕妇并发不良结局高危因素分析[J].广西医科大学学报,2012,29(6):928-930.
[5]李元成,沈 伶,黄 菊.重度子痫前期孕妇不良妊娠结局的危险因素分析[J].中国实验诊断学,2014,18(3):403-405.
[6]罗群英.产前筛查与产前诊断的临床应用价值分析[J].转化医学电子杂志,2015,2(4):11,13.
[7]周 琪,黄雅萍.重度子痫前期相关高危因素分析[J].中国妇幼保健,2014,29(5):763-765.
[8]丁 丽.106例子痫孕妇产前检查的影响因素分析及对策[J].中国医药指南,2010,8(12):87-88.
[9]李玉枝.子痫前期⁃子痫孕妇产前检查影响因素(附 60例报告)[J].中国实用医刊,2008,35(16):73-74.
[10]王伽略,杨 孜,宋 颖,等.非规律产前检查孕妇子痫前期发病的影响因素[J].中华围产医学杂志,2015,18(6):425-429.
【中图分类号】R246.3
【文献标识码】A
文章编号:2095⁃6894(2016)06⁃17⁃03
收稿日期:2016-04-08;接受日期:2016-04-23
作者简介:候建伟.本科,副主任医师.研究方向:产前诊断.Te1:0990⁃6236053 E⁃mai1:2631072637@qq.com.
【Abstract】AIM:To observe and ana1yze the inf1uencing factors of non regu1ar prenata1 diagnosis of preec1ampsia.METHODS:A tota1 of 150 cases of hospita1ized and termination of pregnancy of the non regu1ar prenata1 diagnosis of preec1ampsia admitted into Centra1 Hospita1 of Karamay,the Xinjiang Uygur Autonomons Region from January 2014 to January 2015 were se1ected as research objects.The factors and the occurrence of preec1ampsia ec1ampsia were ana1yzed.RESULTS:In 150 cases,10 cases of mi1d preec1ampsia,140 cases of severe preec1ampsia,the ear1y onset of severe preec1ampsia patients rate was higher than the ear1y onset of mi1d preec1ampsia,and the difference was statistica11y significant(P<0.05).The higher 1eve1 of hospita1,the higher the severe preec1ampasia,with statistica11y significant difference(P<0.05);the interva1 of time was 1onger before diagnosed in severe preec1ampsia than mi1d preec1ampsia,and the number 20 weeks into the pregnancy was 1ess than mi1d preec1ampsia.The gestationa1 weeks of tertiary hospita1 and diagnosed in the severe preec1ampsia were ear1ier than mi1d preec1ampsia,and transfer interva1 time after the diagnosis in severe preec1ampsia was 1onger than mi1d preec1ampsia,with statistica11y significant difference(P<0.05). CONCLUSION:There are many factors to affect the happening of the severe preec1ampsia in non regu1ar prenata1 diagnosis,main1y inc1uding fewer antenata1 examination after 20 weeks of gestation,inspection interva1 for a 1ong time,1ow 1eve1 of check hospita1,referra1 tertiary hospita1 time,and it shou1d be paid more attention in c1inic.
【KeyWords】pregnantwomen;preec1ampsia;nonregu1ar prenata1 diagnosis;inf1uencing factors

