肝切除术后胆漏的危险因素分析
吕孟斐 国义民 王建国 于利民 王青
肝切除术后胆漏的危险因素分析
吕孟斐国义民王建国于利民王青
【摘要】目的探索无胆道重建肝切除术后发生胆漏的相关危险因素,为如何减少或避免术后胆漏的发生提供思路。方法回顾性分析2010年1月至2013年7月期间201例无胆道重建肝切除术的连续性病历资料。结果本组数据无胆道重建肝切除术后胆漏的发生率为3.74%,单因素分析表明:肝硬化、华支睾吸虫、手术时间、肝门阻断时间、切除范围、术中出血量、围手术期输血量、术前肝功能Child-Pugh分级、术后肝功Child-Pugh分级、术前STB、术前ALB、术后ALB与胆漏发生有关。经Logistic回归多变量分析提示:肝硬化(P =0.023)、肝吸虫(P =0.010)、手术时间(P =0.004)、术中出血量(P<0.001)、围手术期输血量(P<0.001)是肝切除术后胆漏发生的独立的危险因素。结论无胆道重建肝切除术后胆漏的危险因素为:肝硬化、肝吸虫、手术时间、术中出血量、围手术期输血量。提示无胆道重建肝切患者应选择合理术式,术中操作规范而细致,控制术中出血及输血量是预防胆漏的重点。同时,对于合并有肝硬化、肝吸虫的高危人群,术前应选择适当干预措施,准备充分。
【关键词】肝切除术;并发症;胆漏;危险因素
【中图分类号】R 657.3
【文献标识码】A
【文章编号】1002-7386(2015)16-2442-03
doi:10.3969/j.issn.1002-7386.2015.16.012
收稿日期:(2015-03-20)
项目来源:衡水市科技局支撑计划课题(编号:201417z)
作者单位: 053000河北省衡水市第二人民医院
肝切除术目前是治疗各种肝脏良恶性疾病最有效的方法,近年来,随着对肝脏生物学的深入了解及相关医学技术的发展,肝脏外科在我国取得了长足的进步。肝切除术围手术期死亡率己降至1.65%~5.0%,但在控制术后并发症方面仍不够满意,有文献报道其并发症发生率在23.4%~40.0%,是风险较高的腹部外科手术[1]。胆漏作为肝切除术后最严重的并发症之一,发生率约为3.6%~12%,胆漏是指由于多种原因引起的胆汁或者含有胆汁的液体持续通过非正常途径从胆管系统直接漏入腹腔的一种疾病[2]。对肝切除术后出现胆漏可能有影响的因素主要来自两个大的方面,第一是患者自身因素,包括年龄、性别、原发疾病、是否合并基础疾病、肝脏储备功能等;第二是手术因素,包括断肝的方式、肝断面的缝合方式、肝断面生物材料的使用情况、肝切除范围、肝门阻断时间、手术时间、术中失血量、术中输血量等。回顾了我院2010年1月至2013年7月期间201例接受无胆道重建的肝切除术患者临床资料,对相关因素进行了统计分析,报道如下。
1 资料与方法
1.1一般资料收集2010年1月至2013年7月符合条件病例201例,年龄1~70岁,平均年龄(45.13±15.69)岁;本组病例中原发性肝癌153例,继发性肝癌14例,肝腺癌2例,肝肉瘤1例,胆囊癌10例,肝淋巴瘤1例,肝血管瘤1例,肝增生性病变10例,肝胆管结石1例,肝血管平滑肌脂肪瘤1例,肝炎性包块2例,结节性肝硬化4例,创伤性肝破裂1例。术后出现并发症45例,发生率22.38%。胆漏42例。胆漏患者按以下三条标准诊断:(1)术后手术切口或腹腔引流管引出胆汁样液体;(2)腹腔穿刺或再次手术发现胆汁;(3)胆道造影发现造影剂外渗。42例术后胆漏病例主要出现于原发性肝癌、胆囊癌、创伤性肝破裂等患者。
1.2研究方法设计表格对符合要求的病历资料进行回顾性调查。表格主要内容包含患者的基本信息、手术前后的血液学检查、手术过程中的诸多要素以及手术后出现的并发症等情况共计有26项考虑因素。
1.3统计学分析应用SPSS 19.0统计软件,计量资料以±s表示,采用单因素分析,单因素分析根据数据分布情况选用t检验、非参数秩和检验,计数资料采用χ2检验和Fisher精确概率检验,对有统计学意义的因素再用Logistic回归进行多变量分析,P<0.05为差异有统计学意义。
2 结果
2.1患者基本信息与术后胆漏的单因素分析结果显示患者基本信息的单因素分析提示肝硬化(P = 0.03)、肝吸虫(P =0.04)与术后胆漏有关。见表1。2.2患者手术情况与术后胆漏的单因素分析患者手术情况的单因素分析提示手术时间(P =0.00)、肝门阻断时间(P =0.00)、切除范围(P =0.00)、术中出血量(P =0.00)、围手术期输血量(P =0.00与术后胆漏有关。见表2。
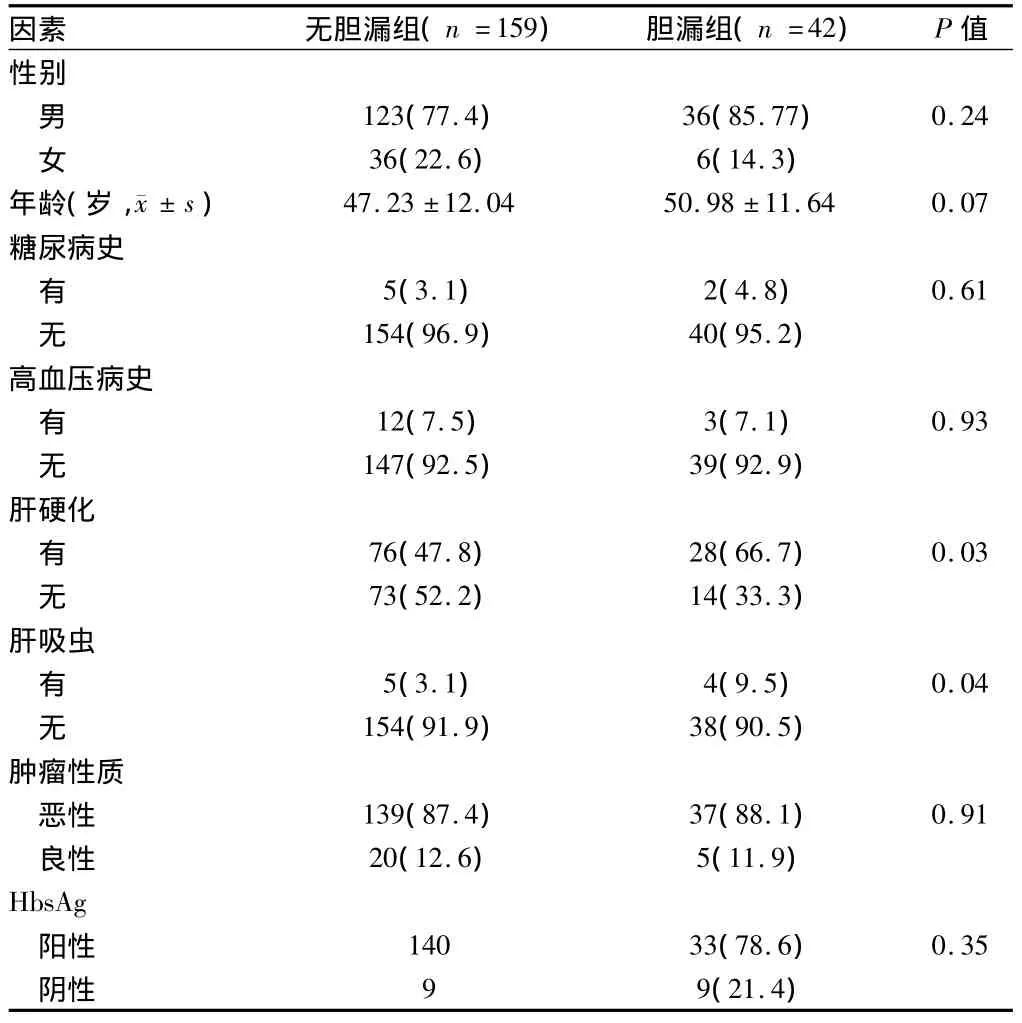
表1 患者基本信息与术后胆漏的单因素分析比较例(%)
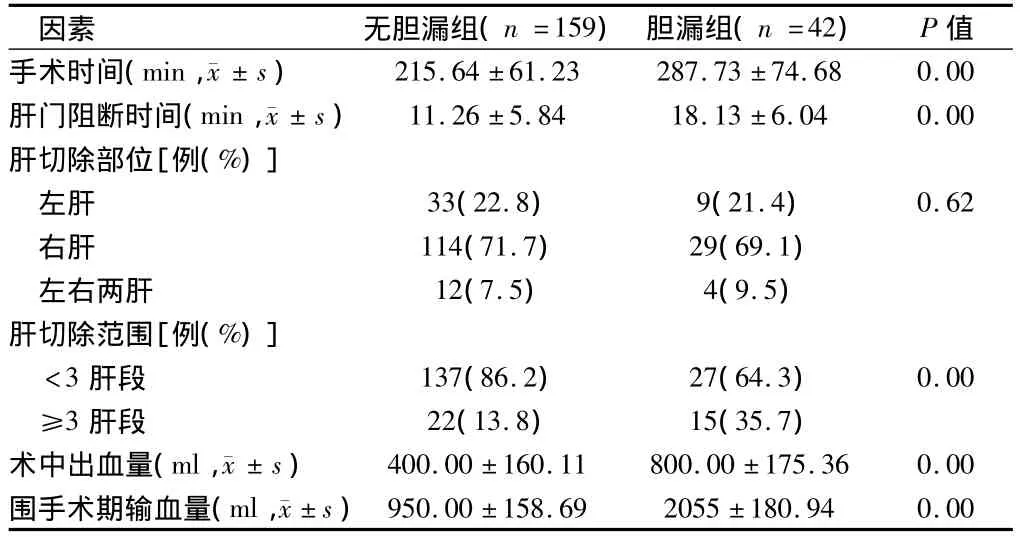
表2 患者手术情况与术后胆漏的单因素分析
2.3患者手术前后实验室检查情况与术后胆漏的单因素分析患者手术前后实验室检査情况的单因素分析术前肝功能Child-Pugh分级(P =0.01)、术后肝功能Child-Pugh分级(P = 0.00)、术前STB(P = 0.00)、术前ALB(P = 0.01)、术后ALB(P = 0.00)与胆漏发生有关。见表3。
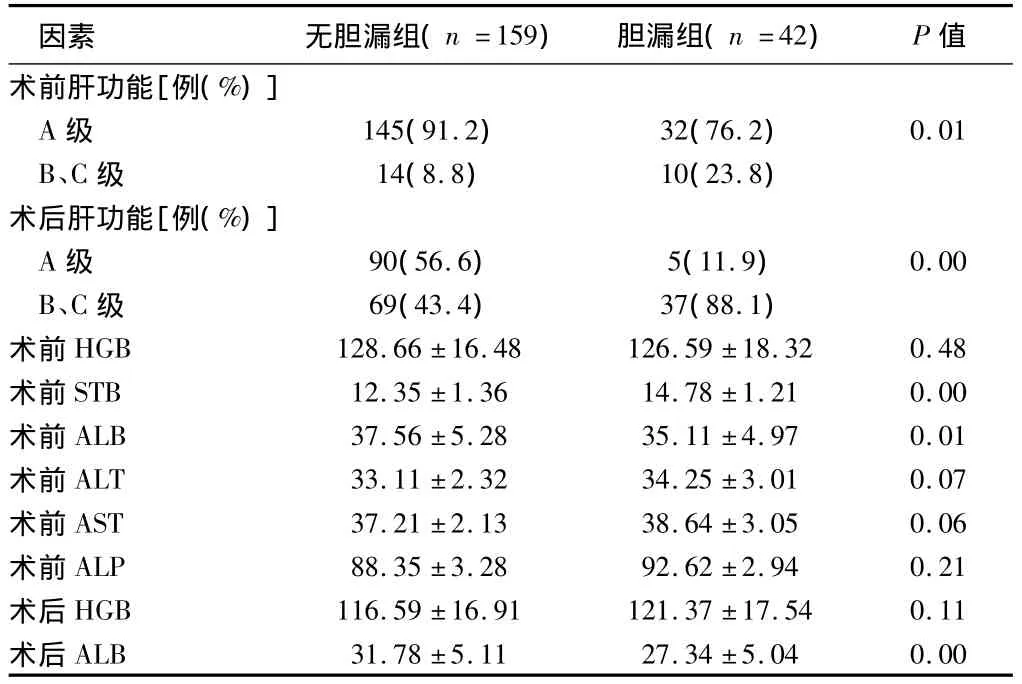
表3 患者手术前后实验室检查情况与术后胆漏的单因素分析
2.4肝切除术后胆漏的多因素分析将有统计学意义的单因素引入Logistic回归模型进行多因素分析提示:肝硬化(P =0.03)、肝吸虫(P =0.01)、手术时间(P =0.00)、术中出血量(P =0.04)、围手术期输血量(P =0.00)是肝切除术后胆漏发生的独立的危险因素。见表4。
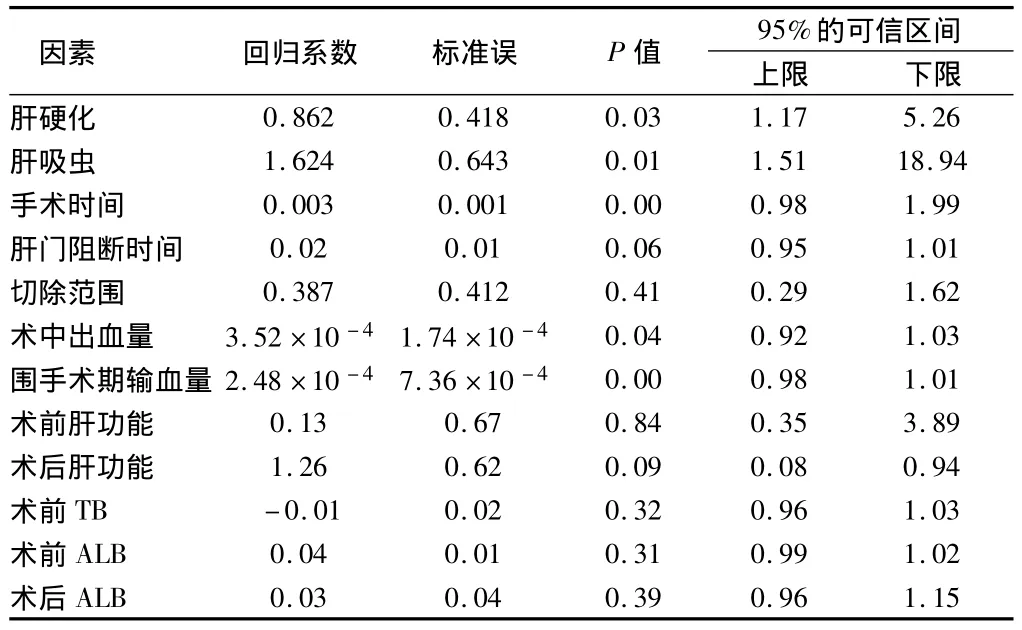
表4 肝切除术后胆漏的多因素分析
3 讨论
胆漏是肝切除术后的一种严重并发症,发生率约为3.6%~12.0%,国内外多宗文献报道胆漏的出现是由于多种因素相互作用下的结果,可能与患者自身因素(主要包括年龄、原发疾病、是否合并基础疾病、肝脏功能储备情况等)和手术因素(主要包括肝切除范围、肝门阻断时间、手术时间、术中失血量、输血量等)有关。
老年患者往往在发病的同时伴有诸如糖尿病、高血压等心脑血管系统及呼吸系统的合并症,且老年人肝脏功能、血流、肝细胞再生能力以及组织修复能力均有不同程度的下降,因此可能与术后胆漏尤其是胆道重建术后胆漏发生有一定关联,Jamagin等[3,4]研究认为患者年龄是影响肝切除术后并发症发生率及死亡率的因素。但本组研究表明年龄和术前并存疾病均不是术后胆漏的危险因素,这可能是由于目前对于此类高危人群术前的积极充分准备和手术期细致的处理以及肝脏外科技术的迅速发展。本研究发现肝硬化是无胆道重建肝切除术后胆漏发生的独立危险因素。可能的原因是肝硬化患者肝脏实质细胞合成能力下降,肝脏储备功能差,再生能力弱,加上切肝时对肝门阻断或全肝血流阻断,容易出现缺血再灌注损伤;另外,由于肝脏硬化,手术难度加大,手术中更易出血,切除范围要求谨慎评估,如果剩余肝脏难以代偿,胆漏甚至肝功能衰竭的机率都将明显增加。Vauthey等[5]研究表明肝硬化是影响肝癌患者术后生存的重要影响因素,且是术后出现各种并发症的独立影响因素,肝功能Child分级对于患者并发症发生率的影响目前没有一致的意
见。Tandon等[6]认为它是影响肝切除术后并发症发生的重要独立危险因素。Yeh等[7]却认为Child分级对于并发症的发生没有意义。本研究结果表明无统计学意义,可能是因为入选患者大多Child分级为A级,统计学偏倚所致。许多文献均报道血清白蛋白是引起肝切并发症的重要危险因素,本研究结果表明对其做单因素分析时结果表明胆漏组与无胆漏组存在统计学差异,但经Logistic多因素分析后,未能提示其为胆漏发生的独立危险因素,同样可能是因为入选患者大多术前血清白蛋白在正常范围,造成统计学偏倚,另外术后若发生低蛋白血症,及时且高强度的给以了干预,因此掩盖了血清白蛋白对于胆漏发生的重要影响。有学者指出肝切除术后胆漏的发生与肝占位的位置有相关性,肝左外叶切除、肝门部病变切除的胆漏发生率明显增高。Ishii等[8,9]均报道肝切除术后胆漏的独立危险因素是肝切除的方式,如中肝叶切除、尾状叶切除等。本研究结果表明从占位的不同位置做单因素分析,将占位分为左肝、右肝、左右两肝三者比较未发现有统计学差异(P>0.05)。
本研究结果提示手术时间是胆漏发生的独立危险因素。Wu等[10]分析也认为手术时间过长是肝切除术后出现各类并发症的重要原因之一。Hiroshi等[11]的研究表明若手术时间超过300min,肝切除术后出现胆漏的几率将明显增加。考虑其原因可能是因为长时间的手术将延长创面暴露时间,加重手术对患者的打击,降低其免疫力,对患者术后抵抗感染及监视肿瘤细胞逃逸均产生影响,其次麻醉时间的增加,进一步加重肝脏功能的损害,影响患者术后的恢复。还有,手术时间长一定程度上也反应了手术难度大,手术进程不顺利,这与胆漏的发生可能有一些关系。本研究结果还表明术中出血与围手术期输血为术后胆漏发生的独立危险因素,与国内外多项大宗研究一样,几乎所有的文献均报道肝切除术后并发症的发生与术中出血及输血有一定关联。考虑其原因,可能是因为输血将抑制宿主的免疫功能,对自然杀伤细胞的活性以及T细胞的数量和功能均产生影响,其结果是将增加术后感染的发生几率。另外,术中出血多,有效循环血量和肝脏灌注量将减少,肝细胞缺血缺氧,影响肝脏功能,输血后,又使人体及肝脏产生再灌注损伤因此应选择最佳手术方式、严格掌握输血指征,尽可能减少术时出血和不必要的围手术期间输血。肝吸虫对于术后胆漏出现的影响鲜有报道,本研究所得出的结果显示肝吸虫是肝切除术后胆漏发生的独立危险因素。有肝吸虫的患者出现胆漏的几率明显高于无肝吸虫的患者,本组数据中42例患者肝占位合并肝吸虫肝切术后出现4例胆漏,发生率高达9.52%。肝吸虫患者之所以胆漏发生率高,考虑可能有以下原因:肝吸虫在肝胆管内破坏胆管上皮及黏膜下血管,虫体及其虫卵的机械与化学损伤可以引起肝内外胆管慢性炎症反应,出现胆管上皮增生,胆汁分泌方进,同时易导致Oddi括约肌功能失调[12,13]。其结果是肝内胆管扩张和压力升高还有因为胆管壁增厚,加上虫体堵塞胆管致使管腔狭窄,进一步增加胆道压力;另外因为胆汁流通不畅,胆道压力将增加,易合并细菌感染,从而导致胆漏发生率增高。
总之,肝硬化、肝吸虫、手术时间、术中出血量、围手术期输血量是肝切除术后胆漏发生的独立危险因素。对于合并有肝硬化、肝吸虫的高危人群,术前应综合采取合适的治疗,准备妥当。肝切患者应选择最佳术式,术中操作规范而细致,最大程度的控制术中出血及输血量,其是预防胆漏发生的重点。
参考文献
1 Ishikawam,Yogita S,Miyake H,et al.Clarification of risk factor for hepatectomy in patients with hepatocellular carcinoma.Hepatogastroenterology,2002,49:1625-1631.
2梁锐,何勇,高振明,等.胆漏的诊断和治疗.肝胆外科杂志,2011,19:397-399.
3 Jamagin WR,Gonenm,Fong Y,et al.Improvement in perioperative out come after hepatic resection; analysis of 1803 consecut ivecases over the past decade.Ann Surg,2002,236:397-407.
4 Dimick JB,Cowan JA,Knol JA,et al.Hepatic resection in the United States: in dications,out comes,and hospit al procedural volumes froma nationally represent at ive database.Arch Surg,2003,138:185-191.
5 Vauthey JN,Lauwers GY.Prognostic factors after resection of Hepatocellular carcinoma: are there landmarks in the wild forest? J Hepator,2003,38:237-239.
6 Tandon P,Gareia Tsao G.Prognostic indicators inhepatoeellular carcinoma: a systematic review of 72 Studies.Liver Int,2009,29:502-510.
7 Yeh CN,ChenmF,Lee WC,et al.Prognostic factors of hepatic resection for hepatocellular cardnonm with cirrhosis: univariate andmultivariateanalysis.Surg ontol,2002,81:195-202.
8 Ishii H,Ochiai T,Murayama Y,et al.Risk factors andmanagement of postoperative bile leakage after hepatectoy without bilioenteric anastomosis.Dig Surg,2011,28:198-204.
9 Ishii H,Ochiai T,Murayama Y,et al.Risk factors andmanagement of postoperative bile leakage after hepatectoy without bilioenteric anastomosis.Dig Surg,2011,28:198-204.
10 Wu CC,Yeh DC,LinmC,et al.Improving operative safety forcirrhotic liver resection.Br J Surg,2001,88:210-215.
11 Hiroshi S,Takahito Y,Hiroakim,et al.IntractableBile Leakage after Hepatectomy for Hepatocellular Carcinoma in 359 Recent Cases.Surg,2012,2:149-156.
12朱鑫方,夏荣.输血相关免疫调节机制研究进展.中国实验血液学杂志,2010,18:268-272.
13 Eguchi S,Kanematsu T,Arii S,et al.Liver Cancer Study Group of Japan: Comparison of the outcomes between an anatomical subsegmentectomy and nonanatomicalminor hepatectomy for single hepatocellular carcinomas based onjapanese nationwide siirvey.Surgery,2008,14: 469-475.

