多种寰枢椎后路钉棒固定技术的临床组合应用
马向阳,尹庆水,吴增晖,夏 虹,章 凯,王建华,艾福志,杨进城,麦小红,刘景发
寰椎后路螺钉联合枢椎后路螺钉构成的短节段固定系统具有与Magerl螺钉相当的生物力学稳定性,而且具有进钉角度小、提拉复位、适用人群广等优点。目前国内多家医疗中心开展了该项技术,初步临床应用取得了满意的效果。但由于解剖结构尺寸的限制,部分患者无法施行C1椎弓根螺钉+C2椎弓根螺钉这一最佳组合。此前的解剖研究表明,寰椎除可进行椎弓根螺钉固定外,也可进行部分经寰椎椎弓根螺钉、寰椎侧块螺钉固定;枢椎不但可进行椎弓根螺钉固定,还可进行椎板螺钉、侧块螺钉、C2/3经关节螺钉固定[1]。我院自2002年11月~2009年10月治疗132例可复性寰枢椎脱位患者,针对其解剖学个体差异,灵活选用寰椎和枢椎的不同螺钉固定技术进行组合应用,完成了上颈椎后路的钉棒短节段固定。
1 资料与方法
1.1 一般资料
本组患者132例,男59例,女73例,年龄4~67岁,平均39.5岁。其中先天性游离齿突22例,齿突陈旧性骨折95例,寰椎横韧带断裂9例,类风湿性关节炎6例。所有患者均存在不同程度的颈项疼痛、四肢麻木或运动障碍。
1.2 术前准备
行常规张口正位、颈椎正侧位、双斜位、动力位(重症患者在医护陪护下进行)X线平片检查,寰枢椎段薄层CT(1.0 mm层距)扫描、重建,颈部MRI检查脊髓受压情况以及寰椎横韧带损伤情况;寰枢椎脱位患者常规行颈椎双向牵引或颅骨牵引,定期复查牵引后的复位情况;术前认真阅片,初步确定螺钉固定技术方案。
1.3 手术方法
切口显露:气管内插管全麻,俯卧位,头部中立,颈椎适度前屈位。颈后正中纵切口,由枕后隆突至C2棘突,切口长约6 mm。沿中线切开皮肤、皮下、项韧带达枕骨及棘突,紧贴骨质电刀切开肌肉附丽达双侧椎板,骨膜下剥离,向两侧显露枕骨、C1后弓、C2侧块,保留颈半棘肌在C2棘突的附丽。寰椎后弓在中下缘行骨膜下剥离,显露至枢椎侧块中线外2 mm,位于寰枢椎侧块关节后方的神经血管丛予以保留,寰椎后弓下方、枢椎峡部上方以及寰枢侧块关节切勿显露。显露完成后进行解剖评价:(1)寰枢间是否存在旋转;(2)枢椎侧块大小是否发育正常;(3)进钉点处的寰椎后弓高度是否>4.0 mm。
寰椎螺钉进钉点:(1)寰椎椎弓根螺钉的进钉点位于枢椎侧块中线上,距寰椎后弓上缘至少应达到3 mm,内斜10°,上斜5°;(2)进钉点处的寰椎后弓高度<4.0 mm时,按同样的进钉技术准备进钉点,距寰椎后弓上缘仍留足3 mm,磨钻磨除部分后弓下缘,螺钉的部分螺纹突出后弓下缘,进行部分经寰椎椎弓根螺钉固定;(3)寰椎后弓高度过薄时,进行寰椎侧块螺钉固定,其进钉点位于寰椎后弓下缘与侧块后缘移行处的中点,内斜15°,上斜15°。
枢椎螺钉进钉点:(1)枢椎椎弓根螺钉的进钉点位于枢椎侧块内上象限,显露枢椎椎板上缘和椎弓内缘后在直视下进钉,内斜25°,上斜25°;(2)枢椎椎板螺钉的进钉点位于枢椎棘突中线两侧约5 mm,上位螺钉距椎板上缘5 mm左右,对侧的下位螺钉距椎板上缘约9 mm,螺钉在棘突根部上下交叉进入对侧椎板,并于下关节突中心点出钉。
螺钉固定:钉道准备完成后,将患者额头垫高,恢复颈椎生理屈度,保证患者术后可自然平视前方。旋入螺钉后,根据寰椎前脱位程度预弯钛棒的弧度,先旋紧枢椎螺钉螺帽,再旋紧寰椎螺钉螺帽,由于钛棒存在一定的屈度,螺钉旋紧时可看到寰椎轻度后移提拉复位。透视观测复位情况,复位不佳时可取出钛棒,改变预弯弧度,再次旋紧枢椎、寰椎螺钉螺帽,待证实复位满意后去除颅骨牵引。
植骨融合与缝合:用尖嘴咬骨钳将寰椎后弓、枢椎椎板、枢椎棘突上缘咬出松质骨面,准备好植骨床;刮匙刮出自体髂骨内的松质骨颗粒铺于植骨床上。缝合时需特别注意将头下斜肌与头后大直肌缝合固定于C2棘突,尔后逐层常规缝合伤口。伤口内留置负压引流。
2 结果
132例患者置入寰椎、枢椎螺钉各264枚,其中寰椎螺钉固定采用椎弓根螺钉224枚,部分经椎弓根螺钉36枚,侧块螺钉4枚;枢椎螺钉固定采用椎弓根螺钉240枚,椎板螺钉24枚(图1,2)。本组所有病例螺钉入点的确定无需X线辅助,均可徒手完成螺钉固定。寰椎螺钉长度为24~32 mm,平均28 mm;枢椎椎弓根螺钉长度为22~30 mm,平均26 mm;枢椎椎板螺钉长度为28~32 mm,平均30 mm。平均手术时间2 h,平均出血量160 ml。术中未发生椎动脉、脊髓损伤。120例患者获得随访,随访时间3~22个月,平均8个月。术后临床症状得到不同程度的改善,X线片、CT复查螺钉位置良好,无螺钉、固定棒断裂,3~6个月后X线片复查显示所有随访病例均获植骨融合。
3 讨论
3.1 寰椎椎弓根螺钉、侧块螺钉以及部分经椎弓根螺钉
寰椎的螺钉固定方法可根据进钉点和螺钉路径的不同细分为侧块螺钉、部分经椎弓根螺钉和椎弓根螺钉3种。寰椎侧块螺钉是指螺钉经寰椎后弓下缘与寰椎侧块后缘的移行处直接沿寰椎侧块纵轴置入[2,3];部分经椎弓根螺钉是指螺钉螺纹突破寰椎后弓的下缘而裸露,但螺纹的上、内、外侧均被寰椎后弓包绕,由后弓进入侧块的螺钉固定技术;而寰椎椎弓根螺钉则是指螺钉经由寰椎后弓和后弓峡部(即椎弓根部)至寰椎侧块内的固定技术[4],其螺纹上、下、内、外均被后弓骨质包裹,螺钉长度较侧块螺钉要长,3种固定方法中其抗拔出强度也最大。
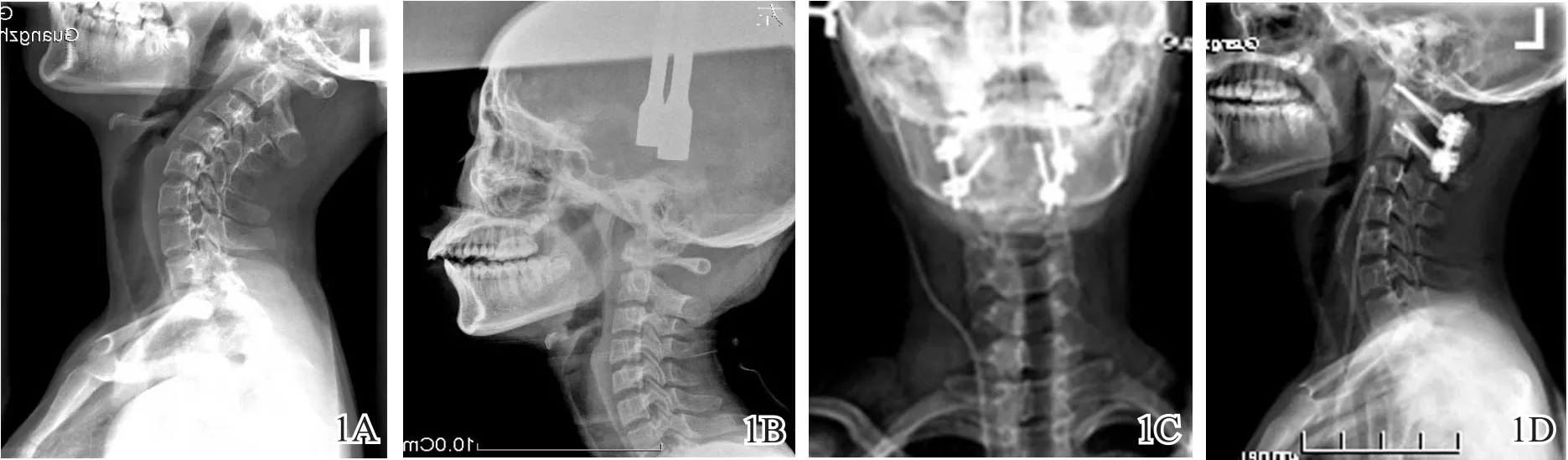
图1 齿突陈旧性骨折并寰枢椎脱位

图2 游离齿突并寰枢椎脱
由于进钉点的位置关系,要完成寰椎侧块螺钉必须显露寰椎后弓的根部,术中需将C2神经根和静脉丛向下推开,此操作易导致静脉丛出血,且止血困难[2,3]。而对于寰椎椎弓根螺钉或部分经椎弓根螺钉,由于采用枢椎侧块作为定位标志,无需显露寰椎后弓下方、枢椎峡部上方及寰枢侧块关节后方的静脉丛,小范围显露即可暴露进钉点,从而使寰枢椎侧块关节后方的神经血管丛得以保留,避免了对C2神经根和静脉丛的分离和骚扰[4]。
另外,由于寰椎多为向前下方脱位,因此后路固定的寰椎螺钉需要足够大的抗拔出强度。有文献报道[5,6],为增加固定强度而对患者行双皮质寰椎侧块螺钉固定时可导致颈内动脉与舌下神经损伤的发生。研究表明,在同为双皮质固定的情况下,寰椎椎弓根螺钉的强度远大于寰椎侧块螺钉,而寰椎单皮质椎弓根螺钉与寰椎双皮质侧块螺钉的抗拔出强度无差异,说明寰椎椎弓根螺钉在单皮质固定时即可达到寰椎侧块螺钉在双皮质固定时的固定性能[7]。因此对适用于寰椎椎弓根螺钉固定的患者而言,应优先选择寰椎椎弓根螺钉,而且单皮质固定即可获得较好的临床效果。我们认为寰椎椎弓根螺钉固定应遵循以下原则:进钉点宁稍靠下勿靠上,宁稍偏外勿偏内。进钉角度宁稍内斜勿外斜;矢状角宜上斜,可垂直,勿下斜,上斜角度切忌超过10°。
3.2 枢椎椎弓根螺钉与椎板螺钉
枢椎椎弓根螺钉的进钉点易于显露,可在直视下完成螺钉的固定。枢椎椎板螺钉的进钉点和出钉点均位于手术野中,同样可在直视下完成固定。本组病例未在枢椎实施C2侧块螺钉、C2/3经关节螺钉固定,原因在于枢椎椎弓根螺钉和枢椎椎板螺钉技术已经可以为该组患者在枢椎提供螺钉锚点。
枢椎解剖结构独特,其棘突和椎板在颈椎中发育宽厚,具有进行椎板螺钉固定的解剖可行性。枢椎椎板螺钉从棘突与椎板的交界处进钉,在对侧椎板内走行,由对侧下关节突中心点穿出,螺钉轨迹走行于解剖结构相对宽大的部分,进钉点和出钉点均在术野直视下,故进钉角度易于实现和掌握,同时也具有较高的临床应用安全性[8]。但从螺钉的钉道路径来看,枢椎椎弓根螺钉是从枢椎下关节突表面的内上象限进钉,经枢椎椎弓的峡部和侧块内侧份进入椎体,螺钉经由枢椎的后、中、前三柱实现固定。而椎板螺钉路径完全位于枢椎的后柱,仅固定了后方结构;枢椎椎板螺钉的进钉点过于靠近中线,与其头侧或尾侧颈椎的螺钉进钉点在冠状面上相距甚远,使得在3个以上节段固定时连接棒的弯棒与装棒变得困难。因此,只有在无法进行枢椎椎弓根螺钉固定的情况下才选择枢椎椎板螺钉固定,不宜作为首选固定方法。
生物力学研究表明,枢椎椎板螺钉具有良好的抗拔出强度[9],且其联合寰椎螺钉组成的“倒梯形”钉棒固定系统也具有良好的三维稳定性[1]。本组病例的初步临床应用效果满意,所有患者均获植骨融合,也提示该固定系统具有可靠的力学稳定性[8]。
3.3 钉棒固定系统与Magerl螺钉固定技术的比较
与Gallie钢丝、Brooks钢丝、Halifax椎板夹以及Apofix椎板钩等固定方法相比,Magerl经侧块关节螺钉不但具有良好的抗屈伸和抗侧屈特点,而且具有最佳的抗旋转性能,植骨融合率高达95%以上,在寰枢钉棒固定技术出现之前,Magerl螺钉固定技术一直作为寰枢椎后路的金标准技术。但Magerl螺钉技术存在以下弊端:(1)螺钉固定前必须解剖复位;(2)进钉的上斜角度过大,操作困难;(3)手术全程必须在X线下进行;(4)枢椎横突孔过大时,不允许进行Magerl螺钉固定。
C1~C2椎弓根钉棒的三维稳定性稍优于单纯Magerl螺钉固定,具有更好的抗屈伸性能。寰椎侧块螺钉或寰椎椎弓根螺钉联合枢椎椎弓根螺钉构成的钉棒系统[1]均具有与Magerl螺钉+钢丝固定相当的三维稳定性,从生物力学角度来看,两者具有同样的固定效能,因而C1~C2钉棒固定无需再联合钢丝固定,减少了穿钢丝操作可能引起的副损伤。此外,寰椎螺钉复合枢椎螺钉的钉棒固定系统克服了Magerl螺钉技术的上述不足,具有如下优点:(1)术前不要求解剖复位,钢板固定具有提拉作用,有一定的复位功能;(2)进钉角度小;(3)可在直视下完成,不一定要在床边X线下进行;(4)对于寰椎后弓解剖高度较低而不适合寰椎椎弓根螺钉固定的患者,可通过选用寰椎部分经椎弓根螺钉、寰椎侧块螺钉固定,而与枢椎螺钉构成固定系统;(5)因枢椎横突孔过大而不适合进行枢椎椎弓根螺钉固定时,可以通过选用枢椎椎板螺钉、侧块螺钉、C2/3经关节螺钉固定等,与寰椎螺钉构成固定系统;(6)寰椎的3种螺钉固定技术和枢椎的4种螺钉固定技术可以灵活组成多种寰枢椎后路钉棒固定组合,使得其临床适用范围更加广泛。
3.4 手术适应证和禁忌证
寰枢椎后路钉棒固定的适应证包括:(1)陈旧性齿状突骨折致寰枢椎不稳或可复性脱位;(2)寰椎横韧带断裂致寰枢椎不稳或可复性脱位;(3)其他原因所致的可复性寰枢椎失稳脱位;(4)术前未完全复位但不需要前路减压者;(5)颈椎多节段失稳者。
寰枢椎后路螺钉固定的禁忌证有:(1)寰椎侧块肿瘤、爆裂骨折,禁用寰椎椎弓根螺钉和寰椎侧块螺钉。(2)不可复性寰枢椎脱位。不可复性和难复性寰枢椎脱位宜行经口咽前路减压、复位、前路钢板固定,但也可先行经口咽前路减压复位,再行后路寰枢椎椎弓根螺钉固定。(3)脊髓前方受压的难复性寰枢椎脱位。(4)枢椎椎体爆裂骨折,禁用枢椎椎弓根螺钉。(5)枢椎椎弓骨折,禁用交叉椎板螺钉、枢椎侧块螺钉和C2/3经关节螺钉。
本组病例的临床应用结果显示,在严格掌握寰枢椎后路钉棒固定的适应证与禁忌证的前提下,根据患者个体解剖特点以及术者对寰枢椎后路不同螺钉固定方法的熟练程度灵活选用不同的钉棒固定组合,适用范围广,手术效果满意,是治疗上颈椎不稳的有效手段。
1 马向阳,尹庆水,吴增晖,等.寰枢椎后路四种钉棒固定技术的三维稳定性评价[J].中国脊柱脊髓杂志,2008,18(6):464-468.
2 Goel A,Desai KI,Muzumdar DP.Atlantoaxial fixation using plate and screw method:a report of 160 treated patients[J].Neurosurgery,2002,51(6):1351-1357.
3 Harms J,Melcher RP.Posterior C1-C2fusion with polyaxial screw and rod fixation[J].Spine,2001,26(22):2467-2471.
4 Ma XY,Yin QS,Wu ZH,et al.Anatomic considerations for the pedicle screw placement in the first cervical vertebra[J].Spine,2005,30(13):1519-1523.
5 Hong JT,Lee SW,Son BC,et al.Hypoglossal nerve palsy afterposterior screw placement on the C-1 lateral mass.Case report[J].J Neurosurg Spine,2006,5(1):83-85.
6 Currier BL,Todd LT,Maus TP,et al.Anatomic relationship of the internal carotid artery to the C1 vertebra:A case report of cervical reconstruction for chordoma and pilot study to assess the risk of screw fixation of the atlas[J].Spine,2003,28(22):E461-E467.
7 Ma XY,Yin QS,Wu ZH,et al.C1 Pedicle screws versus C1 lateral mass screws:comparisons of pullout strengths and biomechanical stabilities[J].Spine,2009,34(4):371-377.
8 Wright NM.Posterior C2 fixation using bilateral crossing C2 laminar screws:case series and technical note[J].J Spinal Disord Tech,2004,17(2):158-162.
9 马向阳,尹庆水,吴增晖,等.枢椎椎板螺钉与椎弓根螺钉抗拔出强度的比较[J].中国脊柱脊髓杂志,2007,17(2):137-139.

