急性脑梗死病人迟发性癫痫发生现状及Nomogram模型的构建




Status of delayed epilepsy in patients with acute cerebral infarction and Nomogram model construction
CHEN Ke,DONG Yuzhi,LI YuanyuanNanjing Drum Tower Hospital Group Suqian Hospital,Jiangsu 223800 ChinaCorresponding Author CHEN Ke,E-mail:chenkechenke9@163.com
Keywords acute cerebral infarction;delayed epilepsy;risk factors;Nomogram model;influencing factor
摘要 目的:探讨急性脑梗死(ACI)病人迟发性癫痫的发生现状及其危险因素,并以此构建Nomogram模型。方法:选取2022年7月—2023年6月在我院急诊抢救的140例ACI病人列为模型组,2023年7月—2023年10月在我院急诊抢救的60例ACI病人列为验证组。采用多因素Logistic回归分析探究ACI病人发生迟发性癫痫的影响因素,应用R语言软件绘制列线图,以此构建Nomogran风险预警模型。同时绘制受试者工作特征(ROC)曲线、校准曲线及临床决策曲线,以评估该模型的预测性能和临床适用性。结果:140例ACI病人中,43例发生迟发性癫痫,发生率为30.71%。Logistic回归分析结果显示,美国国立卫生研究院卒中量表(NIHSS)评分>15分、梗死部位为颞叶、病灶累及皮质、意识障碍、发热是ACI病人发生迟发性癫痫的危险因素(Plt;0.05)。基于以上5个独立危险因素构建风险预测模型,其ROC曲线下面积(AUC)为0.812[95%CI(0.735,0.889),Plt;0.001],敏感度为67.40%,特异度为82.50%,H-L拟合优度检验结果显示,χ2=10.153,P=0.180,差异无统计学意义,表明该模型的拟合情况良好;校准曲线结果显示,模型预测概率与实际发生情况具有良好的一致性;临床决策曲线结果显示,模型具有较高的临床适用性。结论:NIHSS评分>15分、梗死部位为颞叶、病灶累及皮质、意识障碍、发热是ACI病人发生迟发性癫痫的危险因素,据此构建的预测模型对于ACI病人的临床管理具有较高的应用价值。
关键词 急性脑梗死;迟发性癫痫;危险因素;Nomogram模型;影响因素
doi:10.12102/j.issn.2095-8668.2024.24.024
急性脑梗死(acute cerebral infarct,ACI)是指脑血管突发性闭塞导致脑部血液供应中断,引起脑组织局部缺血和缺氧,造成脑功能障碍的临床病症[1]。癫痫的特征是大脑神经元异常放电引起的反复发作性癫痫发作,表现为短暂的大脑功能障碍,包括痉挛、抽搐、意识丧失等症状。脑梗死后癫痫发作是指发生脑梗死前无癫痫发作或无癫痫病史,但癫痫发作时间位于脑梗死后且与脑梗死有关[2]。根据首次癫痫发作时间不同可分为早发性癫痫发作和迟发性癫痫发作。通常把梗死事件发生7 d后出现的癫痫判定为迟发性癫痫发作[3]。有研究发现,脑梗死后癫痫发作会使病人住院时间延长、医疗费用增加、死亡率增加、生活质量下降、痴呆风险增加等,对病人产生各种负面影响[4]。故探究ACI后癫痫发作的危险因素十分必要。因此,本研究深入探究ACI后迟发性癫痫发生的危险因素,并据此构建Nomogram模型,旨在为此类病人的诊断、治疗和预防提供参考。现报道如下。
1 对象与方法
1.1 研究对象
选取2022年7月—2023年6月在我院急诊抢救的140例ACI病人作为研究对象,列为模型组,2023年7月—2023年10月抢救的60例ACI病人列为验证组。纳入标准:1)符合《中国急性缺血性脑卒中诊治指南2018》[5]中ACI的诊断标准,且经影像学检查确诊;2)迟发性癫痫的诊断应符合2017年国际抗癫痫联盟制定最新标准,即在脑梗死发生gt;7 d后发生的癫痫[6];3)发生脑梗死的时间<48 h;4)年龄≥20岁。排除标准:1)既往存在癫痫病史;2)合并严重的心、肝、肾功能不全或多脏器功能异常者;3)存在其他原因引起的癫痫发作或有中枢系统疾病者;4)既往有颅脑手术者。依据自变量为因变量的5~10倍原则,并考虑10%~20%的样本量流失[7],本研究共纳入18个自变量,最终确定应纳入140例样本量。同时依据模型组与验证组的样本量比例为7∶3的原则,故验证组应纳入60例病人。本研究已通过南京鼓楼医院集团宿迁医院医学伦理委员会批准。
1.2 调查内容
调查内容包括性别、年龄、体质指数(body mass index,BMI)、美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分、高血压、糖尿病、心房颤动、吸烟史、饮酒史、梗死部位[颞叶、其他部位(额叶、顶叶、枕叶、基底节区等)]、病灶累及皮质情况、意识障碍情况、发热情况、血清电解质指标、TOAST(Trial of Org 10172 in Acute Stroke Treatment)分型,并采用全自动生化分析仪(厂家为贝克曼,型号为DXC8000)对血清清蛋白、血红蛋白、超敏C反应蛋白水平进行分析测定。
1.3 资料收集方法
由2名经过统一学习和培训的研究员进行资料收集。通过我院的电子病历数据库查阅研究对象的病历和护理记录,按照要求填写临床资料调查表,并交叉核对。若有相关数据遗漏或错误,立即追溯原始资料进行补充和修正,以保证数据的准确性。
1.4 统计学方法
采用SPSS 21.0软件处理数据。符合正态分布的定量资料用均数±标准差(x±s)表示,两组数据比较行t检验;定性资料用例数和百分比(%)表示,采用χ2检验。采用多因素Logistic回归分析探究影响ACI病人迟发性癫痫发生的独立危险因素。采用R 3.5.3软件包和rms程序包构建列线图模型,并绘制受试者工作特征(receiver operating characteristic,ROC)曲线和决策曲线(decision curve analysis,DCA),采用Hosmer-Lemeshow检验进行拟合优度检验,并绘制校准曲线以评估预测模型的一致性。以P<0.05为差异有统计学意义。
2 结果
2.1 ACI病人迟发性癫痫发生现状
140例ACI病人中,43例发生迟发性癫痫,发生率为30.71%,将其列为癫痫组。
2.2 ACI病人迟发性癫痫发生的单因素分析
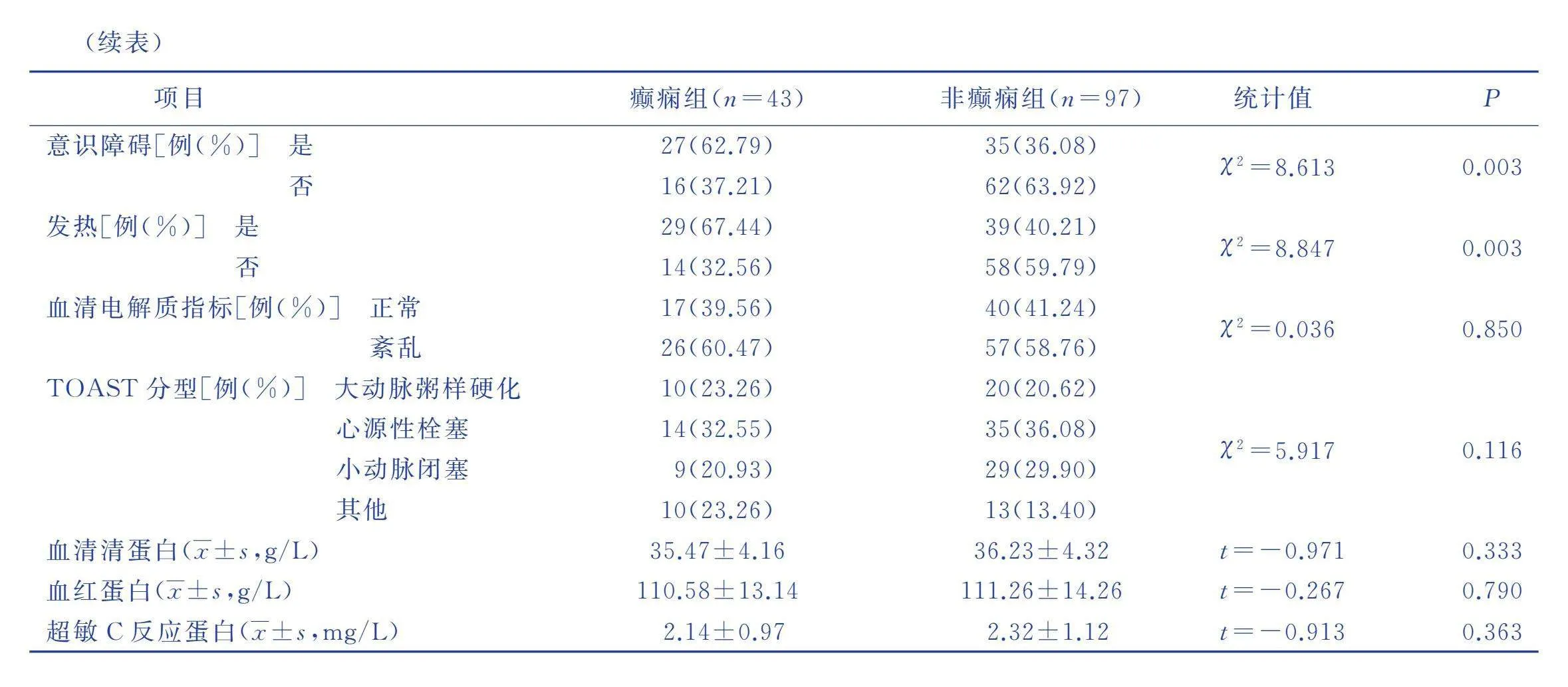
单因素分析结果显示,NIHSS评分、梗死部位、病灶是否累及皮质、意识障碍情况、发热情况均是ACI病人迟发性癫痫发生的影响因素(Plt;0.05)。见表1。
2.3 ACI病人迟发性癫痫发生的Logistic回归分析
以有无发生迟发性癫痫为因变量(发生=1、不发生=0),将单因素分析中Plt;0.05的因素列为自变量进行Logistic回归分析,自变量赋值情况见表2。Logistic回归分析结果显示,NIHSS评分>15分、梗死部位为颞叶、病灶累及皮质、意识障碍、发热是ACI病人迟发性癫痫发生的危险因素(Plt;0.05),见表3。
2.4 ACI病人迟发性癫痫发生风险预测模型的构建
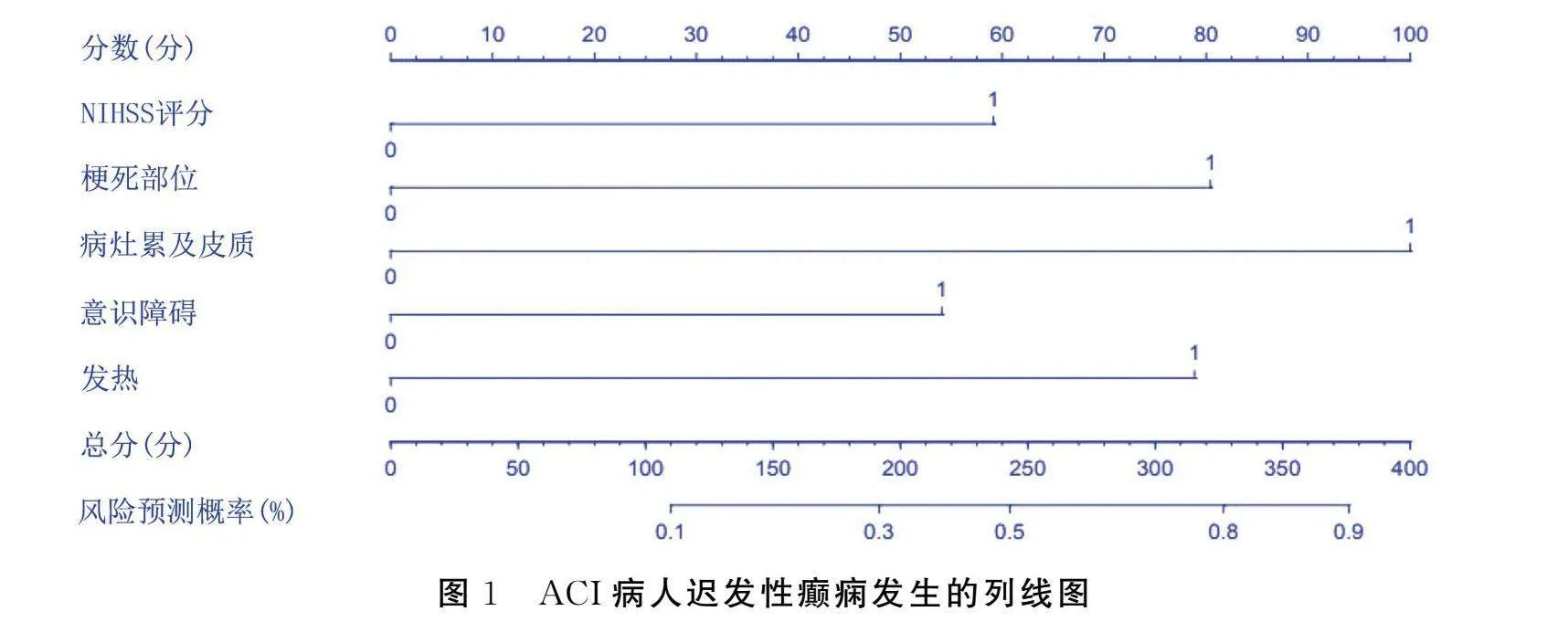
基于多因素Logistic回归分析构建模型方程:Logit(P)=-4.011+0.977×NIHSS评分(>15分)+1.328×梗死部位(颞叶)+1.651×病灶累及皮质+0.893×意识障碍+1.302×发热。基于此绘制列线图,见图1。
2.5 ACI病人迟发性癫痫发生风险预测模型的验证
2.5.1 拟合优度检验
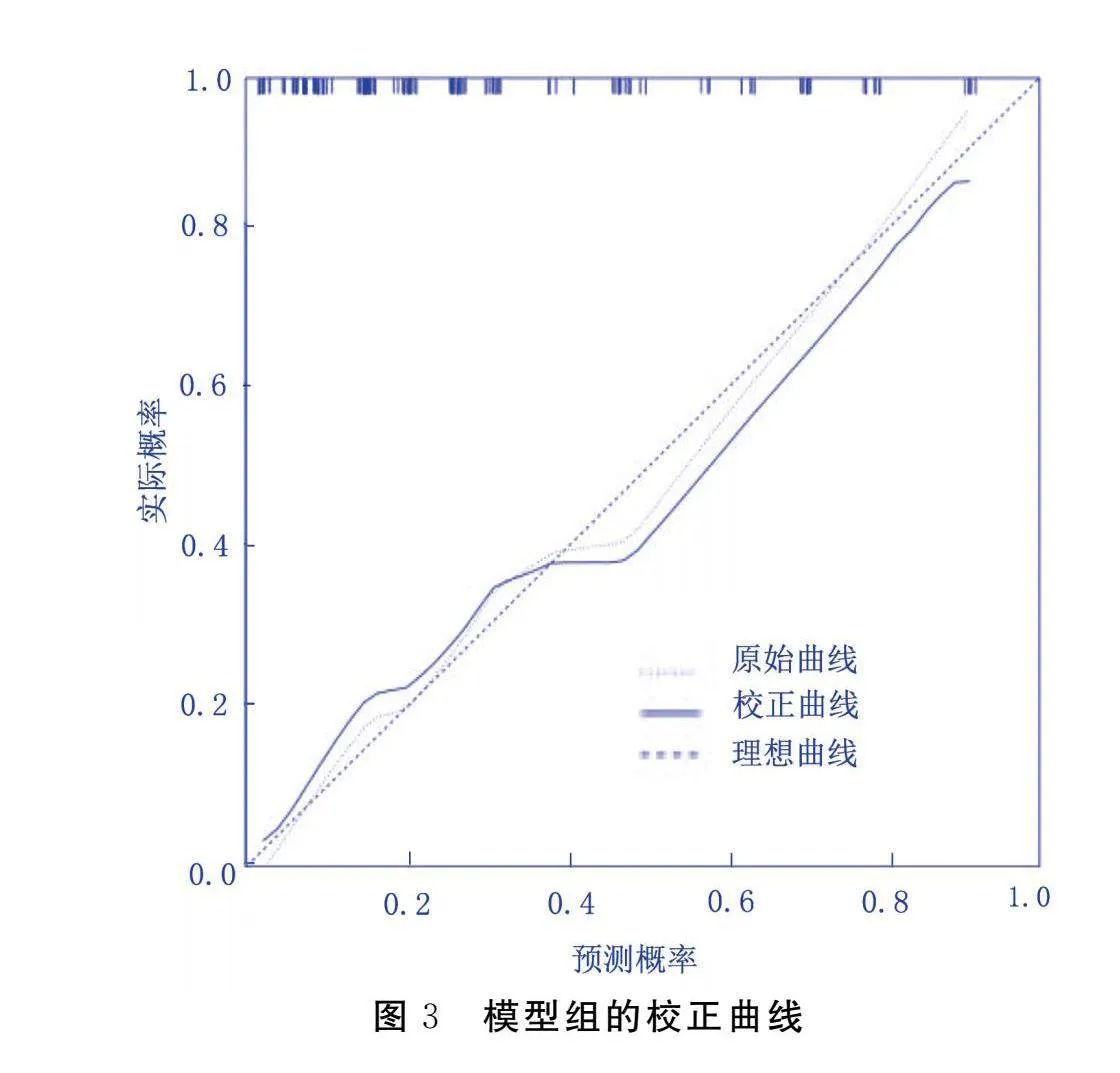
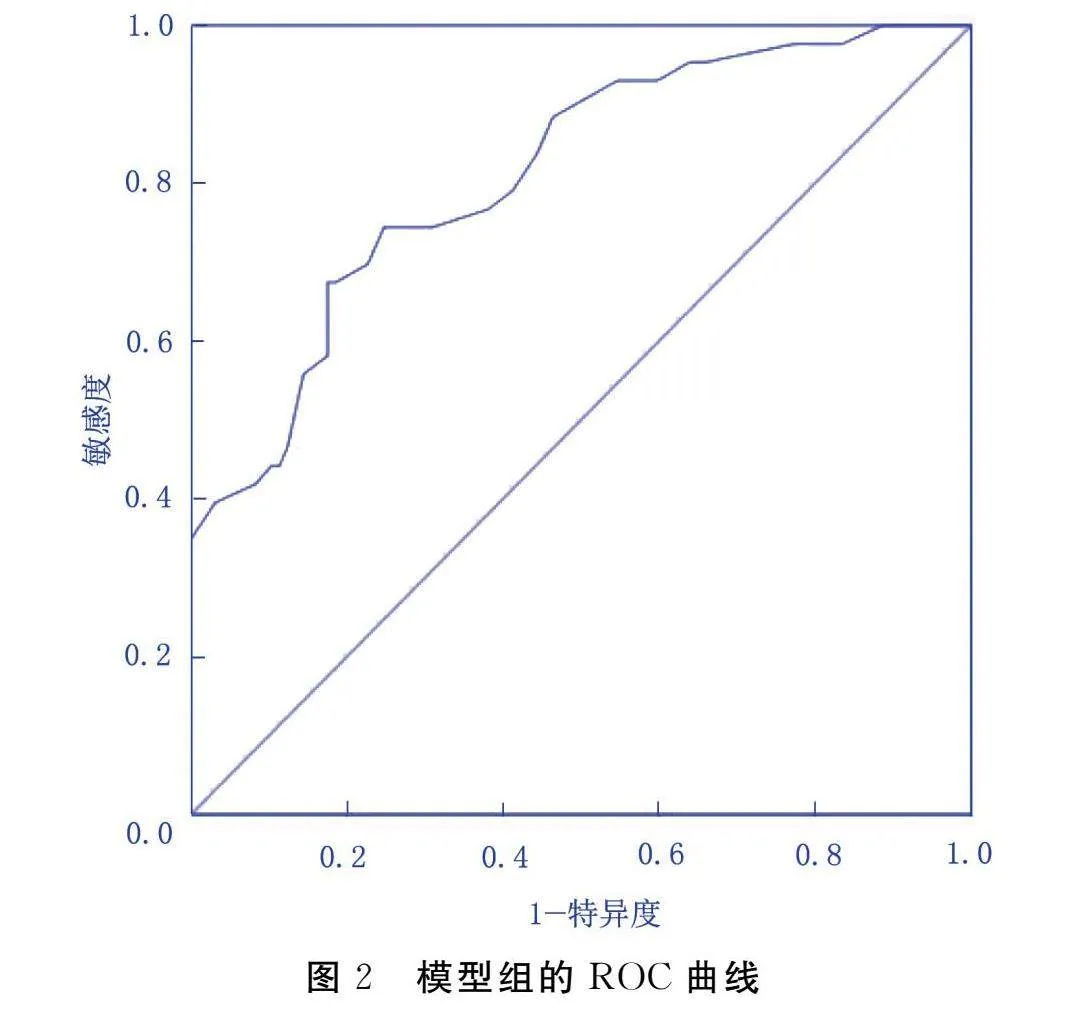
绘制模型组的ROC曲线,其ROC曲线下面积(AUC)为0.812[95%CI(0.735,0.889),Plt;0.001],敏感度为67.40%,特异度为82.50%,见图2。拟合优度检验结果显示,χ2=10.153,P=0.180,表明模型拟合情况良好,见图3。
2.5.2 验证组验证
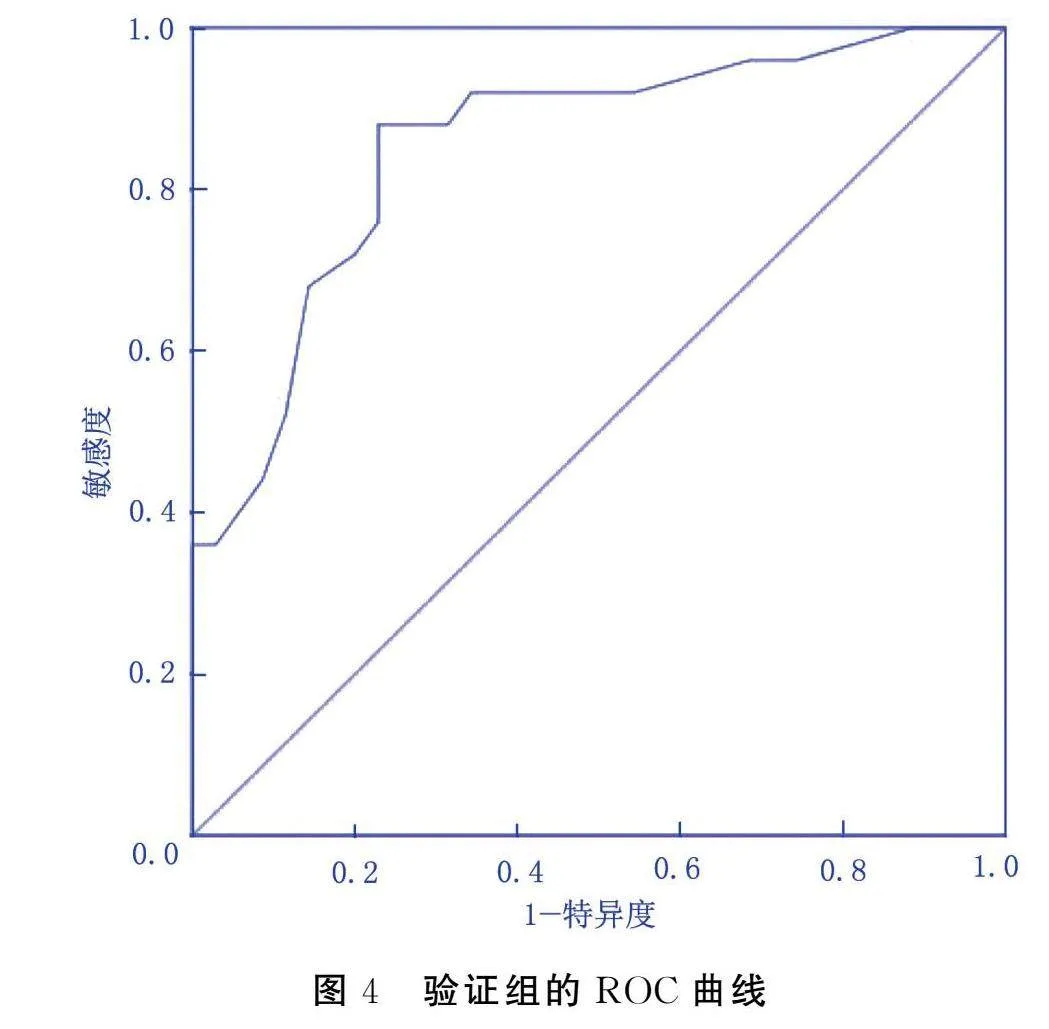
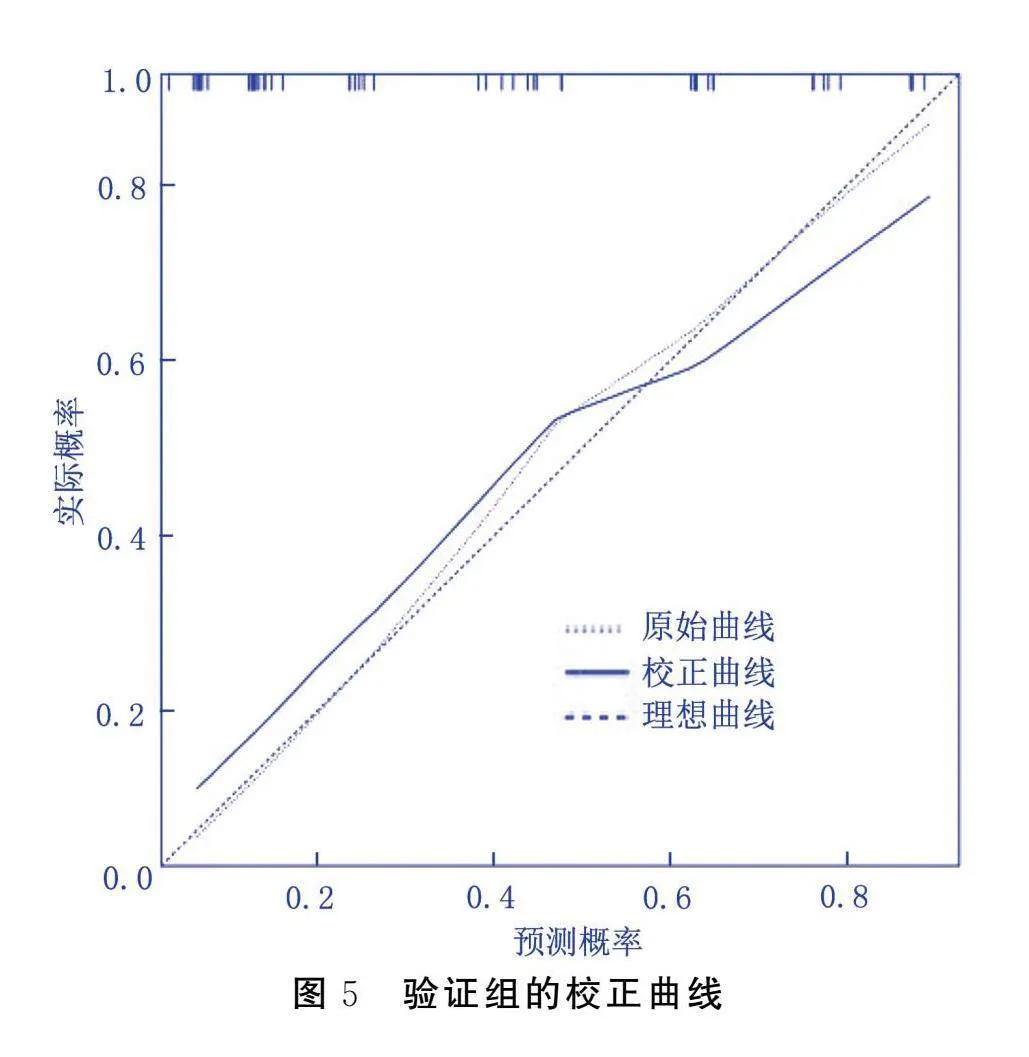
将已构建的风险预测模型在验证组中进行验证。其AUC为0.854[95%CI(0.755,0.952),Plt;0.001],敏感度为88.00%,特异度为68.60%,见图4。拟合优度检验结果显示,χ2=4.679,P=0.791,表明模型拟合情况良好,见图5。
2.5.3 ACI病人迟发性癫痫发生风险预测模型的临床适用性
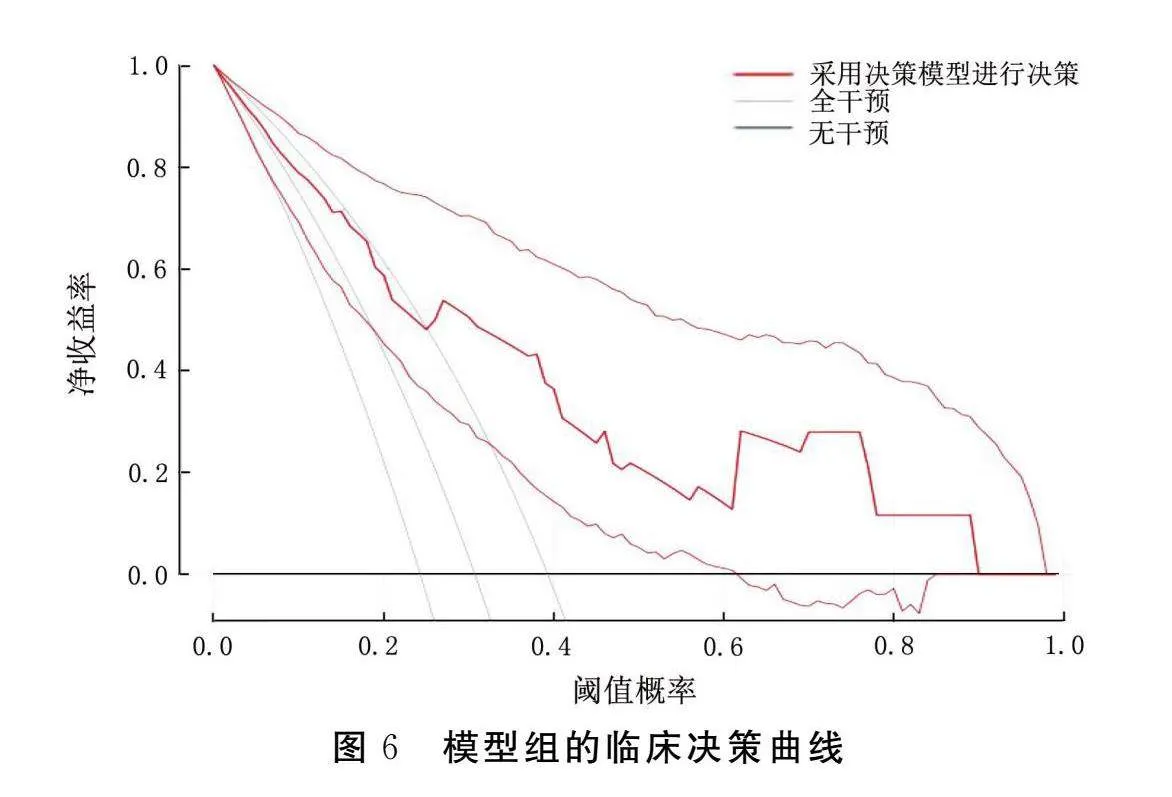
模型组和验证组的临床决策曲线见图6、图7。结果显示,对高风险病人进行及时干预可以使大部分病人受益,该模型具有较高的临床应用价值。
3 讨论
3.1 构建ACI病人迟发性癫痫发生风险预测模型的重要性
ACI病人迟发性癫痫均发生在脑梗死7 d后,其发生机制可能是星形胶质细胞的增加、神经突触的调整及血脑屏障的破坏导致异常的兴奋传导通路激活、基因易感性增加及脑网络连接的改变[8]。有研究表明,既往出现迟发性癫痫发作的ACI病人再次出现非诱发性癫痫发作的风险较高,癫痫发作后可能会加剧脑组织的缺氧、缺血,进而导致出现更多的神经损伤,对病人疾病预后及生活质量造成严重影响,甚至导致病人死亡[9]。本研究结果发现,140例在本院急诊抢救的ACI病人中,43例发生迟发性癫痫,发生率为30.71%,与许育伟等[10]的研究结果相似,表明ACI病人迟发性癫痫仍具有较高发生率。因此,针对ACI病人迟发性癫痫发生的危险因素进行预防和护理是防治疾病所必要的。
3.2 ACI病人发生迟发性癫痫的影响因素
本研究结果显示,NIHSS评分>15分、梗死部位为颞叶、病灶累及皮质、意识障碍、发热均是ACI病人迟发性癫痫发生的独立危险因素(Plt;0.05),与栗静[11]的研究结果类似。
3.2.1 NIHSS评分
本研究结果显示,NISHH>15分时ACI病人发生迟发性癫痫的风险增加。NIHSS主要用于评估病人的神经功能状态,gt;15分通常表示病人神经功能受到严重损害,提示脑梗死情况严重,可能导致异常炎性因子和神经递质在脑内的表达和释放[12-13]。炎症贯穿脑梗死的全过程,炎症因子逐渐累积,且在癫痫发作中起重要作用,更增加了癫痫发作的风险。
3.2.2 梗死部位、病灶
本研究结果显示,梗死部位为颞叶、病灶累及皮质是ACI病人迟发性癫痫发生的独立危险因素。De-Reuck等[14]的研究表明,急性缺血性脑卒中后迟发性癫痫发作常发生在受累于大脑中动脉颞支区域的缺血性脑卒中病人中。神经元细胞体具有超兴奋性,主要聚集在皮质层和颞叶,当梗死部位在颞叶累及皮质部位,会使皮层发生结构和功能上的改变,导致皮质兴奋性的增加或抑制性神经元活动的减弱,从而增加癫痫发作的风险[15-16]。故对于颞叶梗死及病灶累及皮质的病人需要密切监测其癫痫的发生,及时给予干预和治疗。
3.2.3 意识状态、是否发热
本研究结果显示,意识障碍和发热是ACI病人迟发性癫痫发生的独立危险因素,与张伟国[17]的研究结果相似。分析原因可能是意识障碍病人的神经元兴奋性增加可能导致癫痫阈值下降,从而增加癫痫发作的风险。可能与大脑受损、代谢紊乱、药物使用等因素有关[18]。发热也影响着ACI病人迟发性癫痫的发生,表明二者之间存在一定关系。发热是ACI病人常见的并发症。有研究表明,高热会加重脑部缺血、缺氧情况,加速神经元损伤和炎症反应的发展,从而增加癫痫的发生风险;特别是在脑组织受损后的恢复过程中,发热可能会加剧脑部神经元的异常放电,诱发迟发性癫痫的发生[19]。因此,对于ACI病人,临床护理人员应及时有效地采取降温措施以减轻病人脑部缺血、缺氧的程度,有助于降低迟发性癫痫的发生。
3.3 ACI病人迟发性癫痫发生风险预测模型的预测能力
本研究结果显示,模型组AUC为0.812[95%CI(0.735,0.889),Plt;0.001],敏感度为67.40%,特异度为82.50%,H-L拟合优度检验结果显示,χ2=10.153,P=0.180(gt;0.05),表明模型拟合情况良好;校正曲线显示模型预测概率与实际发生情况间具有良好的一致性;临床决策曲线显示模型具有较高的临床实用价值。目前,关于ACI病人脑卒中后癫痫的研究多数为发病机制的研究,关于癫痫预警模型的相关研究较少,而关于预防迟发性癫痫发作的预测模型研究则更少。本研究通过分析ACI病人迟发性癫痫发生的危险因素,据此构建风险预测模型,更具有针对性,该模型的临床应用价值较高。临床护理人员应密切监视病人的神经状态及癫痫发作迹象,及时采用亚低温疗法或神经保护药物治疗等措施,防止脑组织受损进一步恶化,减少迟发性癫痫的发生风险。
4 小结
综上所述,ACI病人迟发性癫痫的发生与NIHSS评分、梗死部位、病灶累及皮质情况、意识状态、发热情况等有关,应该及时采取相应措施以降低迟发性癫痫的发生风险。本研究构建的风险预测模型具有较高的预测价值,可为临床制定防治措施提供依据;但由于本研究样本量有限,且仅纳入本院收治的病人,可能对结果的准确性和推广性产生影响。建议今后应进一步进行大规模、多中心的临床研究以验证本研究结论。
参考文献:
[1] 李岚欣,李波,苟伟.急性缺血性脑卒中后癫痫发作临床特点及危险因素分析[J].临床和实验医学杂志,2023,22(19):2021-2025.
[2] 刘震,尚伟.卒中后癫痫发作与卒中后癫痫[J].中国卒中杂志,2017,12(4):332-335.
[3] ZHAO L Q,LI J W,KLVIINEN R,et al.Impact of drug treatment and drug interactions in post-stroke epilepsy[J].Pharmacology amp; Therapeutics,2022,233:108030.
[4] 任重.脑卒中后癫痫发作的临床特点、脑电图表现及危险因素分析[J].中西医结合心血管病电子杂志,2021,9(20):72-75.
[5] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2018[J].中华神经科杂志,2018,51(9):666-682.
[6] 李静波,王玉,刘红权.癫痫的诊断、命名及分类[J].中国临床医生杂志,2019,47(10):1140-1142.
[7] 胡雁,王志稳.护理研究[M].5版.北京:人民卫生出版社,2017:1.
[8] 刘英,向小爽,沙永红.卒中后癫痫的研究进展[J].临床医药实践,2022,31(10):778-782.
[9] 林斯革,欧小凡.脑卒中后癫痫的危险因素长期随访[J].神经损伤与功能重建,2020,15(4):224-226.
[10] 许育伟,何文贞,李馥淳,等.急性缺血性脑卒中后迟发性癫痫发作的相关危险因素分析[J].汕头大学医学院学报,2023,36(3):169-171.
[11] 栗静.脑梗死患者继发性癫痫的危险因素分析及预警模型建立[D].太原:山西医科大学,2023.
[12] 王羚,孙伟,刘昱君,等.卒中后癫痫发作和癫痫的危险因素与预测模型[J].国际脑血管病杂志,2022,30(9):689-694.
[13] 曾榕,刁丽梅.缺血性脑卒中后癫痫危险因素及预测模型研究[J].医学研究杂志,2024,53(2):173-177.
[14] DE REUCK J,DE GROOTE L,VAN MAELE G,et al.The cortical involvement of territorial infarcts as a risk factor for stroke-related seizures[J].Cerebrovascular Diseases,2008,25(1/2):100-106.
[15] 龙亚德,陈国光,关春红,等.80例卒中后癫痫的临床特点及危险因素分析.广东医科大学学报,2018,36(3):244-246.
[16] 张静,鲍婕妤,蔡萌萌,等.老年急性缺血性脑卒中后癫痫发作患者的临床特点和危险因素[J].中风与神经疾病杂志,2023,40(6):512-517.
[17] 张伟国.脑卒中后癫痫发作的危险因素及预防对策探讨[J].中国实用医药,2019,14(4):31-32.
[18] 付萌萌,汪银洲,李永坤,等.早发性及迟发性急性缺血性卒中后癫痫的临床特点分析[J].中国医药导报,2019,16(20):84-87.
[19] 张亮.缺血性脑卒中后癫痫临床特点及相关危险因素分析[J].系统医学,2020,5(20):62-64.
(收稿日期:2024-03-27;修回日期:2024-11-27)
(本文编辑赵奕雯)

