中国西南地区孕妇妊娠期抑郁发生现状及特征的前瞻性队列研究
黄秀华 王颖 王玉琼 郭秀静 王文霞 沈静


Prevalence and characteristics of depression among pregnant women in Southwest China: a prospective cohort study
HUANG Xiuhua, WANG Ying, WANG Yuqiong, GUO Xiujing, WANG Wenxia, SHEN Jing
Women and Children's Hospital, School of Medicine, University of Electronic Science and Technology of China Chengdu Women and Children's Central Hospital, Sichuan 610091 China
Corresponding Author HUANG Xiuhua, E?mail: 120382007@qq.com
Abstract Objective:To investigate the prevalence and characteristics of depression at different stages of pregnancy in Southwest China.Methods: This study was a prospective multicenter study, and the research time was from March 2018 to May 2019.The pregnant women who were diagnosed with pregnancy and underwent systematic prenatal examination in 4 obstetrics and gynecology hospitals at different levels (ministerial, provincial, municipal and district) in Chengdu of China were selected as the research objects using stratified sampling and convenient sampling.The Edinburgh Postnatal Depression Scale and self-designed general questionnaire were used to investigate the pregnant women in the first,second and third trimesters of pregnancy, and the influencing factors of pregnancy depression were analyzed.Results: A total of 1 051 pregnant women completed the whole study.Among them,346(32.92%) had depression in the first trimester,208 (19.79%) in the second trimester and 215(20.46%) in the third trimester.77(7.33%) had depression in three consecutive periods,135(12.84%) had depression in any two periods,268(25.50%) had depression in any one period, and 571(54.33%) had no depression.Compared with the non-depression group,the relationship with parents-in-law,the relationship between husband and wife,the occurrence of major events at home, the worry about dystocia and taking care of children by themselves were the independent influencing factors of the continuous depression group (P<0.05).Compared with the depression group of any one stage,the relationship between husband and wife, major events at home,fear of dystocia and spouse's expectation of fetal gender (male) were independent influencing factors of the continuous depression group(P<0.05).Compared with the depression group of any two stages, the spouse's expectation of sex for the fetus (male) was an independent factor for the continuous depression group(P<0.05).Conclusion:Depression occurs in all trimesters of pregnancy.Compared with the second and third trimesters,the incidence and severity of depression in the first trimester are the highest. Attention should be paid to the psychological status of pregnant women in early pregnancy,and psychological screening and intervention should be carried out from early pregnancy.For women with continuous depression during pregnancy, we should help them establish a good relationship with husband,encourage pregnant women to build up confidence in childbirth,and guide spouses to hold a correct attitude towards the gender of their children,so as to improve their depression status and promote the health of mothers and children.
Keywords during pregnancy; depression; influencing factors; maternal and child health; psychological screening;longitudinal studies
摘要 目的:探讨中国西南地区孕妇在妊娠期不同阶段抑郁发生的状况及特征。方法:研究为前瞻性多中心研究,研究时间为2018年3月—2019年5月,采用分层抽样和方便抽样相结合的方法选取我国成都市不同层级(部级、省级、市级及区级)的4所妇产医院确诊受孕并进行系统产检的孕妇作为研究对象,使用爱丁堡产后抑郁量表及自行设计的一般状况问卷分别于妊娠早、中、晚期进行调查,分析孕妇妊娠期抑郁发生情况的影响因素。结果:最终纳入1 051名孕妇。其中孕早期发生抑郁346人(32.92%),孕中期208人(19.79%),孕晚期215人(20.46%)。连续3期存在抑郁状况者77人(7.33%),任意2期存在抑郁状況者135人(12.84%),任意1期存在抑郁状况者268人(25.50%),无抑郁状况者571人(54.33%)。与无抑郁组比较,与公婆关系、夫妻关系、家中有重大事件发生、担心难产及自己带子女是连续抑郁组的独立影响因素(P<0.05);与任意1期抑郁组比较,夫妻关系、家中有重大事件发生、担心难产及配偶对胎儿有性别期待(男)是连续抑郁组的独立影响因素(P<0.05);与任意2期抑郁组比较,配偶对胎儿有性别期待(男)是连续抑郁组的独立影响因素(P<0.05)。结论:妊娠各期均会有抑郁状况的发生,其中相对于孕中期和孕晚期,孕早期的抑郁发生率最高、程度最重。应重视孕妇早期的心理状况,并从孕早期开始进行心理筛查、干预。对于妊娠期连续抑郁的女性,应帮助其建立良好的夫妻关系、鼓励孕妇树立生育的信心、引导配偶对子女性别持正确的态度,以改善其抑郁状况,促进母婴健康。
关键词 妊娠期;抑郁;影响因素;母婴健康;心理筛查;纵向研究
doi:10.12102/j.issn.1009-6493.2024.09.002
抑郁是指以郁闷、胆怯、空虚感、烦恼、愤怒、焦虑、自卑、沮丧、兴趣低下、悲哀、睡眠障碍、绝望等一系列症状为特征的心理障碍[1]。抑郁是常见的心理疾病,被世界卫生组织列为第3位致残的原因[2]。到2030年,对于发展中及低收入国家,抑郁将分别是第二大、第三大疾病负担[1],全球有超过3亿人遭受抑郁[3]。围生期由于激素的变化,孕妇/产妇比普通人群更容易经历抑郁[4]。妊娠期抑郁可发生在妊娠期任何阶段。研究报道,国外妊娠期抑郁发生率为4%~80%[5?8],在我国,其发生率为4%~46.11%[9?11]。妊娠期抑郁也会带来很多的危害:对母亲而言,妊娠期抑郁的发生可增加先兆子痫、剖宫产的风险,还可影响分娩过程,如难产、产后出血等[12?14],还可导致产后抑郁的增加[15],甚至可能引起孕妇出现自杀念头[14,16];对于子女而言,母亲抑郁不仅影响胎儿的生长及大脑的发育[17?19],还可能导致出生低体重或早产甚至新生儿死亡[14,20?25]。从长远来看,还会影响子女的认知、情感和行为的发展[26],最终影响整个家庭的幸福。近年来,国内外关于妊娠期抑郁的研究众多,但大多聚焦在妊娠的某一时期,缺乏对整个妊娠期抑郁状况的连续性调查及分析,也缺乏对妊娠期抑郁的早期、连续的干预。本研究旨在连续调查整个妊娠期孕妇抑郁发生的状况,分析其特征,为尽早干预提供理论依据,保障孕妇的心理健康。
1 对象与方法
1.1 研究对象
第1阶段:采用分层抽样法选取成都市不同层级(部级、省级、市级及区级)医院的4所妇产医院。第2阶段:采用方便抽样法选取2018年3月—2019年5月到这4所医院门诊确诊早孕并建卡产检的妊娠期妇女为研究对象。纳入标准:确诊早孕(孕12+6周及之前)的孕妇;能识字;有正确的语言理解能力;对本研究知情同意。排除标准:有精神性疾病和精神性疾病史者;中途退出或不能坚持填完资料者。剔除标准:填写明显错误或空白>20%者。本研究已获得我院伦理委员会审批同意(伦理审批号:2019002)。
1.2 研究方法
1.2.1 研究工具
1.2.1.1 一般状况问卷
自行设计,内容包括:1)年龄、文化程度、婚姻状况、工作情况等人口学资料;2)近3个月的夫妻感情、与公婆关系、家庭收入、有重大事件发生、自己带子女等社会支持方面的因素;3)疾病史、怀孕史、分娩史、近期食欲、睡眠、妊娠合并症等产科方面的因素;4)怀孕计划、怀孕意念等认知方面的因素。
1.2.1.2 爱丁堡产后抑郁量表(Edinburgh Postnatal Depression Scale, EPDS)
EPDS由Cox等[26]于1987年编制,2009年Wang等[27]将EPDS进行汉化,使其更符合我国的语言表达,目前已广泛用于我国孕产妇抑郁状况的筛查。该量表含10个条目,每个条目得分分为4级,分别赋值0~3分,量表总分0~30分,其信度为0.76,效度为0.93,最佳临界值为9.5分。得分越高,表明抑郁程度越重。
1.2.2 资料收集方法
采用问卷调查法进行资料收集。研究者或经过培训的护士在产科门诊建卡室向孕妇解释研究目的和研究内容、签署知情同意书后发放问卷,讲解问卷的内容及填写方法,并当场回收。第1次资料收集为建卡时孕早期(不超过13周),第2次问卷调查为孕24周左右(不超过28周),第3次资料收集为孕35周左右,每次间隔时间至少4周。
1.2.3 统计学方法
采用SPSS 22.0对数据进行统计分析,定量资料采用Q?Q图、P?P图及直方图进行数据验证,判定服从正态分布的定量资料采用均数±标准差(x±s)表示,不服从正态分布的定量资料采用中位数及四分位数[M(P25,P75)]表示;定性资料以人数、百分比(%)表示,组间比较采用χ2检验。影响因素分析采用Logistic回归分析。检验水准α=0.05。
2 结果
2.1 孕妇一般资料
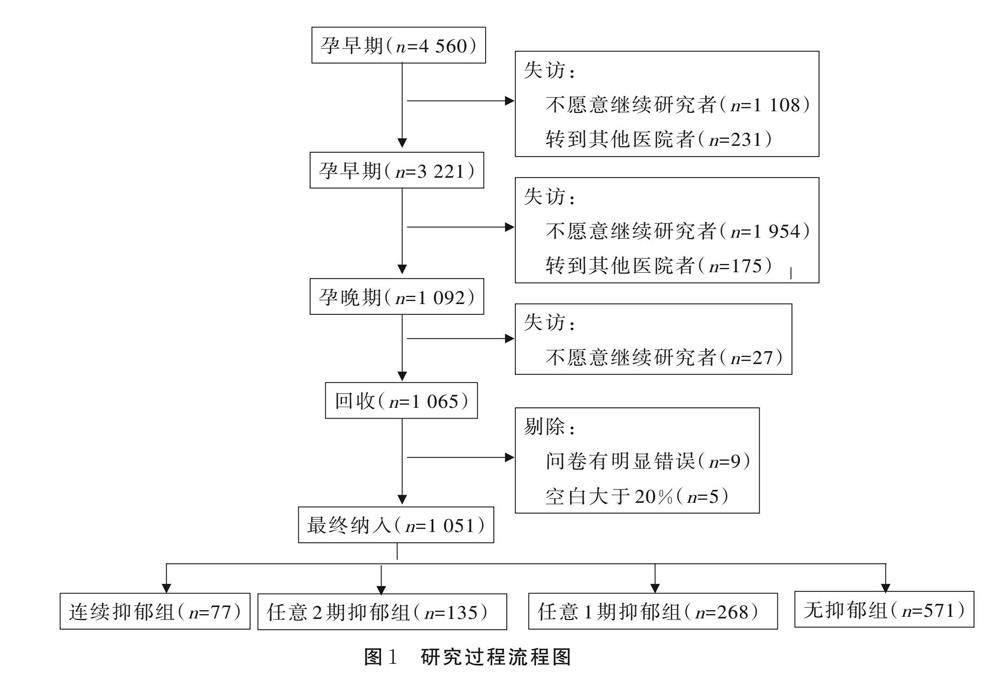
本研究孕早期回收问卷4 560份,孕中期回收问卷3 221份,失访1 339人;孕晚期回收问卷1 092份,失访2 129人,共回收问卷1 065份。剔除填写明显错误或空白>20%者,本研究最终纳入1 051名孕妇。研究对象纳入流程见图1。本组研究对象年龄20~41(28.94±3.81)岁;孕早期为4~12+6[12(10, 12)]周;孕中期为17~27+6[24(23, 25)]周;孕晚期为30+2~40[35(35,36)]周。
2.2 孕妇抑郁发生状况的流行性分析
本研究结果显示,孕妇在孕早期发生抑郁346人(32.92%),孕中期208人(19.79%),孕晚期215人(20.46%)。妊娠不同时期抑郁发生率比较差异有统计学意义(χ2=62.26,P<0.01),两两比较显示,孕早期与孕中期(χ2=46.74,P<0.01)、孕晚期(χ2=42.09,P<0.01)抑郁发生率差异有统计学意义;孕中期、孕晚期抑郁发生率差异无统计学意义(χ2=1.14,P>0.05)。
串联筛查妊娠期妇女在孕早期、孕中期、孕晚期3期连续抑郁共77人(7.33%),并联筛查妊娠期妇女在整个孕早期、中期、晚期至少某1期存在抑郁共480人(45.67%),其中2期存在抑郁状况的共135人(12.84%),仅1期存在抑郁状况的共268人(25.50%),无抑郁571人(54.33%)。
2.3 孕妇的EPDS得分情况
本研究显示,孕早期EPDS得分[(8.19±3.82)分]明显高于孕中期[(6.73±3.64)分]、孕晚期[(6.81±3.90)分],差異有统计学意义(P<0.05),孕中期、孕晚期得分比较差异无统计学意义(P>0.05)。
2.4 妊娠连续抑郁组与无抑郁组、任意1期抑郁组、任意2期抑郁组特征分析
2.4.1 影响妊娠期抑郁的单因素分析
连续抑郁组与无抑郁组组间比较发现,疾病史、与公婆关系、夫妻关系、配偶对胎儿有性别期待(男)、孕期有重大事件发生、自己带子女及担心难产等因素孕妇的抑郁发生率差异有统计学意义(P<0.05)。连续抑郁组与任意1期抑郁组组间比较发现,夫妻关系、孕期有重大事件发生、担心难产等因素孕妇的抑郁发生率差异有统计学意义(P<0.05)。连续抑郁组与任意2期抑郁组组间比较发现,担心难产、自己带子女等因素孕妇的抑郁发生率差异有统计学意义(P<0.05)。见表1。
2.4.2 连续抑郁组与无抑郁组、任意1期抑郁组、任意2期抑郁组两两组间的多因素分析
考虑研究意义,本研究将差异有统计学意义及临床认为重要的因素纳入Logistic回归模型,结果见表2~表4。
3 讨论
3.1 妊娠期抑郁发生情况
本研究结果显示,妊娠各期均可发生抑郁,其中孕早期抑郁发生率及严重程度最高。妊娠早、中、晚3期均可发生抑郁,其中孕早期抑郁发生率为32.92%,孕中期抑郁发生率为19.79%,孕晚期抑郁发生率为20.46%,说明孕早期最容易发生抑郁,与Lee等[28]研究结果相同。孕早期EPDS得分明显高于孕中期、孕晚期(P<0.05),说明孕早期抑郁发生程度最严重。分析原因可能为:众所周知,妊娠是女性面临的重要应激事件,在孕早期怀孕本身即是一重大应激源,对孕妇造成巨大心理压力。同时孕早期孕妇体内激素急剧变化,妊娠反应产生强烈、频繁的呕吐极易造成孕妇的不适。另外,妊娠早期是胚胎发育最重要的阶段,而生活环境中二手烟、辐射、酒精等因素是胎儿致畸的重要原因[29],孕妇往往很难完全避免,很容易出现胎停、流产、胎儿异常等情况。而孕中期经过一系列排畸检查后,胎儿健康状况相对明确,加之对怀孕状态的适应和接受,孕妇的抑郁发生率明显下降、严重程度相对减轻。同时与Lee等[28]研究结果比较,本研究3个时期抑郁发生率明显都更高,可能是Lee等[28]使用的是the Hospital Anxiety and Depression Scale(医院焦虑抑郁量表),两项研究使用的研究工具不同所致;也可能是研究热点在经济、文化等各方面存在明显差异有关。
本研究结果显示,妊娠期抑郁发生率为45.67%,高于国内目前的大多数横断面研究结果[9?11],分析其原因可能是:本研究是对整个妊娠期进行纵向调查分析,其他大多研究仅关注某1个或两个时期有关,且高于每个单期的发生率,这说明孕中、晚期有新发案例,或者有再发案例。也可能是影响妊娠期抑郁发生的因素众多,如本研究结果显示的近期重大事件的发生,与以往研究结果[30]相同。建议产前抑郁筛查应从孕早期开始,不只局限在某一期,采用连续的方式对整个妊娠期进行评估,以免造成孕妇产前抑郁筛查的漏诊,并尽早采取有效的干预措施,以保证孕妇的健康和胎儿的生长发育。
3.2 高度重视妊娠期连续3期抑郁的妇女
本研究结果发现,串联筛查妊娠期妇女在孕早、中、晚3期连续抑郁共77例(7.33%)。本组人群整个妊娠期都处于抑郁状态,是产后抑郁、抑郁相关性自杀的高危人群,需要产科和精神科工作人员持续评估、干预的人群。
3.2.1 保持良好的夫妻关系、公婆关系,构建强有力的家庭支持体系是孕妇连续抑郁的保护因素
与无抑郁组、任意1期抑郁组组间多因素分析中发现,其中良好的夫妻关系、公婆关系是连续抑郁组的保护因素。分析原因可能是:一个家庭的核心关系为夫妻关系,高质量的婚姻是维持夫妻关系和家庭和谐的重要因素[31]。孕育下一代不是女性一个人的事情,是夫妻共同的责任。妊娠期配偶的理解、支持和呵护,是孕妇顺利度过的保证。而研究表明,妊娠期婚姻质量是影响孕妇不良心理的重要因素[32]。分析原因可能是:1)在当今社会,越来越多的夫妻是迫于父母或周围人的压力而快速进入婚姻,夫妻间缺乏足够的了解,感情基础薄弱。当遇到问题或发生矛盾、冲突时,夫妻之间缺乏相互理解、支持和包容;2)妊娠期受激素水平影响、体形的变化、担心子女健康等原因,女性情绪的变化会对夫妻关系造成一定影响,而婚姻关系又作用于孕妇的心理,导致恶性循环;3)妊娠早、晚期医生建议避免性行为,影响了夫妻间的交流,不利于增进夫妻关系的满意度和亲密性[33];4)随着子女的到来,对夫妻双方而言均为应激事件,在子女性別、分娩方式、生活状态、教育理念等方面容易产生分歧,从而影响孕妇对配偶的信赖及对婚姻的信心。因此,对于连续抑郁组孕妇,应鼓励配偶参与产检,并通过线上或线下的方式参加孕妇学校,共同学习孕期营养知识、孕期风险预防与高危儿的识别、分娩方式相关知识、胎教知识、如何“坐月子”、母乳喂养等知识,鼓励配偶体验模拟怀孕、分娩痛和新生儿护理(换尿不湿、宝宝抱姿、拍嗝技巧、抚触、排气操等);夫妻还应培养共同爱好、一起参与社交活动;指导孕早晚期采取拥抱、爱抚、亲吻等方式来表达爱意,孕中期无不适时适当进行性生活;甚至鼓励夫妻双方学习婚姻情感课程,或者进行专业的婚姻辅导,以改善夫妻关系,提高婚姻质量。在我国,与公婆关系很大程度上可能影响夫妻关系,良好的公婆关系可以是夫妻关系的调和剂、催化剂、促进剂,反之可能破坏夫妻关系。同时,夫妻双方应关注孕妇与公婆关系,它是中国家庭关系中特殊组成部分,可影响孕妇心理健康[34?35]。保持家庭和睦,获取强有力的家庭支持,进而保障母婴健康。
3.2.2 鼓励孕妇树立生育、养育的信心,减轻心理易感性对连续抑郁孕妇的影响
与无抑郁组、仅1期抑郁组组间多因素分析发现,担心难产是连续抑郁组的危险因素;与无抑郁组组间多因素分析发现,自己带子女是连续抑郁组的危险因素。分析原因可能是连续抑郁组孕妇存在心理易感性强的特征,对不确定的、未知事件易产生担心、焦虑或抑郁等情绪。另外,也可能与妊娠分娩是女性生命中最重要的一个生理过程,却也是非常危险的过程。分娩过程仍存在一定风险,发生难产等情况常有报道。与宋丽青等[36]研究结果相似,绝大多数孕妇有担心母子健康和安全的分娩压力。特别是对初产妇而言,分娩的相关知识和消息多来自朋友、书籍和媒体,很难全面、系统了解分娩,而消息有积极也有消极部分。因而可能导致其对分娩缺乏信心、担心难产。同时家人、医务工作者都传递顺产对大人和子女都好,鼓励其顺产,但对孕妇而言,这些可能会成为其负担。最后,对大多数女性而言,女性参与子女养育的时间更多。而带子女往往需要耗费大量的时间和精力,可能导致其睡眠不足或生活方式改变,甚至影响其工作;同时如何高质量养育子女,是一门全新的课题,亦会给孕妇带来巨大的压力。
因此,首先应鼓励孕妇多参加孕妇学校,系统学习孕期保健、分娩及新生儿护理等相关知识,指导选择正确、适当的锻炼方式,或体验导乐分娩,帮助其树立分娩、养育的信心,消除因知识缺乏引起的担心、焦虑。其次,家人、医务工作者都需要尊重孕妇对分娩方式的选择。再者,应帮助孕妇获得强有力的社会家庭支持,有利于其树立养育子女的信心。
3.2.3 引导配偶树立正确的性别观念,减轻对胎儿性别期待对连续抑郁孕妇的影响
与仅1期抑郁组、2期抑郁组组间分析发现,配偶对胎儿性别期待是连续抑郁孕妇的独立危险因素,分析原因可能是受中国传统的思想影响,配偶渴望生男孩,与刘秀萍等[37]研究结果相似,家庭成员渴望生男孩的孕妇的抑郁发生率为家庭无性别期待孕妇的1.34倍。因此,当配偶对性别的期待程度影响到孕妇情绪时,产科医生应指导配偶一同参与产检,并帮助配偶树立男女平等的性别观念。
4 小结
妊娠各期均会有抑郁状况的发生,其中相对于孕中期、孕晚期,孕早期的抑郁发生率最高、程度最重,因此,应重视孕妇早期的心理状况,并从孕早期开始进行心理筛查、干预。对于妊娠期连续抑郁的女性,应帮助其建立良好的夫妻关系,鼓励孕妇树立生育的信心,引导配偶对子女性别持正确的态度,以改善孕妇的抑郁状况,促进母婴健康。
本研究的局限性:第一,本研究中由于調查条目多,关于婚姻质量、睡眠质量等未使用客观的评估量表,评估内容主观性强。在以后的研究中,应采取客观的调查量表。第二,本研究调查时间长,样本丢失量多。在以后研究中,应建立更为科学的追踪机制,减少样本的脱落。另外,本研究只在我国成都市进行,样本的代表性具有地域限制。再者,考虑到霍桑效应,当妊娠期妇女感到自己被持续关注时,可能影响结果的真实性。
参考文献:
[1] HOWARD L M,MOLYNEAUX E,DENNIS C L,et al.Non-psychotic mental disorders in the perinatal period[J].Lancet,2014,384(9956):1775-1788.
[2] SOUMYADEEP M,JO T M,DUDITH P V,et al.Racial/ethnic disparities in antenatal depression in the United States:a systematic review[J].Maternal and Child Health Journal,2016,20(9):1780-1797.
[3] CHATILLON O,EVEN C.Antepartum depression:prevalence,diagnosis and treatment[J].L'Encephale,2010,36(6):443-451.
[4] MITCHELL-JONES N,GALLOS I,FARREN J,et al.Psychological morbidity associated with hyperemesis gravidarum:a systematic review and meta-analysis[J].BJOG,2017,124(1):20-30.
[5] BIAGGI A,CONROY S,PAWLBY S,et al.Identifying the women at risk of antenatal anxiety and depression:a systematic review[J].Journal of Affective Disorders,2016,191:62-77.
[6] GELAYE B,RONDON M B,ARAYA R,et al.Epidemiology of maternal depression,risk factors,and child outcomes in low-income and middle-income countries[J].The Lancet Psychiatry,2016,3(10):973-982.
[7] WOODY C A,FERRARI A J,SISKIND D J,et al.A systematic review and meta-regression of the prevalence and incidence of perinatal depression[J].Journal of Affective Disorders,2017,219:86-92.
[8] SHI S X,TANG Y F,CHENG L N,et al.An investigation of the prevalence of anxiety or depression and related risk factors in women during pregnancy and postpartum[J].Chin Ment Health J,2007,21(4):254-258.
[9] ZENG Y C,CUI Y,LI J.Prevalence and predictors of antenatal depressive symptoms among Chinese women in their third trimester:a cross-sectional survey[J].BMC Psychiatry,2015,15:66.
[10] MO Y S,GONG W J,WANG J,et al.The association between the use of antenatal care smartphone Apps in pregnant women and antenatal depression:cross-sectional study[J].JMIR MHealth and UHealth,2018,6(11):e11508.
[11] CHUNG T K H,LAU T K,YIP A S K,et al.Antepartum depressive symptomatology is associated with adverse obstetric and neonatal outcomes[J].Psychosomatic Medicine,2001,63(5):830-834.
[12] HERON J,O'CONNOR T G,EVANS J,et al.The course of anxiety and depression through pregnancy and the postpartum in a community sample[J].Journal of Affective Disorders,2004,80(1):65-73.
[13] DAILEY DAWN E,HUMPHREYS JANICE C.Social stressors associated with antepartum depressive symptoms in low-income African American women[J].Public Health Nursing,2011,28(3):203-212.
[14] THOMPSON O,AJAYI I.Prevalence of antenatal depression and associated risk factors among pregnant women attending antenatal clinics in Abeokuta north local government area,Nigeria[J].Depression Research and Treatment,2016,2016:4518979.
[15] NEWPORT D,LEVEY L,PENNELL P,et al.Suicidal ideation in pregnancy:assessment and clinical implications[J].Archives of Women's Mental Health,2007,10:181-187.
[16] FRANKE K,BERGH B,DE ROOIJ S R,et al.Effects of prenatal stress on structural brain development and aging in humans[J].BioRxiv,2017,1:148916.
[17] SIKANDER S,AHMAD I,BATES L M,et al.Cohort profile:perinatal depression and child socioemotional development; the BACHPAN cohort study from rural Pakistan[J].BMJ Open,2019,9(5):e025644.
[18] WEN D J,POH J S,NI S N,et al.Influences of prenatal and postnatal maternal depression on amygdala volume and microstructure in young children[J].Translational Psychiatry,2017,7(4):e1103.
[19] LATENDRESSE G,WONG B,DYER J,et al.Duration of maternal stress and depression[J].Nursing Research,2015,64(5):331-341.
[20] DIEGO M A,FIELD T,HERNANDEZ-REIF M,et al.Prenatal depression restricts fetal growth[J].Early Human Development,2009,85(1):65-70.
[21] FIELD T,DIEGO M,HERNANDEZ-RIEF M,et al.Chronic prenatal depression and neonatal outcome[J].International Journal of Neuroscience,2008,118(1):95-103.
[22] STRINGER E,JOHNSON J,JACKSON C,et al.646:Antenatal depression in an urban population of pregnant adolescents and young adults may contribute to preterm birth[J].American Journal of Obstetrics and Gynecology,2016,214(1):S344.
[23] KIM D R,SOCKOL L E,SAMMEL M D,et al.Elevated risk of adverse obstetric outcomes in pregnant women with depression[J].Archives of Women's Mental Health,2013,16(6):475-482.
[24] FEINBERG M E,JONES D E,ROETTGER M E,et al.Preventive effects on birth outcomes:buffering impact of maternal stress,depression,and anxiety[J].Matern Child Health J,2016,20(1):56-65.
[25] HAAS D M,WEIDA J,SMITH R,et al.A comparison of depression symptoms and histories in pregnant women[J].J Reprod Med,2011,56(1/2):39-43.
[26] COX J L,HOLDEN J M,SAGOVSKY R.Detection of postnatal depression.Development of the 10-item Edinburgh Postnatal Depression Scale[J].The British Journal of Psychiatry,1987,150:782-786.
[27] WANG Y Q,GUO X J,LAU Y,et al.Psychometric evaluation of the Chinese version of the Edinburgh Postnatal Depression Scale[J].International Journal of Nursing Studies,2009,46(6):813-823.
[28] LEE A M,LAM S K,SZE MUN LAU S M,et al.Prevalence,course,and risk factors for antenatal anxiety and depression[J].Obstetrics and Gynecology,2007,110(5):1102-1112.
[29] 吳散散,陈云利,冯雅慧,等.我国孕早期妇女抑郁症状及影响因素分析[J].公共卫生与预防医学,2020,31(3):54-58.
WU S S,CHEN Y L,FENG Y H,et al.Depression symptoms and influencing factors in early pregnant women in China[J].Journal of Public Health and Preventive Medicine,2020,31(3):54-58.
[30] 曹筱燕.产前抑郁认知易感性初步研究[D].上海:华东师范大学,2020.
CAO X Y.A preliminary study on cognitive susceptibility to prenatal depression[D].Shanghai:East China Normal University,2020.
[31] 甄宏丽,胡佩诚.婚姻质量与个性偏见的关系[J].中国性科学,2010,19(10):39-41.
ZHEN H L,HU P C.Correlation of marriage quality and personality bias[J].The Chinese Journal of Human Sexuality,2010,19(10):39-41.
[32] 郭秀静,王玉琼,刘樱.妊娠期妇女婚姻适应状态研究[J].护理研究,2011,25(28):2558-2559.
GUO X J,WANG Y Q,LIU Y.Study on marital adjustment status of pregnant women[J].Chinese Nursing Research,2011,25(28):2558-2559.
[33] 程晨,谭丽君,黄斌,等.子宫切除患者婚姻质量的调查[J].中国现代医药杂志,2009,11(3):71-73.
CHENG C,TAN L J,HUANG B,et al.The related study of the marital quality of the patients of the hysterectomy[J].Modern Medicine Journal of China,2009,11(3):71-73.
[34] 周小兰,刘华,李晓虹,等.陕西省妊娠中晚期妇女抑郁状况及其影响因素调查[J].中国护理管理,2019,19(7):1005-1011.
ZHOU X L,LIU H,LI X H,et al.Depression and risk factors of women in their second-third trimester of pregnancy in Shaanxi province[J].Chinese Nursing Management,2019,19(7):1005-1011.
[35] LEE D T,YIP S K,CHAN S M,et al.Determinants of postpartum depressive symptomatology:a prospective multivariate study among Chinese women[J].Chinese Mental Health Journal,2005(9):626-631.
[36] 宋丽青,李金莲,陶敏.孕妇妊娠压力状况及其影响因素调查[J].中华护理杂志,2013,48(9):808-811.
SONG L Q,LI J L,TAO M.The level and influence factors of maternal stress among pregnant women[J].Chinese Journal of Nursing,2013,48(9):808-811.
[37] 刘秀萍,宋锦平.二胎孕妇产前抑郁发生现状及相关因素研究[J].中华现代护理杂志,2016,22(30):4363-4367.
LIU X P,SONG J P.Antenatal depression status and related factors for second-child pregnant women[J].Chinese Journal of Modern Nursing,2016,22(30):4363-4367.
(收稿日期:2023-01-31;修回日期:2024-02-27)
(本文编辑 崔晓芳)

