重复经颅磁刺激仪联合吞咽功能锻炼治疗颅脑损伤后吞咽障碍患者的效果
於钇利(通信作者),喻海燕
浙江省台州医院 (浙江 台州 318050)
吞咽障碍是颅脑损伤(traumatic brain injury,TBI)患者较常见的并发症,发病率高达24%~30%,不仅影响患者的摄食功能及营养吸收,而且有发生误饮、误吸或窒息的风险[1-2]。吞咽功能锻炼是常用的吞咽障碍治疗方法,但存在起效缓慢、疗效欠佳等缺陷[3-4]。重复经颅磁刺激仪(anscranial magnetic stimulatior,rTMS)是一种调节中枢神经功能的设备,可刺激中枢大脑皮层改善吞咽功能,用于改善吞咽功能具有一定的效果[5-6]。但国内鲜有关于rTMS 联合吞咽功能锻炼用于吞咽障碍患者的报道。基于此,本研究探讨rTMS 联合吞咽功能锻炼治疗TBI 后吞咽障碍患者的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2022 年1 月到2023 年3 月于医院就诊治疗的74 例TBI 后吞咽障碍患者作为研究对象,采用随机数字表法分为试验组和对照组,每组37 例。试验组男21 例,女16 例;年龄20~78 岁,平均(51.54±6.18)岁;洼田饮水试验(water swallow test,WST)评分:3 分25 例,4 分12 例;病程21~73 d,平均(37.51±5.14)d。对照组男24 例,女13 例;年龄18~80岁,平均(52.05±5.46)岁;WST评分:3分22例,4分15例;病程18~66 d,平均(37.13±6.11)d。两组性别、年龄、WST 评分等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
纳入标准:经头颅CT 或MRI 检查确诊颅脑损伤,且病情处于恢复期;WST 评分为3~4 分;年龄18 ~80 岁。排除标准:其他原因引起的吞咽障碍;依从性差的患者。
1.2 方法
对照组给予吞咽功能锻炼,包括呼吸锻炼(鼻吸气约2 s 后,缩拢唇呼气约4~6 s)、温度刺激易化(用冰棉棒蘸少许水,刺激两侧软腭、腭弓及咽后壁,后做吞咽动作)、吞咽反射锻炼(用手指摩擦甲状软骨至下颌间的皮肤,刺激下颌上下运动及舌部前后运动)、摄食锻炼(患者取仰卧颈前倾体位,选择密度均匀、柔软和性状均一食物,先每次进食3~4 ml的食团,逐步加量至15~20 ml/次)等,30 min/次,2 次/d。
试验组在对照组吞咽功能锻炼基础上联合rTMS(南京伟思医疗公司,型号Magneuro 60)治疗:协助患者取仰卧位或坐位,将仪器的正负电极分别置于患者的颈后第7 颈椎上方和喉部,刺激部位为健侧吞咽皮层;设定频率为10 Hz,刺激2 s 后休息18 s,磁脉冲1 200 个/次,30 min/次,1 次/d,5 d/周。
两组均连续治疗4 周。
1.3 评价指标
(1)吞咽功能指标[7-8]:治疗前后采用吞咽功能评估量表(gugging swallowing screen,GUSS)及WST 联合评估吞咽功能,GUSS 总分19 分,评分越高,说明吞咽功能障碍越轻,WST 总分5 分,评分越高,表示吞咽功能障碍越明显。(2)舌骨活动度:治疗前后测定患者吞咽时舌骨上移距离和前移距离。(3)表面肌电图(surface electromyography,sEMG)指标:治疗前后采用肌电图仪(丹麦维迪公司,型号Keypoint4)检测患者sEMG 最大波幅值和吞咽时间,并计算治疗前后sEMG 最大波幅值的差值和吞咽时间的差值。(4)治疗总有效率[9]:显效,症状基本消失,WST 评分较前上调≥2 分;有效,症状明显好转,WST 评分较前上调≥1 分;无效,未达上述标准;治疗有效率=(显效例数+有效例数)/总例数×100%。
1.4 统计学处理
采用SPSS 21.0 统计软件进行数据分析。计量资料均经正态检验符合正态分布且方差齐,以±s 表示,采用t检验。计数资料以率表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组GUSS 评分及WST 评分比较
治疗前,两组GUSS 评分及WST 评分比较,差异无统计学意义(P>0.05);治疗后,两组GUSS 评分均升高,WST 评分均降低,且试验组GUSS 评分高于对照组,WST 评分低于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组GUSS 评分及WST 评分比较(分,±s)
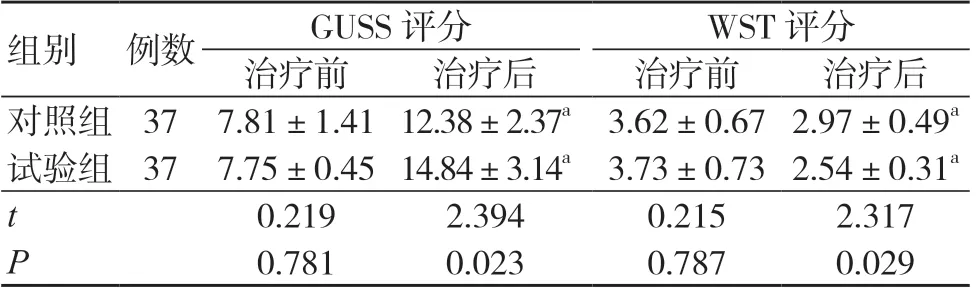
表1 两组GUSS 评分及WST 评分比较(分,±s)
注:与同组治疗前比较,aP<0.05;GUSS 为吞咽功能评估量表,WST 为洼田饮水试验
组别 例数GUSS 评分WST 评分治疗前治疗后治疗前治疗后对照组 37 7.81±1.41 12.38±2.37a 3.62±0.67 2.97±0.49a试验组 37 7.75±0.45 14.84±3.14a 3.73±0.73 2.54±0.31a t 0.2192.3940.2152.317 P 0.7810.0230.7870.029
2.2 两组舌骨活动度比较
治疗前,两组舌骨上移距离及前移距离比较,差异无统计学意义(P>0.05);治疗后,两组舌骨上移距离及前移距离均增加,且试验组高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组舌骨活动度比较(mm,±s)
注:与同组治疗前比较,aP<0.05
组别 例数上移距离前移距离治疗前治疗后治疗前治疗后对照组 37 11.53±2.45 13.68±2.84a 3.13±0.51 4.76±0.71a试验组 37 11.72±2.54 15.90±3.20a 3.21±0.56 5.22±0.95a t 0.2492.3420.2242.194 P 0.7560.0270.7750.039
2.3 两组sEMG 最大波幅值差值及吞咽时间差值比较
试验组sEMG 最大波幅值差值及吞咽时间差值均高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组sEMG 最大波幅值差值和吞咽时间差值比较(±s)
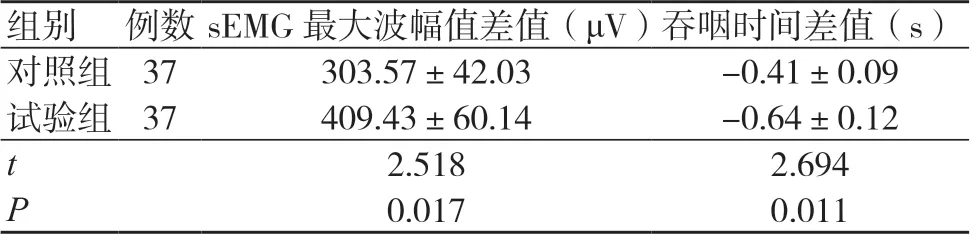
表3 两组sEMG 最大波幅值差值和吞咽时间差值比较(±s)
注:sEMG 为表面肌电图
组别 例数sEMG 最大波幅值差值(μV)吞咽时间差值(s)对照组 37303.57±42.03-0.41±0.09试验组 37409.43±60.14-0.64±0.12 t 2.5182.694 P 0.0170.011
2.4 两组治疗总有效率比较
试验组治疗总有效率高于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组治疗总有效率比较
3 讨论
TBI 后吞咽障碍的发病主要是由于颅脑损伤导致吞咽相关神经受损,引起神经支配的吞咽相关肌群运动障碍。该病不仅可造成患者饮水或进食困难,引起脱水或营养缺乏,而且易发生误吸误饮,导致发生吸入性肺炎,甚至窒息等并发症,加重病情,对患者的生命安全威胁较大[10-11]。吞咽功能锻炼作为吞咽障碍患者常用的物理治疗方法,可刺激吞咽相关肌群,提高肌群的灵活性和协调性,优化中枢系统残余神经细胞功能和反馈通路,促进吞咽反射弧重建,以及促进吞咽功能恢复[12-13]。但由于TBI 后中枢神经损伤较明显,吞咽障碍较严重,单纯吞咽功能锻炼对大脑皮层的刺激作用有限,难以有效修复受损中枢神经及重建吞咽相关神经通路,且吞咽功能锻炼缺乏针对性和系统性的训练方案,导致TBI 患者的吞咽功能恢复缓慢,总体效果不甚理想[14-15]。
rTMS 是一种常用的中枢神经无创刺激仪器,主要通过脉冲磁场产生诱发电位刺激并作用于大脑皮质层,兴奋中枢神经的皮层细胞,刺激中枢吞咽反射中枢,进而改善吞咽功能[16-17]。本研究结果显示,治疗后试验组GUSS 评分、舌骨上移距离和前移距离、sEMG 最大波幅值差值及吞咽时间差值、临床总有效率均高于对照组,WST评分低于对照组,说明rTMS 协同吞咽功能锻炼在TBI 后吞咽障碍患者中的应用疗效肯定,较单纯的吞咽功能锻炼更有优势。分析其原因如下:吞咽功能锻炼主要从吞咽运动生理学角度调控吞咽功能,对中枢神经刺激较少,难以有效修复损伤的神经功能;而rTMS 主要从中枢神经调控的角度调控吞咽功能,可刺激中枢的大脑皮层,重建神经网络,修复受损的突触和神经元,减轻神经损伤[18-19];由于rTMS 和吞咽功能锻炼的作用机制不同,两者联合治疗TBI 后吞咽障碍患者具有良好的协同作用,可显著改善患者的吞咽功能[20-21]。
本研究为单中心对照试验,且纳入样本量较少,随访时间较短,导致结果可能存在一定的局限性。未来可开展多中心大样本的随机对照试验,并尽量延长随访时间,增加更多定量指标,以客观准确地评价rTMS 联合吞咽功能锻炼对TBI 后吞咽障碍患者的疗效。
综上所述,rTMS 联合吞咽功能锻炼治疗TBI后吞咽障碍患者,可改善吞咽功能,促进舌骨上移和前移,提高sEMG 波幅,缩短吞咽时间,且疗效优于单纯吞咽功能锻炼。

