专职化层级护理干预在急诊脑梗死患者抢救中的临床应用效果
于芳


【摘要】 目的 研究专职化层级护理干预在急诊脑梗死患者抢救期间的临床应用效果。方法 选择2019年1月—2021年3月在丰城市中医院急诊科抢救室接受治疗的66例脑梗死患者作为研究对象,依据患者急诊入院时间,将2019年1月—2020年2月入院的33例患者纳入对照组,2020年3月—2021年3月入院的33例患者纳入观察组。对照组患者抢救期间配合常规急救护理,观察组实施专职化层级护理干预。对2组在对应护理模式干预下的抢救效率对2组干预前后神经功能及生活质量改善情况进行评估,记录患者急救期间并发症发生率。结果 观察组预检分诊至开始静脉溶栓治疗时间(door to needle time,DNT)、主治医生到位时间和患者在抢救室停留的时间与对照组相比较短(P<0.05);干预后,观察组改良Rankin量表(modified Rankin scale,mRS)评分较对照组低,改良Barthel指数(modified Barthel index,MBI)评分与对照组相比较高(P<0.05)。观察组急救期间并发症总发生率为3.03%,较对照组的18.18%低(P<0.05)。结论 于急诊脑梗死患者抢救期间应用专职化层级护理有利于提高临床急救效率,减少肺部感染、肾功能减退等并发症的发生,促进患者神经功能的恢复和生活质量的提升。
【关键词】 急诊抢救;脑梗死;专职化层级护理;改良Rankin量表
文章编号:1672-1721(2024)06-0098-03 文献标志码:A 中国图书分类号:R472.2
脑梗死属于临床常见局限性脑部血液供应障碍性疾病,此类疾病的发生与机体肾脏代谢、血管内皮因子功能异常密切相关。急性脑梗死患者若未及时获得有效救治则易因脑部灌注不足、滤过膜受损而并发肾功能不全,同时诱发血管氧化应激反应,加剧动脉病理性狭窄进展[1]。鉴于该病所引发的脑组织缺血性坏死症状进展迅速且发病期间各相关系统功能多处于变化状态,及时开展治疗、稳定心血管功能对于保证脑梗死患者生命健康具有重要意义,而合理优化急诊流程是促进患者得以迅速接受抢救的必要措施[2]。常规急诊护理在处理各项检查手续方面耗时较多,可能导致患者转运效率降低。有研究指出[3-4],与常规急诊护理相比,专职化层级护理的分梯度管理方案能够充分发挥各级护理人员的工作优势,提高转运流程、分诊等各项工作的处理效率,进而为患者及医护人员提供充足的治疗、病情评估时间,防止治疗期间各类危险因素导致患者病情恶化,为患者预后质量的改善奠定坚实基础。基于此,本研究就专职化层级护理在急诊脑梗死患者抢救中的应用效果进行分析,报告如下。
1 資料与方法
1.1 一般资料
选择2019年1月—2021年3月在丰城市中医院急诊科抢救室接受治疗的66例脑梗死患者作为研究对象,依据患者急诊入院时间将2019年1月—2020年2月入院的33例患者纳入对照组,2020年3月—2021年3月入院的33例患者纳入观察组。对照组男性14例,女性19例;年龄30~78岁,平均年龄(52.32±8.46)岁;梗死部位,16例为前动脉梗死,11例为中动脉梗死,6例为椎基底动脉梗死。观察组男性13例,女性20例;年龄31~78岁,平均年龄(53.12±8.37)岁;梗死部位,18例为前动脉梗死,10例为中动脉梗死,5例为椎基底动脉梗死。2组一般资料比较,差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会审核批准,患者及其家属知情并签署知情同意书。
纳入标准:与《中国急性缺血性脑卒中早期血管内介入诊疗指南2018》中脑梗死诊断标准[5]相符,入院时出现意识障碍、昏迷、四肢瘫、中枢性高热等典型症状;预计生存时间不少于半年。
排除标准:合并重度痴呆、严重心肌梗死或心力衰竭、白细胞计数或心肌损伤标记酶含量急剧上升等溶栓治疗禁忌证者。
1.2 护理方法
对照组接受常规急诊护理,患者入院后即行预检分诊,挂号等待医生开具检查单并交费后进行凝血、颅脑CT等相关检查,随后实施抢救,抢救期间实行动态心电监护。
观察组急救期间配合专职化层级护理,措施如下。(1)层级管理。完善层级管理制度,实施急救的护理人员包括急诊科专科医生及护士、神经内科、影像科等相关人员。根据急救护理人员的就业资历、临床急救经验等,将他们分为N1级(具有2年以上急诊预检工作经验)、N2级(具有5年以上急诊预检工作经验)、N3级(具有10年以上急诊预检工作经验)。分层后将各级人员分别纳入预检分诊、首级及次级抢救组内,各级护士遵循APN排班制度轮流值班,其中A班、P班人员应包含1~2名N2级、N3级护士。(2)抢救技能培训。培训内容均取材于临床急诊救治案例。急诊抢救室全体护理人员应熟练掌握急性脑梗死相关急救知识,包括脑梗死体征快速评估方法、常用实验室指标解读、简易伤口包扎固定方法、心电图解读、血管活性药物使用标准、溶栓治疗护理注意事项等,通过模拟急救考核后可上岗。(3)急救护理。由预检分诊组中N1级人员快速实施脑梗死患者体征、心功能评估,N2级、N3级人员参考改良早期预警评分量表(modified early warning score,MEWS)、美国国立卫生研究院卒中量表(National Institutes of health stroke scale,NIHSS)详细地评估患者体温、收缩压和舒张压、呼吸频率、意识状态、动静脉搏动情况并得出客观评分,若患者出现呼吸停止、心跳骤停、剧烈胸痛、昏迷等症状,则立即采取心肺复苏,对血压、意识、脉搏等体征异常变化程度较严重者优先予以诊治,参考“CRASH-PLAN”的抢救顺序,依次对心脏、呼吸、腹部体征、脊柱、头颅、盆骨、四肢、血管、神经出现异常者合理安排急救优先级。根据FAST评估标准,观察患者有无面瘫或口角歪斜(F)、四肢无力(A)、口齿不清(S)、求救(T)等前循环脑卒中体征,是否出现意识障碍、头晕目眩、共济失调等后循环脑卒中症状。综合评估以上体征检查结果,基于客观结果判断患者后续是否需要接受高频次的病情监测,是否处于高危状态。协助患者清理口鼻腔中分泌物及身上的血迹,确保患者以舒适的体位仰卧于抢救床上,保持其头部稍向后仰以维持气道处于通畅状态。对急性脑梗死患者开通绿色通道,同时由次级抢救人员将患者年龄、脑梗死发病时间、体征评估结果发送至脑卒中中心,立即联系神经科、影像科、检验科等相关科室的医师制定初步溶栓治疗计划、开具检查单。运送患者进入抢救室期间,由首级抢救组N1级、N2级护士迅速采集患者血液样本,对卒中患者血液样本做好鲜明的标记。进入抢救室前,再次确认患者精神状态,使用温和的语气安抚患者以减轻患者不安感,询问患者是否出现心源性、神经系统病变以外的不适症状。急性脑梗死发病较快,部分病情较重者可能会丧失语言、活动能力,此时患者或难以准确表达自己的不良情绪,护理人员应学会根据患者眼神、呼吸频率等征象来判断患者有无情绪剧烈波动的倾向,必要时采取制动措施以免患者出现过激行为。患者进入抢救室后,由首级或次级抢救组立即实施心电监护,密切观察患者意识状态、体温、瞳孔反应等基本体征变化情况,快速建立静脉输液通道、收集血样送检。检查单盖章后,由次级抢救组N1级人员陪同患者进行血常规、心电图、凝血功能、生化、颅脑CT等专科检查,检查期间注意患者有无病情恶化或出血征象,若出现以上征象则及时采取抢救措施。病情稳定后询问患者有无溶栓治疗禁忌证,同时加强对于高危患者的病理体征监测,待神经科溶栓治疗医生抵达急救现场后,首级抢救组人员配合主治医生根据颅脑CT检查结果选择实施溶栓或其他相关治疗,并通知患者家属挂号缴费。治疗期间全程配合严密的病理体征检测,安全护送患者转科、回病房。
1.3 观察指标
比较2组在对应护理模式干预下的抢救效率(DNT、主治医生到位时间、抢救室停留时间),同时根据mRS量表、MBI量表评分标准对2组干预前后神经功能、生活质量改善情况进行评估,记录患者急救期间并发症(肺部感染、关节痉挛、肾功能减退)发生率。mRS量表主要通过评估受测者日常事务完成情况来评估其神经功能障碍严重程度,根据受测者神经功能障碍严重程度由轻至重依次计0分(无症状)、1分(症状轻微、无明显功能障碍且不影响日常活动)、2分(轻度功能障碍,无法完成病前活动)、3分(需他人协助完成部分日常事务,可独立行走)、4分(无法独立行走,日常生活大部分需他人帮助)、5分(日常生活完全依赖他人)[6]。MBI评估内容包括受测者自行完成控制双便、平地行走、进食、穿衣、搬动椅子、上下楼等活动的能力,百分制计分,分数与受测者生活质量呈正相关[7]。
1.4 统计学分析
采用SPSS 22.0统计学软件分析数据,计量资料以x±s表示,采用t检验,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组抢救效率比较
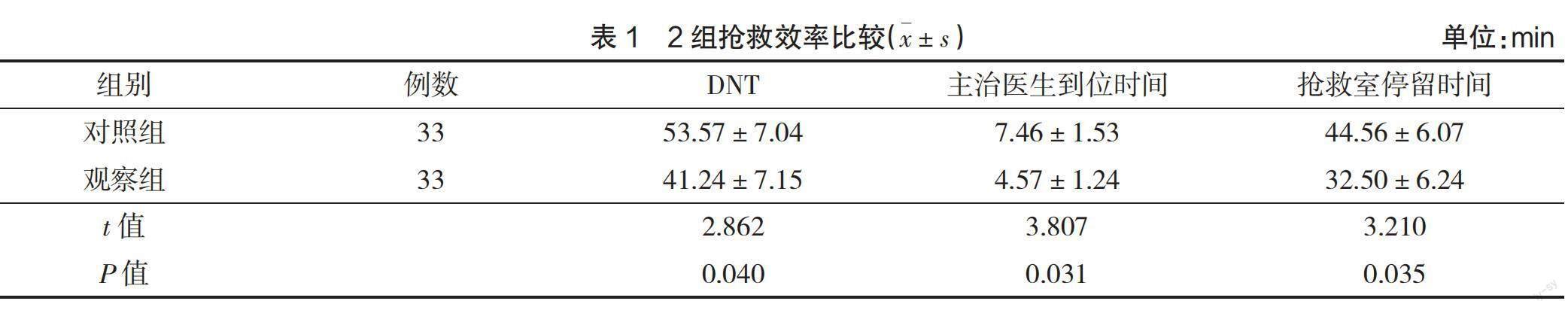
觀察组DNT、主治医生到位时间和抢救室停留时间与对照组相比较短(P<0.05),见表1。
2.2 2组神经功能及生活质量改善情况
干预前,2组mRS、MBI评分比较,差异无统计学意义(P>0.05);干预后,观察组mRS评分较对照组低,MBI评分较对照组高(P<0.05),见表2。
2.3 2组急救期间并发症总发生率比较
观察组急救期间并发症总发生率为3.03%,低于对照组的18.18%(P<0.05),见表3。
3 讨论
脑梗死作为起病较急的心血管系统疾病,其病症的复杂性决定了该病患者需迅速接受有效治疗,而实施抢救需要医护人员、检查手续准备、治疗设备等多个项目的配合。为提高急救效率,应合理规划抢救中各级人员的工作内容,有序、快速实施抢救。
专职化层级护理从急救人员培训、护理质量控制等方面入手优化常规急诊护理的不足,弱化了常规急诊转运流程的机械性,使得抢救护理措施更具程序化、规范化[8]。基于护理人员就业资历进行分工并配合护理前知识培训,可充分体现各级人员专业价值,强化急诊脑梗死抢救工作的科学性,全面控制脑梗死患者病情。本研究中,观察组DNT、主治医生到位时间和抢救室停留时间短于对照组,其mRS评分低于对照组,MBI评分高于对照组,提示该护理模式在急诊脑梗死患者抢救中价值显著。基于患者实际病情,根据护理人员的能力、资质、经验合理分配抢救工作任务,有利于保证急救资源分配的合理性,并使各级护理人员协同发挥抢救作用[9-10]。从早期病情评估时即参考客观预警评分标准,从患者血压、意识、脉搏等方面入手评估症状严重程度,可提升急救护理的科学性和客观性。实施心电监护的同时密切观察患者意识状态、体温等基本体征变化情况,可全面评估脑梗死患者心脑血管器官功能受累情况,及时发现病情恶化征兆。有效控制病情后,专科检查阶段由次级抢救组N1级人员陪同,可利用护理人员专业知识基于专科检查结果做出早期评估并与医师进行初步反馈,缩短诊断耗时,在最短的时间内为患者实施脑梗死治疗,有利于控制脑部神经异常、组织灌注不足等病症进一步发展,为患者出院后生活质量的提升奠定坚实基础[11]。本研究中,观察组生活质量改善情况优于对照组,提示专职化层级护理在促进急诊脑梗死患者预后质量提升方面价值显著。
患者除脑梗死本身病症外,脑梗死发病期间还可能伴随多处器官功能异常及机体代谢紊乱症状,随着以上症状的持续发展,患者继发肺部感染、肾功能减退等并发症的可能性会逐渐增大[12]。专职化层级护理的应用可全面调动各方医疗资源对患者体温、血压、呼吸等体征进行细致的监测,并利用层级管理方式合理安排救治工作,可阻止代谢异常症状发展,有效抑制并发症的产生。观察本研究结果可见,观察组并发症总发生率低于对照组,提示专职化层级护理在保证急诊脑梗死患者抢救期间安全效果显著。
综上所述,急诊脑梗死患者抢救中应用专职化层级护理抢救效果理想,值得推广。
参考文献
[1] 谷斌杰,王超慧,郝鑫鑫,等.首发急性脑梗死患者伴肾功能损伤的相关危险因素分析[J].临床神经病学杂志,2020,33(2):135-138.
[2] 叶丽丹.急诊护理流程对急性脑梗死患者的临床价值分析[J].基层医学论坛,2020,24(6):807-809.
[3] 赵晶晶.专职化层级护理在急诊脑梗死患者抢救中的应用[J].黑龙江医学,2021,45(6):605-606.
[4] 周云,汤雁晓.优化院内转运流程对急诊危重患者预后及护理安全的影响[J].广西医学,2019,41(9):1193-1195.
[5] 刘新峰,孙文,朱武生,等.中国急性缺血性脑卒中早期血管内介入诊疗指南2018[J].中华神经科杂志,2018,51(9):683-691.
[6] 李宏建.缺血病变部位对缺血性卒中患者改良Rankin量表评分的影响[J].国际脑血管病杂志,2019,27(2):136.
[7] 王赛华,施加加,孙莹,等.简体版改良Barthel指数在脑卒中恢复期中的信度与效度研究[J].中国康复,2020,35(4):179-182.
[8] 邢南南.专职化分层护理小组模式在急诊科心血管危重患者抢救中的应用实践[J].铜陵职业技术学院学报,2019,18(1):36-38.
[9] 徐永娟,刘志梅,王淑娟,等.思维导图结合情景模拟用于急诊护士创伤急救规范化培训[J].护理学杂志,2019,34(17):57-59,65.
[10] 张玉艳,李桂宝,黄世英,等.多层次护理管理模式在静脉治疗专科门诊中的应用效果观察[J].罕少疾病杂志,2019,26(6):100-102.
[11] 李萍,胡文霞,翟宏江.急性脑梗死患者发病后不同时间窗内接受静脉溶栓治疗的疗效比较[J].神经损伤与功能重建,2020,15(2):114-115.
[12] 黄双丽,蒋燕萍.前循环大面积脑梗死的临床特征及其预后的危险因素分析[J].实用医院临床杂志,2019,16(1):21-23.
(编辑:张兴亚)

