“骶四针”联合盆底磁刺激对产后压力性尿失禁患者控尿能力和盆底肌力的临床观察
姜 童 秦丽娜 吕桃桃 田 野 冯荣荣 薛宝山
北京中医药大学第三附属医院康复科,北京 100029
压力性尿失禁(stress urinary incontinence,SUI)是指当咳嗽、打喷嚏、大笑等造成腹压快速升高时尿液不自主溢出的现象[1]。女性在生产后的特殊时期出现以上症状即称为产后压力性尿失禁(postpartum stress urinary incontinence,PSUI),它是妇女产后尿失禁类型中发病最多的一种[2]。初产妇PSUI 的发生率为21.0%左右[3];不区分初产妇及经产妇,产后3 个月的SUI 发生率为8.8%~31.3%[4]。
盆底磁刺激(magnetic stimulation,MS)和针刺是非手术疗法中新兴的替代疗法。MS 是一种非侵入性、有效、接受度和安全性高的SUI 治疗方式,可显著降低漏尿量和尿失禁的次数[5-6]。针刺具有安全、有效、副作用小的特点,可显著减少SUI 患者漏尿量、漏尿次数,提升控尿能力,改善漏尿症状[7-8]。“骶四针”是汪司右教授基于电针刺激阴部神经原理创制的特殊针刺方法[9]。该疗法结合了盆底肌锻炼的运动疗法和神经电刺激技术,避免了两者单独运用时存在的依从性差、作用间接等问题,改善控尿能力优于一般针刺方法[10]。该法取穴根据阴部神经走行,选用骶骨、尾骨边缘的4 个针刺点,通过刺激阴部神经提升其支配的盆底肌肉力量,减少漏尿。“骶四针”对PSUI 有较佳疗效,其可有效提升盆底肌力[11-12]。为进一步明确其作用机制特进行本研究。
1 资料与方法
1.1 一般资料
选择2022 年8 月至2023 年4 月就诊于北京中医药大学第三附属医院康复科门诊的68 例PSUI 患者,采用随机数字表法将其分为对照组和治疗组,各34例。两组年龄、体重指数(body mass index,BMI)、新生儿出生体重、病程、产次、便秘史、会阴侧切史、分度比较,差异无统计学意义(P>0.05),具有可比性。见表1。且本研究已通过北京中医药大学第三附属医院科技伦理委员会审查(BZYSY-2023YJSKTPJ-13),参加研究的患者均签署知情同意书。
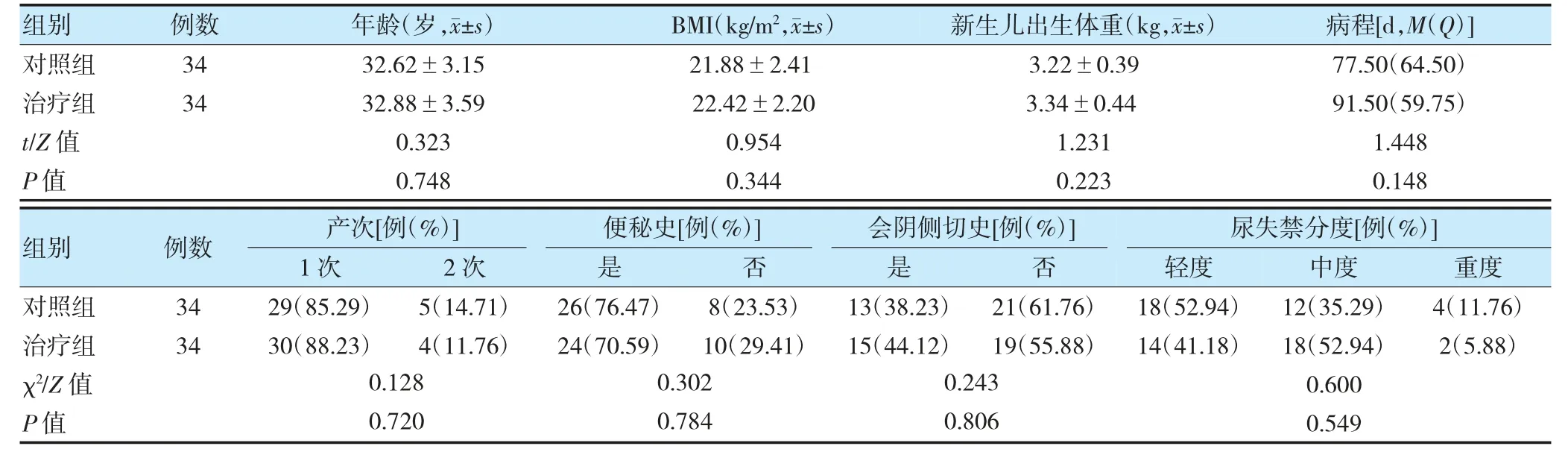
表1 两组一般资料比较
1.2 诊断标准
参照《女性压力性尿失禁诊断和治疗指南(2017)》[13]、欧洲泌尿外科协会关于女性非神经源性下尿路症状诊断和管理的指南[14]、《中华医学会压力性尿失禁(2019 版)要点解读》[15]符合以下症状、体征即可诊断。症状:在腹压突然升高时出现不自主的尿液漏出。体征:1 h 尿垫试验阳性(漏尿量≥2 g)和/或指压试验、应力试验、诱发试验阳性。按照客观分度标准(1 h 尿垫试验)进行评级,轻度:漏尿量2~<5 g;中度:漏尿量5~<10 g;重度:漏尿量10~<50 g;极重度:漏尿量≥50 g。
1.3 纳入标准
①分娩年龄22~40 岁,产次1~2 次,单胎顺产,分娩后6 周~12 个月,恶露已干净;②符合压力性尿失禁诊断标准。
1.4 排除标准
①合并急迫性尿失禁、混合型尿失禁;②合并中、重度阴道壁膨出或子宫脱垂;③有剖宫产、难产、盆腔手术史;④有盆底功能磁刺激治疗禁忌证:靠近盆底刺激部位有植入性金属或电子仪器;⑤有中、重度抑郁症,精神分裂症,焦虑症等精神类疾病,认知功能障碍。
1.5 治疗方法
对照组采用盆底功能磁刺激治疗仪(SD-PDC-2,河南翔宇医疗设备股份有限公司),治疗方案:采用5、10、15 Hz 刺激频率交替治疗,刺激时间分别为5、10、10 s,1 个循环后休息5 s。患者排空膀胱后坐于椅子上,根据主观感受调整合适参数及刺激强度,待患者自觉盆底肌肉有轻微收缩感或电流感后,增加3%~5%的治疗强度,使肌肉的收缩感觉适宜且保证了患者无不适感,以此界定为患者适宜的最大强度。刺激强度逐次增大,按患者的感受进行调整。单次治疗时间为20 min,治疗频率为2 次/周,间隔治疗。10 次为1 个疗程,干预阶段避开生理期。
治疗组在对照组治疗的基础上联合“骶四针”进行针刺治疗。经盆底磁刺激治疗后,嘱患者排空膀胱,取俯卧位。定位上两针刺点:在骶骨边缘旁,平第4 骶后孔水平处(双侧);使用中研太和牌一次性使用无菌针灸针(0.4 mm×100 mm)向内下方斜刺,针刺深度为3.0~3.5 寸(75~90 mm),针刺时患者有明显的酸胀感,并使针感放射到尿道或肛门为宜[9]。下两针刺点:尾骨旁开0.5 寸(双侧);使用中研太和牌一次性使用无菌针灸针(0.4 mm×100 mm)向外上方(坐骨直肠窝方向)斜刺,针刺深度为3.0~3.5 寸(75~90 mm),使针感放射至前阴或尿道为宜。针刺得气后,将同侧针的针柄与KWD-808I 脉冲针灸治疗仪的一对电极相连,上针、下针分别与正负电极相连。采用连续波治疗,频率为2.5 Hz(150 次/min),强度以患者能耐受最大刺激量且未感到疼痛不适为度,每次治疗持续20 min。电针治疗期间如收缩感减弱需及时调整针尖深度或电流大小,持续保持盆底肌以尿道或会阴内壁为中心有节律地向上(头部方向)收缩[9,16]。治疗频率为2 次/周,间隔治疗。10 次为1 个疗程,共5 周。针刺由同一名主任医师操作。
1.6 观察指标
1.6.1 主要结局指标 控尿能力及盆底肌力。比较两组治疗前后1 h 尿垫试验漏尿量、平均24 h 漏尿次数、盆底肌肉肌力分级测试(general report revised urinary grade,GRRUG)和盆底表面肌电。
1 h 尿垫试验参考《女性压力性尿失禁诊断和治疗指南(2017)》[13],操作方法如下:嘱患者在15 min 内将500 ml 水饮用完毕,之后完成持续时间为30min的步行运动,最后15 min 内,患者需要完成一系列活动如下:起坐10 次,用力咳嗽10 次,上下楼梯1 层,原地踏步跑1 min,弯腰拾起地面物体5 次及用流动水流冲洗双手1 min,上述试验完成共需用时1 h。取下并称重尿垫,与预先称重的尿垫或卫生巾取差值,计算漏尿量。
平均24 h 漏尿次数:应用72 h 排尿日记中3 d的漏尿总次数计算得出。膀胱日记具有较好的可重复性、可靠性、有效性,可以记录和纠正患者的排尿习惯[17-18]。
GRRUG:盆底肌力按照从强到弱分为Ⅴ、Ⅳ、Ⅲ、Ⅱ、Ⅰ、0 级。Ⅴ级:正常肌力,盆底肌可完成5 次且均保持>5 s 的完全收缩。Ⅳ级:盆底肌可完成4 次且均保持4 s 的抵抗轻微阻力的完全收缩;Ⅲ级:盆底肌可完成3 次且均保持3 s 的无阻力完全收缩;Ⅱ级;盆底肌可完成2 次且均保持2 s 的不完全收缩;Ⅰ级:盆底肌可完成1 次且保持1 s 的肌肉颤动;0 级:肌肉无收缩[19]。肌力级别越高表示肌力越强。
盆底表面肌电:应用EDAN 生物刺激反馈仪(P4 Pro)。将一次性探头置于患者阴道内,跟随指令做盆底肌肉的收缩与放松,得到盆底表面肌电报告,记录Ⅱ类肌纤维肌电信号的最大值,即肌电Ⅱ(μV);Ⅰ类肌纤维肌电信号的平均值,即肌电Ⅰ(μV)。盆底表面肌电测定是评价盆底肌功能的金标准[20];盆底肌受损程度与表面肌电参数呈负相关[21]。
1.6.2 次要结局指标 尿失禁对患者的主观影响程度。治疗前后通过国际尿失禁咨询委员会尿失禁问卷简表(International Consultation Committee on Incontinen cequestionnaire short form,ICI-Q-SF)[22]评分评价患者的尿失禁严重程度及漏尿发生的场景。总分21 分,评分越高表示尿失禁越严重,对患者造成的不良影响越大。
1.7 疗效评价标准
参照《女性压力性尿失禁诊断和治疗指南(2017)》[13]将疗效评价分为治愈、有效和无效。治愈:当腹压增高时无漏尿;有效:1 h 漏尿量较治疗前减少≥50%;无效:1 h 漏尿量较治疗前减少<50%。
1.8 统计学方法
采用SPSS 26.0 统计学软件进行数据分析。符合正态分布的计量资料用均数±标准差()表示,比较采用t 检验;不符合正态分布的计量资料或非连续型计量资料采用中位数(M)和四分位数间距(Q)表示,比较采用秩和检验。计数资料用例数或百分率表示,比较采用χ2检验;等级资料比较采用秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组治疗前后1 h 尿垫试验漏尿量和平均24 h漏尿次数比较
治疗前,两组1 h 尿垫试验漏尿量和平均24 h 漏尿次数比较,差异无统计学意义(P>0.05)。治疗后,两组1 h 尿垫试验漏尿量和平均24 h 漏尿次数均较治疗前降低,且治疗组低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组治疗前后1 h 尿垫试验漏尿量和平均24 h 漏尿次数比较
2.2 两组治疗前后GRRUG 比较
治疗前,两组GRRUG 比较,差异无统计学意义(P>0.05);治疗后,两组GRRUG 均较治疗前改善,且治疗组优于对照组,差异有统计学意义(P<0.05)。见表3。
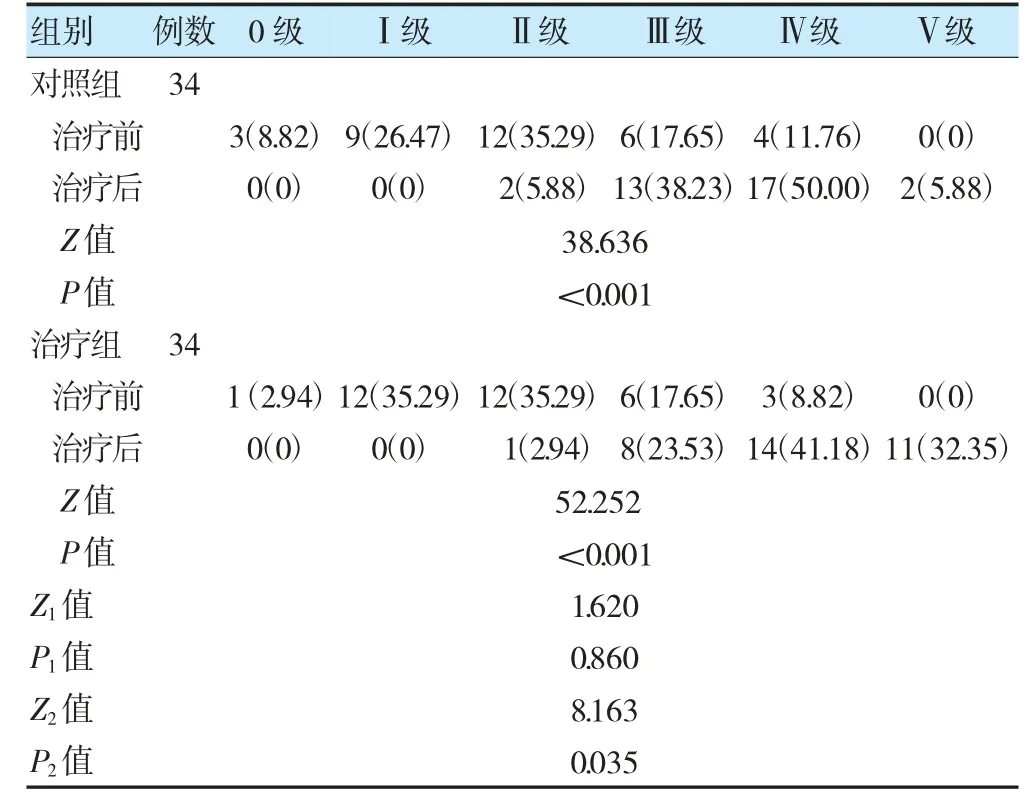
表3 两组治疗前后GRRUG 比较[例(%)]
2.3 两组治疗前后盆底表面肌电比较
治疗前,两组肌电Ⅱ及得分、肌电Ⅰ及得分比较,差异无统计学意义(P>0.05)。治疗后,两组肌电Ⅱ及得分、肌电Ⅰ及得分均较治疗前升高;治疗组肌电Ⅱ低照组,差异有统计学意义(P<0.05)。治疗后,两组肌电Ⅱ得分、肌电Ⅰ及得分比较,差异无统计学意义(P>0.05)。见表4~5。
表4 两组治疗前后盆底表面肌电Ⅱ比较()
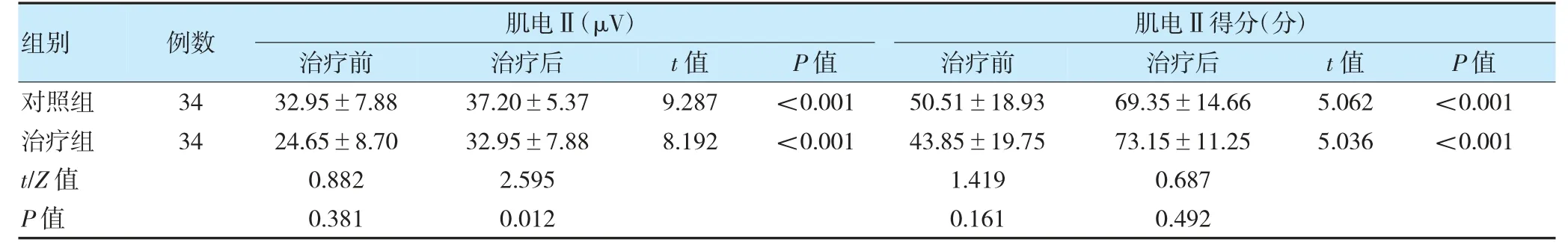
表4 两组治疗前后盆底表面肌电Ⅱ比较()
表5 两组治疗前后盆底表面肌电Ⅰ比较()

表5 两组治疗前后盆底表面肌电Ⅰ比较()
2.4 两组治疗前后ICI-Q-SF 评分比较
治疗前,两组ICI-Q-SF 评分比较,差异无统计学意义(P>0.05)。治疗后,两组ICI-Q-SF 评分均较治疗前降低,且治疗组低于对照组,差异有统计学意义(P<0.05)。见表6。
表6 两组治疗前后ICI-Q-SF 评分比较(分,)
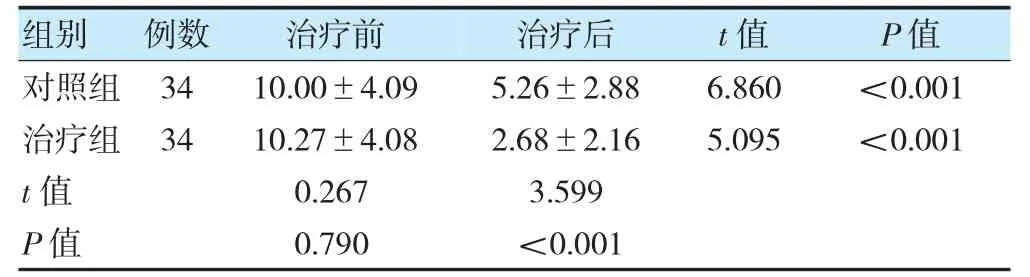
表6 两组治疗前后ICI-Q-SF 评分比较(分,)
注ICI-Q-SF:国际尿失禁咨询委员会国际尿失禁简表。
2.5 两组临床疗效比较
治疗组临床疗效优于对照组,差异有统计学意义(P<0.05)。见表7。
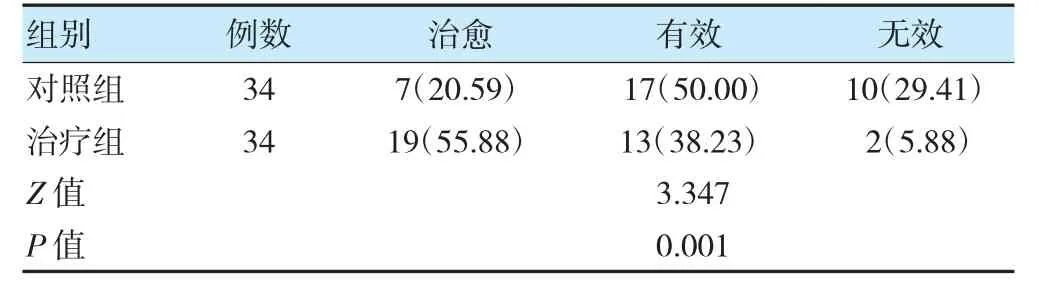
表7 两组临床疗效比较[例(%)]
3 讨论
PSUI 与产时经阴道分娩后盆底神经、韧带、肌肉、筋膜等组织损伤有关。PSUI 患者一部分由于深层韧带筋膜损伤,导致膀胱颈和尿道解剖位置改变,支撑组织薄弱,当膀胱压力大于尿道闭合压力导致漏尿的发生[23];另一部分患者浅层括约肌无力或调控肌肉的神经受到损伤使括约肌功能发生障碍,当压力突然增大时,括约肌无法快速收缩闭合尿道口,无法控制尿液的排出和中断[24]。阴部神经、盆底肌肉损伤是PSUI 患者盆底障碍的重要致病因素[25]。盆底的控尿能力与快肌的快速收缩力关系密切,与慢肌持续收缩的配合、慢肌维持储尿期膀胱尿道静息压力也有关联。
汪司右教授提出的“骶四穴”疗法取穴少而精,临床短期疗效显著,但存在长期疗效不稳定等问题[26]。本研究通过对Ⅰ、Ⅱ类肌盆底表面肌电改善的对比分析认为,“骶四针”可以增强盆底表面括约肌快肌肌力,通过增强局部神经电信号,提高快肌的肌电值,促进神经对肌肉的支配,在腹压增大的瞬间,快速增加尿道压力,控制尿液不会溢出。短期疗效显著可能与电针治疗对盆底肌进行了规律的收缩强化,促进了神经肌肉的联系,当再次遇到腹压升高的危险因素时,盆底肌反射性出现自动收缩,紧急闭合尿道口有关。因此,漏尿症状改善显著。“骶四针”的长期疗效不稳定,原因可能与仅增加Ⅱ类肌的表面肌电最大值,而对快、慢肌力整体提升不显著有关,这可能是停止治疗后难以维持疗效的原因之一。
本研究存在以下不足:未对患者进行中长期的随访,无法确定“骶四针”联合盆底磁刺激对控尿能力和盆底肌力改善的中长期疗效,且不能排除产后恢复期由于自愈倾向使盆底肌力提升,尚需进一步大样本量研究。
综上,采用“骶四针”联合盆底磁刺激治疗PSUI,可减少患者漏尿量和漏尿次数,提升患者的控尿能力和盆底肌力,提升Ⅱ类肌纤维的表面肌电最大值。“骶四针”联合盆底磁刺激适用于产后人群,值得临床推广应用。
利益冲突声明:本文所有作者均声明不存在利益冲突。

