脐灸联合低频脉冲电治疗对脊髓损伤后神经源性膀胱患者的护理观察
邓丽琼 马梦晖 钟丽婵 邓湘凤 项晓伟 朱乃婷
深圳市罗湖区中医院(广东省深圳市,518001)
高空坠落、交通事故等事件均可造成脊髓节段性损害,并由此引发一系列并发症,神经源性膀胱是脊髓损伤后常见并发症之一[1]。脊髓损伤后神经冲动传导异常,排尿中枢功能障碍致使逼尿肌反射亢进或逼尿肌无力,前者可引起尿失禁、后者则引发尿潴留,患者初期表现为显著的下尿路症状及膀胱功能障碍[2-3],如排尿次数增多、漏尿、尿失禁等储尿期症状,以及排尿困难、尿痛、尿潴留排尿期症状,还可出现膀胱内压力增高、残余尿量增加等改变;此外,还可引起性功能障碍、肠道症状等伴随症状。上述表现不仅致使患者身体不适,还可导致焦虑、恐慌、抑郁等不良情绪,严重影响患者的生活质量。临床对此类排尿障碍的处理方法是以药物控制、手术干预、间歇导尿等为主,其中间歇导尿是改善症状的首选方法[4],但有学者[5]提出,该方法存在加重上尿路损伤、形成“小膀胱”的风险。研究发现,中医药技术在此类患者治疗中发挥着重要作用,脐灸即是近年来常用的加快膀胱功能恢复的一种方法[6];有研究表明[7-8],低频脉冲电治疗能有效改善盆底肌功能、下尿路症状,低频脉冲电治疗主要作用于受损神经、肌肉,促使其被动收缩、强化肌肉强度。本研究探讨脐灸、低频脉冲电治疗联合干预对脊髓损伤后神经源性膀胱患者的效果。
1 对象与方法
1.1 研究对象
选取2022年7月—2023年5月医院就诊的脊髓损伤后神经源性膀胱患者60 例为研究对象,按照组间基线资料均衡可比的原则将其分为观察组和对照组,各30 例。纳入条件:①明确存在脊髓损伤病史;②符合《中国泌尿外科疾病诊断治疗指南》中关于神经源性膀胱的诊断标准[9];③符合《中医病症诊断疗效标准》中相关诊断标准[10];④病情平稳、生命体征稳定,已逐步接受康复干预;⑤已拔除留置尿管;⑥均为低顺应性神经源性膀胱。排除条件:①合并严重心、肺疾病及尿路感染;②存在尿道损伤、排尿通路不畅既往史;③尿路改道术、尿道支架或假体者;④合并认知、言语障碍等;⑤需要大量输注液体;⑥出血倾向、皮肤破损或瘢痕增生等不宜施灸者;⑦对脐灸中药过敏者。观察组中男17 例,女13 例;年龄22~76 岁,平均50.63±6.37 岁;病程1~17 个月,平均5.25±1.85 个月;美国脊髓损伤协会(ASIA)分级中B 级14 例,C 级9 例,D 级6 例,E级1例。对照组中男19例,女11例 ;年龄18~80岁,平均51.36±6.47 岁;病程2~20 个月,平均5.30±2.03个月;ASIA 分级中B 级13 例,C 级10 例,D 级7 例,E 级0 例。两组基本资料比较,差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会同意批准(文号:2023-LHQZYYYXLL-KY-080),且患者均签署知情同意书。
1.2 护理干预方法
1.2.1 对照组 给予常规康复训练、膀胱功能训练及间歇导尿护理干预,导尿由责任护士进行,尽量采取无菌导尿,每周复查尿常规及尿培养。
1.2.2 观察组 在对照组的基础上给予脐灸联合低频脉冲电治疗,具体方法如下。
(1)脐灸:遵医嘱取茯苓、炮附片各30 g,苍术、干姜、炒白芍各20 g,混匀后碾碎获得脐灸粉,粗细以能通过5 号筛为标准,再取面粉100 g 加水揉成直径为4 cm、厚度1 cm、中间圆洞直径1.5 cm的面圈。护理人员操作前向患者说明操作方法及注意事项,嘱患者平卧,清洁、消毒脐部皮肤,将面圈放置于神阙穴上且小孔正对穴位;脐灸粉倒入面圈内,深度与面圈平齐;取艾柱置于小孔脐灸粉上并点燃,温度以患者自感温热且无灼痛为宜,保持每条艾柱燃烧20 min,更换3 次艾柱,脐灸时间为1 h。取下面圈,胶布封锁药粉于24 h 后弃去,脐灸频次为每天1 次,每周5 d,连续脐灸4 周。
(2)低频脉冲电治疗:护理人员遵医嘱采用龙口市恒康科技有限公司生产的NM R-神经肌肉康复仪,将仪器自带的4 个电极片妥善贴敷,1 个贴于脐、耻骨连线与膀胱顶部下缘体表投影交汇处,1 个贴于骶尾关节以上 2~3 cm 处,1 个贴于膀胱顶部侧壁,另1 个贴于对侧;启动仪器,脉冲频率为50 Hz,电流强度以患者耐受程度及肌肉收缩度机动调节,最大电流不超过50 mA,低频脉冲电刺激治疗每次20 min,频次同脐灸。
1.3 观察指标
(1)疗效:疗效评定参考相关指南[11],结果包括治愈、显效、有效及无效,其中无效为患者膀胱功能、相关症状、最大尿流率改善不佳,需留置导尿管、膀胱残余尿量>200 mL;有效为膀胱功能有所恢复,但需要依赖肌肉收缩才能完成排尿,必要时导尿,尿路症状较前缓解,最大尿流率无提高、膀胱残余尿量100~200 mL;显效为膀胱功能较前明显恢复,无需导尿,男性尿流率10~12 mL/ s、女性13~15 mL/ s,残余尿量50~100 mL;治愈为治疗后患者膀胱功能完全恢复,能自主排尿且尿路相关症状基本消失,最大尿流率恢复正常(男性>15 mL/s、女性>20 mL/s)、残余尿量值<50 mL。
(2)膀胱功能:比较两组治疗前、治疗后2 周、治疗结束时平均日排尿次数及漏尿次数,并测量膀胱内日均残余尿量及膀胱最大压力。膀胱残余尿量测量方法:嘱患者自行排尿,直至无尿液排出后,立即使用膀胱扫描仪测量膀胱内剩余尿液并记录;膀胱最大压力测量方法:以水柱法膀胱容量—压力测定法进行膀胱内压力值测定,测量最大压力。
(3)尿路症状、焦虑和生活质量:采用下尿路症状量表(LUTS)[12]、焦虑自评量表[13](SAS)及生活质量量表(QOL)[9],比较患者治疗前、治疗后LUTS、SAS 及QOL 得分情况。其中LUTS量表包括尿频、排尿时间延长、尿液不畅等7 个项目,单个项目最高分5 分,总分得分范围0~35 分,分数越高则表明下尿路症状越严重。SAS 量表共20个条目,每个条目评估结果均为“很少有~绝大多数有”,总分以标准分计,50 分为有无焦虑界限,分数越高表明焦虑情绪越严重。QOL 量表包括食欲、精神状态、体力、睡眠等12 个评估项目,总分为60 分,分数越高表明患者生活质量水平越好。
(4)不良反应:统计两组患者治疗期间不良反应发生情况,包括输尿管反流、逆行感染、皮肤灼伤等。
1.4 数据分析方法
采用SPSS 22.0 统计学软件进行数据处理,等级资料组间构成比较采用秩和检验;计量资料以“均数±标准差”表示,组间均数比较采用t检验,组间及各时点间均数比较采用双因素重复测量方差分析;计数资料计算百分率,组间率的比较进行χ2检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组脊髓损伤后神经源性膀胱患者疗效比较
观察组脊髓损伤后神经源性膀胱患者疗效优于对照组,差异有统计学意义(P<0.05),见表1。
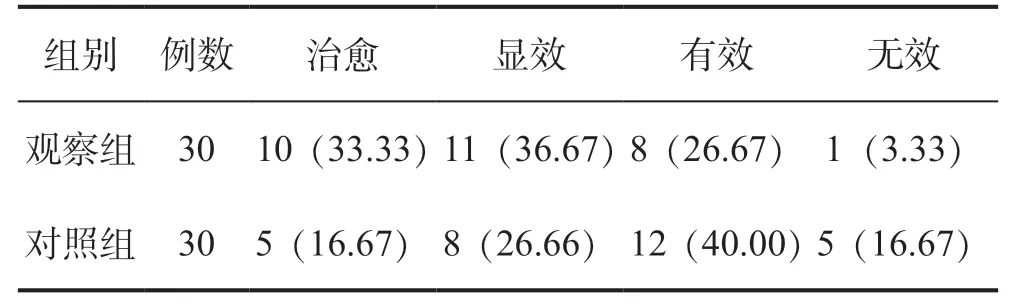
表1 两组脊髓损伤后神经源性膀胱患者疗效比较Table 1 Comparison of therapeutic effects between two groups of patients with neurogenic
2.2 两组患者膀胱功能相关指标比较
治疗前、治疗后2 周和治疗结束3 个时点,两组患者日排尿次数及膀胱内压力均呈逐渐增高趋势(F时间<0.05),且各时点间观察组上述指标均高于对照组,差异有统计学意义(P组间<0.05),并且随着观察时点的延长,组间差异逐渐增大,差异有统计学意义(P交互<0.05)。随时间延长,两组日漏尿次数及膀胱残余尿量均呈逐渐下降趋势(F时间<0.05),且观察组漏尿次数、膀胱残余尿量均低于对照组(P组间<0.05),随着治疗时间推移,上述差异逐渐增大(P交互<0.05),见表2、表3。
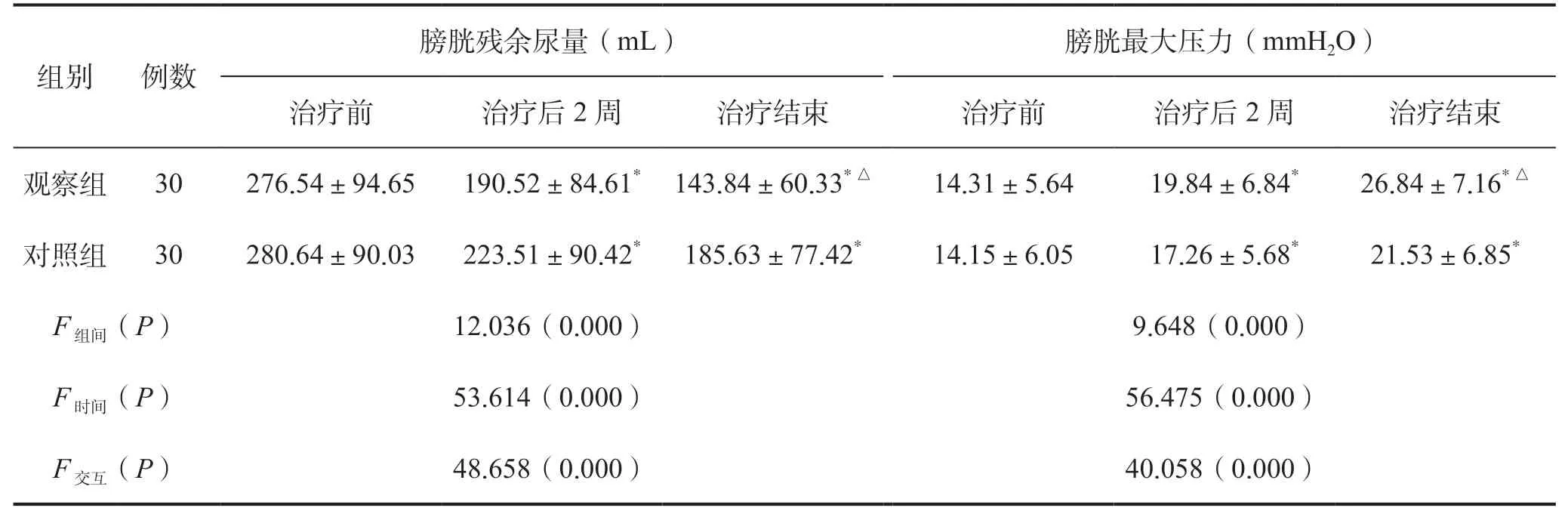
表3 两组患者膀胱残余尿量、膀胱最大压力比较Table 3 Comparison of residual urine volume and maximum bladder pressure between two groups of patients
2.3 两组患者尿路症状、焦虑情绪及生活质量评分比较
干预前,两组患者LUTS、SAS、QOL 各量表得分比较,差异均无统计学意义(P>0.05);干预后,观察组患者LUTS、SAS 评分均低于对照组,QOL 评分高于对照组,差异均具有统计学意义(P<0.05),见表4。
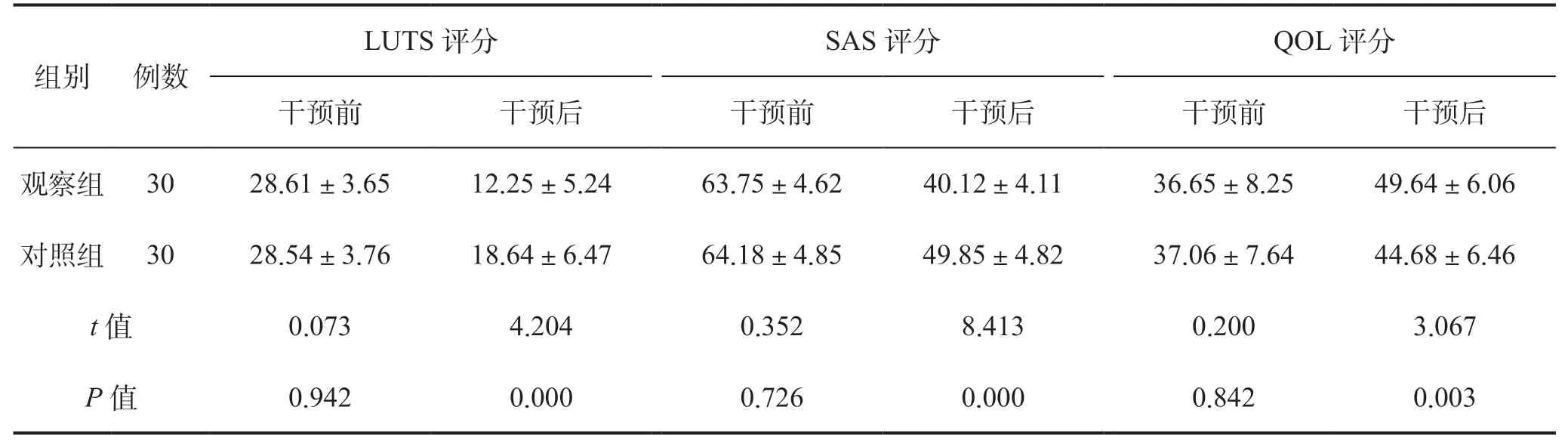
表4 两组患者尿路症状、焦虑情绪及生活质量评分比较(分)Table 4 Comparison of urinary tract symptoms, anxiety and quality of life scores between two groups of patients (points)
2.4 两组患者治疗不良反应发生率比较
两组患者均未发生输尿管反流,观察组患者不良反应发生率6.67%,对照组患者不良反应发生率13.33%,比较差异无统计学意义(P>0.05),见表5。

表5 两组患者治疗不良反应发生率比较Table 5 Comparison of incidence of adverse reactions between two groups of patients
3 讨论
3.1 神经源性膀胱常规治疗方案优势及其缺陷
脊髓损伤导致的神经源性膀胱治疗首要目标是减少肾功能损伤、避免膀胱输尿管反流引起的上尿路损害,尽量维持膀胱内压力在40 mmH2O(1 mmH2O=0.0098 kPa)以下[14];其次是改善下尿路症状、控制膀胱内残余尿量、增加自主排尿能力[15]。间歇性导尿术被国际尿控协会推荐为协助神经源性膀胱患者排空膀胱最安全的首选措施[16],是协助膀胱排空的金标准(证据等级A),其优点较多:①能减少尿液反流、肾脏损伤风险,神经传导障碍后逼尿肌、尿道外括约肌协调性下降,尿液排出受阻、残余尿量增加、膀胱顺应性下降,膀胱内压力增高、尿液逆流入肾,形成输尿管肾反流,上尿路病理改变致使肾损害增加,而间歇导尿能直接引流出膀胱内尿液,进而降低膀胱压力、减缓肾脏损伤进程。②能重建膀胱反射路线,维持膀胱周期性、规律性扩张、排空能力,增加膀胱储尿期充盈能力、降低排尿期膀胱内压力[17]。③减轻交感神经、副交感神经反射障碍,避免加重自主神经对排尿控制的障碍程度。④在间歇导尿期间,使用膀胱扫描仪扫描膀胱内尿量,膀胱充盈时才行导尿,避免留置导尿管对患者日常生活的影响、降低患者对导尿管的依赖。⑤按需或定时导尿能避免膀胱过度充盈后对膀胱血运的不良影响,一方面良好血运有助于维持膀胱正常防御功能,增加膀胱壁对细菌的抵抗能力[18];另一方面可以避免尿液长时间潴留所致的细菌大量繁殖。膀胱功能训练是临床常用的排尿反射锻炼方法,通过适当憋尿,锻炼膀胱的敏感度及膀胱括约肌、盆底肌的收缩能力,利于增强膀胱储存能力、改善排尿能力。本研究对照组患者采用间歇导尿联合膀胱功能训练,但有研究[19]表示间歇导尿属于机械性时间依赖导尿法,按时导尿的弊端不容忽视,如患者因脊髓损伤难以有效建立排尿反射,膀胱内尿液接近安全容量后仍未形成尿意自主排尿或未及时导尿时,膀胱内压力增大、输尿管反流概率增大[20];多次导尿不及时、膀胱过度充盈可造成逼尿肌损伤。本研究60 例患者均未发生输尿管反流事件,可能与观察时间较短有关,但是间歇导尿的固有缺陷,促使临床不断探寻更为有效的神经源性膀胱处理方案,尝试性联合应用脐灸、低频脉冲电刺激,在组间比较中凸显出其优势。
3.2 神经源性膀胱的中医治疗
3.2.1 神经源性膀胱的中医认知 神经源性膀胱在我国传统中医内属于“癃闭”“遗溺”等范畴,《黄帝内经》是其最早的记录[21],形容为排尿点滴而出、尿量较少甚至排尿闭塞不通,病情轻者表现为小便困难、量少、点滴而出等,称为“癃”,病情重者表现为小便闭塞、点滴全无为“闭”[22];《素问》相关章节中则记载“膀胱不利为癃,不约为遗溺”,将此类疾病分为“癃闭”“遗溺”两类,对应西医中尿潴留、尿失禁;“三焦,实则癃闭,虚则遗溺”“膀胱病,小便闭”等则指出该病源于膀胱[23]。中医认为该病病机为外伤侵袭、督脉受损、阳气不举,气弱血行受阻;肾气不足而固摄不利,致使膀胱气化不利、津液调节不畅、功能失调[24],故因温补肾阳、温经通气、调理膀胱。
3.2.2 脐灸与低频脉冲电治疗对神经源性膀胱相关症状、膀胱功能等的影响 灸法是应用艾柱、艾条、药饼等对穴位或部位进行温热刺激,从而温经通络、活血行气、激发经气并促进血液循环,且温热能促使艾叶功效更易发挥,从而达到防病、治病目的,《灵枢·官能》曰:“针所不为,灸之所宜”[25],表明灸法不可替代之效。脐灸是于神阙穴上行灸法,将药物制成饼状粉末敷于脐部,其上行艾灸刺激,艾火的纯阳热力透入肌肤,刺激组织并加速药物吸收,以达到温通经脉、调和气血、促进气血运行、调节膀胱功能的目的;又因脐与人体十二经脉均有相连、与五脏六腑均是相通,且此处皮肤较薄更利于药物吸收[26]。神经调节、神经电刺激近年来应用非常广泛[27]。低频脉冲电治疗属于神经电刺激治疗,能直接兴奋排尿中枢促使逼尿肌收缩、尿道括约肌舒张,并调节两者协调性,同时能直接兴奋膀胱内相关神经,加快内部血运、促进新陈代谢进而减少炎症反应;电刺激时协助尿道括约肌工作的粗大纤维先被激动,其次才是副交感神经的激活,此顺序差造成电刺激后尿道括约肌先行收缩、膀胱逼尿肌再行收缩,且前者收缩程度、力度均小于后者,致使两者间形成压力差、尿液排出,脉冲电刺激结束后尿道括约肌立即停止收缩、膀胱逼尿肌仍保持一段时间收缩,此时仍有压力差形成,膀胱、尿道内压力差是自行排尿的基本机制[28]。有学者[29]提出低频脉冲电治疗能改善膀胱感觉神经功能,进而更好地感知膀胱充盈情况后向排尿中枢传递信息;此外电刺激还能促进脊髓损伤神经的逐渐修复,增强骶神经根内副交感神经活性,调节膀胱逼尿肌、括约肌及盆底肌的运动功能[30-31],进而重新建立膀胱反射功能、促进排尿。
观察组在膀胱训练、间歇导尿的基础上增加脐灸及低频脉冲电治疗,观察组治疗2 周后自主排尿次数高于对照组、漏尿次数少于对照组,随时间推移治疗结束时组间差异具有统计学意义,表明尽管间歇导尿、膀胱功能训练能在一定程度上恢复膀胱反射功能、促进机体对排尿的控制能力,但观察组应用脐灸后以艾灸、药物、热疗三者功效相结合共同作用于脐部,发挥调理膀胱、温阳利水的效果,联合低频脉冲治疗进一步促进各排尿肌群的收缩、舒张能力,增加中枢对膀胱逼尿肌、尿道括约肌等控制能力,因此观察组疗效优于对照组。观察组治疗2 周时膀胱残余尿量少于对照组、膀胱内压力大于对照组,分析原因:样本量较少,中医、电刺激干预时间较短;间歇导尿等常规措施同样能促进膀胱功能康复、增强膀胱收缩能力,单次排尿量增加残余量减少;或者膀胱自行恢复。治疗4 周后两组膀胱功能表现出差异,证明常规治疗叠加中医干预是有益的。观察组患者LUTS 评分降低,说明观察组治疗方案能改善膀胱储尿和排尿功能、缓解患者的下尿路症状,症状改善、患者自理能力相应提高,不良情绪随之缓解,从而有利于提升患者生活质量。
3.2.3 脐灸与低频脉冲电治疗的安全性分析 在不良反应统计中,观察组发生1 例脐灸烫伤病例,患者表现为脐部周围局部皮肤发红,自诉有轻微痛感,经冷水湿敷后好转,且不影响隔日脐灸;对照组出现4 例导尿引起的感染病例,观察组仅1 例,可能与部分间歇导尿为清洁导尿有关,同时提示临床神经源性膀胱在排尿条件具备后应尽早终止留置导尿。
综上所述,脐灸联合低频脉冲电治疗能有效改善患者膀胱功能、缓解相关症状,增加患者自主排尿能力、降低漏尿频率、减少膀胱残余尿量,有助于缓解患者因疾病症状导致的焦虑等不良情绪,提高生活质量。本研究的不足之处在于样本量相对较少,可能影响数据误差,且缺乏长期疗效观察,建议在后续研究中加大样本量,从而验证研究结果的准确性、真实性。

