度普利尤单抗治疗大疱性类天疱疮16周疗效和安全性分析
周昱希 李佶姝 王金秋 李晓红 冯尘尘 周兴丽 李 薇
1四川大学华西医院皮肤科,四川成都,610041;2四川大学华西医院门诊部,四川成都,610041
大疱性类天疱疮(bullous pemphigoid, BP)是最常见的一种自身免疫性表皮下疱病,主要由抗BP180和/或抗BP230的自身抗体引起,临床表现主要为皮肤、黏膜出现紧张性大疱伴不同程度的瘙痒。BP主要发生于老年人,年发病率估计在(10~43)/106新发病例[1]。既往研究显示BP的发病率正在上升[2,3]。BP的发病可能与遗传易感性、药物、疫苗、感染、紫外线等因素有关[4]。BP的主要治疗目的是控制皮损形成及缓解临床症状,促进皮损愈合,尽量减少不良反应的出现。其治疗主要取决于疾病的严重程度、一般健康状况和合并症。目前针对BP的主要治疗为局部或系统性使用糖皮质激素,对于难治性病例,可联合使用甲氨蝶呤、硫唑嘌呤、吗替麦考酚酯等免疫抑制剂[5]。然而由于患者大多为老年人且合并症较多,这些药物因其长期使用产生的不良反应而受限。2019年12月底由严重急性呼吸综合征冠状病毒2(SARS-CoV-2)引起的2019冠状病毒病 (Coronavirus disease 2019, COVID-19;简称新冠感染) 已引起全球的关注。高龄、男性和患有共病是其主要的死亡危险因素。BP患者由于长期使用糖皮质激素或免疫抑制剂治疗,发生感染的风险增加[6]。度普利尤单抗 (Dupilumab) 是一种全人源单克隆抗体,已被批准用于中重度特应性皮炎、重度哮喘、慢性鼻窦炎伴鼻息肉等的治疗[7]。此外,既往较多临床研究及病例报道发现度普利尤单抗对于中重度或难治性BP患者的病情有明显的改善作用[8-11],但是关于度普利尤单抗在中国人群中的真实世界研究依据还较少。本研究回顾性分析使用度普利尤单抗的BP患者的临床及实验室资料,分析这类患者的疗效及药物安全性,以期提供真实世界依据。
1 研究对象与方法
1.1 研究对象 本研究为回顾性研究,纳入2021年2月至2023年2月于四川大学华西医院皮肤科诊断为BP接受度普利尤单抗治疗的患者。纳入标准:(1)年龄>18岁;(2)BP诊断标准主要根据临床表现、组织病理、免疫荧光、血清学检测结果确定[12];(3)患者或其家属签署知情同意书,同意参与随访调查。排除标准:(1)度普利尤单抗治疗后未规律随访满16周的患者;(2)资料不全者。
1.2 资料收集 收集患者的性别、年龄、病程、新冠感染情况、外周血嗜酸性粒细胞计数、血清总IgE水平、组织病理及免疫荧光结果、抗BP180抗体滴度、抗BP230抗体滴度、糖皮质激素给药途径及口服剂量等资料。
1.3 BP评估工具 选择大疱性类天疱疮疾病面积指数评分(bullous pemphigoid disease area index, BPDAI)评价BP的皮损严重程度,瘙痒数字评定量表(numerical rating scale, NRS)评价BP患者的主观瘙痒程度,Karnofsky 评分评价BP患者的功能状态,采用常见不良事件评价标准 (CTCAE) 5.0 版评估治疗期间出现的不良反应。
1.4 治疗方案 患者接受度普利尤单抗(商品名达必妥)皮下注射治疗。按照已批准用于特应性皮炎的给药方案进行治疗:首剂600 mg皮下注射,随后每2周1次300 mg皮下注射,治疗16周后根据病情调整治疗方案(停药、继续治疗或延长用药间隔)。治疗期间记录BP患者出现的相关不良反应。
1.5 疗效评估 完全缓解 (complete remission, CR) 为患者至少2个月无新发皮损或瘙痒症状;疾病控制 (control of disease activity, DC) 为新发皮损停止形成,瘙痒症状开始减轻,已有皮损开始愈合;复发 (relapse/flare) 为每月出现≥3个新发皮损,或至少有1个皮损直径>10 cm且1周内未愈合,或已达到疾病控制的患者出现皮损范围的扩大或每日瘙痒[13]。
1.6 安全性评估 采用常见不良事件评价标准 (CTCAE) 5.0 版评估治疗期间出现的不良反应,分为5级:1级轻度,无症状或轻微,无需干预;2级中度,需要较小、局部或非侵入性治疗;3级严重或者具重要医学意义但不会立即危及生命,导致住院或者延长住院时间,自理性日常生活活动受限;4级危及生命,需要紧急治疗;5级与不良反应相关的死亡。

2 结果
2.1 人口学资料和基线特征 本研究共筛选29例,根据纳排标准最终纳入16例大疱性类天疱疮患者(见表1),其中男6例,女10例;基线时年龄35~91岁,平均年龄(73±13.58)岁,中位年龄76岁。就诊时病程1~96个月,平均病程(21.68±27.44)个月。所有患者规律外用糖皮质激素(卤米松乳膏),其中9例合并口服糖皮质激素(泼尼松15~40 mg/d,依据国内表皮下疱病诊疗指南及患者个体情况进行规律减量维持),11例合并四环素类药物(米诺环素)治疗,1例合并免疫抑制剂(甲氨蝶呤)治疗。16例患者中9例既往有高血压,4例有糖尿病,2例有骨质疏松,1例有脂肪肝,1例有冠心病,1例有特应性皮炎病史。临床表现中皮损主要表现为红斑、水疱、糜烂、风团等,其中5例患者曾出现过口腔糜烂、其余11例患者未出现口腔糜烂。度普利尤单抗治疗前用药包括:糖皮质激素(卤米松乳膏、地塞米松、泼尼松、甲泼尼龙)、四环素类药物(米诺环素)、免疫抑制剂(硫唑嘌呤)、新型小分子药物(托法替布)等。

表1 大疱性类天疱疮患者的基线特征和人口学资料 例
2.2 度普利尤单抗治疗前后实验室指标变化情况 16例患者中,13例患者记录了血清抗BP180抗体水平变化情况 (表2),治疗4周后抗BP180抗体水平较治疗前无明显变化,治疗16周后血清抗BP180抗体水平由基线(125.65±52.83)下降至(57.46±42.80),差异有统计学意义(P<0.05);13例记录了度普利尤单抗治疗前后外周血嗜酸性粒细胞计数和总IgE水平变化情况 (表2),度普利尤单抗治疗4周后外周血嗜酸性粒细胞绝对值、总IgE水平较前下降,但无统计学意义;治疗16周后总IgE水平明显下降,差异有统计学意义(P=0.035)。
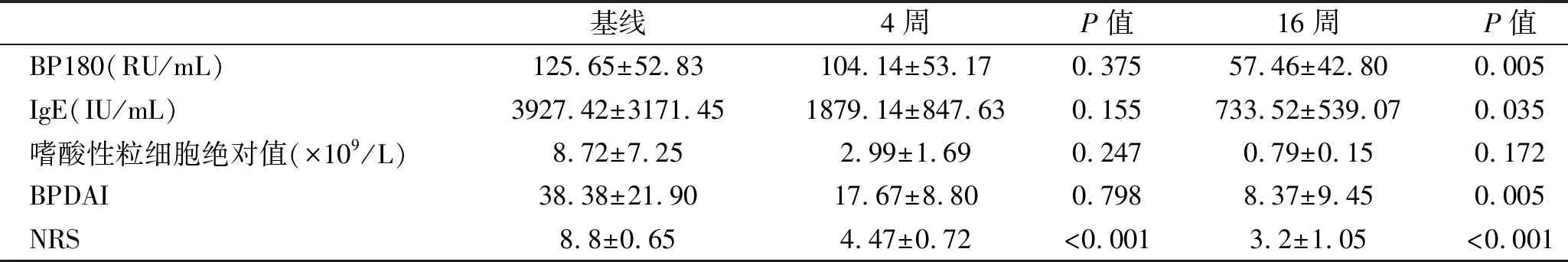
表2 BP患者基线及4周、16周治疗指标变化情况
2.3 度普利尤单抗治疗前后疾病控制情况 随访16周后8例(50%)达到疾病控制,6例(37.5%)达到疾病完全缓解(图1),16例患者中,15例患者的皮损和瘙痒症状较前明显改善,治疗4周后BPDAI评分由基线(38.38±21.90)下降至(17.67±8.80)(表2),差异无统计学意义(P=0.798),16周后下降至(8.37±9.45),差异有统计学意义(P<0.05)。NRS基线评分为(8.8±0.65)(表1),治疗4周后下降至(4.47±0.72),治疗16周后下降至(3.2±1.05)(表2),差异均具有统计学意义(P<0.001),Karnofsky 基线评分为(44.67±23.01),治疗16周升高至(79.33±19.82),差异均具有统计学意义(P<0.001)。1例患者较前无明显好转。2例(12.5%)因疗效不佳或严重不良反应停药,换用泼尼松治疗后好转。

1a:背部、左手臂多发红斑、大疱、血疱;1b:度普利尤单抗治疗2周后红斑较前变淡,未见新发水疱、大疱、血疱;1c:背部多发丘疹、结节、褐色色素沉着斑;1d:度普利尤单抗治疗16周后丘疹、结节明显消退
在新冠感染疫情期间,16例BP患者的治疗方式较前未出现明显变化,其中13例(81.3%)未感染新型冠状病毒,病情稳定;3例(18.7%)抗原试剂盒检测阳性;其中2例为中老年人患者,感染后出现咳嗽症状,皮肤黏膜未出现新发皮损,对症治疗后好转,1例为老年女性,感染后出现咳嗽、低热,皮损加重,1周内出现新发水疱,解热镇痛及局部外用糖皮质激素治疗后好转。
2.4 不良反应 共4例患者(25%)出现不良反应。1例(6.3%)注射后出现全身大汗 (1级),1例(6.3%)注射后局部出现风团、瘙痒 (1级),未予治疗后均自行缓解;1例(6.3%)注射后下肢水疱增多 (2级),对症治疗后缓解;1例(6.3%)在度普利尤单抗治疗1周后出现呼吸系统症状,2周后(度普利尤单抗累积剂量900 mg)症状加重,出现呼吸衰竭、粒细胞下降 (3级),故终止度普利尤单抗治疗;该患者治疗期间口服甲泼尼龙、米诺环素与既往相同,服用莲花清温颗粒不良反应尚不明确,予以对症支持治疗、停用度普利尤单抗后好转,目前长期服用甲泼尼龙、米诺环素,病情稳定,考虑上述不良反应与度普利尤单抗无关。无其他药物不良反应报道。
3 讨论
本研究共纳入16例BP患者,均在接受度普利尤单抗治疗前进行多种常规治疗,但由于疗效不佳或传统免疫抑制剂副作用等原因而调整治疗方案进行度普利尤单抗按标准剂量治疗。随访16周后,15例(93.8%)患者的皮损和瘙痒症状较治疗前明显好转,临床表现可见红斑颜色变淡、结节消退变平,其中9例(56.3%)达到疾病控制;6例(37.5%)达到疾病完全缓解,只有1例(6.25%)治疗后症状无明显改善。国内外均有病例报道及临床研究发现度普利尤单抗对于治疗BP有较高的疗效和安全性[8-10,14],我们的研究结果与既往研究一致,证实了真实世界研究中度普利尤单抗对于BP患者的治疗价值。既往一项基于人群的队列研究发现COVID-19相关的死亡率在BP患者中显著增加,且感染了新冠的BP患者应密切随访和监测[15]。在本次研究,16例BP患者中有3例感染新冠,但经过对症治疗或局部外用糖皮质激素后病情好转,继续原有治疗方案,其余患者未感染新冠,病情稳定,治疗方式较前无出现明显变化,提示新冠感染疫情对于本次纳入的BP患者疾病管理未造成明显影响。
既往研究显示BP具有明显的2型炎症反应,多种Th2相关炎症细胞及细胞因子参与BP的发病过程。Th2细胞因子激活嗜酸性粒细胞,导致嗜酸性粒细胞浸润,在白细胞介素5 (interleukin 5, IL-5)存在的情况下渗入皮肤,通过一系列炎症级联反应导致表真皮分离从而产生水疱[16]。BP患者皮损及疱液中可见IL-4,IL-5,IL-13的表达增加[17]。此外,在外周血中总IgE含量也升高。在组织学中,BP常表现为嗜酸性粒细胞浸润和嗜酸性粒细胞海绵水肿,提示与2型炎症有关。据推测包括IL-4和IL-13在内的2型炎症细胞因子在BP的发病机制中发挥重要作用,而度普利尤单抗作为一种靶向IL-4受体 亚单位的重组人源化单克隆抗体,可阻断IL-4和IL-13的信号传导[7],下调IgE分泌及嗜酸性粒细胞活性,抑制Th2细胞的功能从而抑制2型炎症反应,缓解瘙痒症状,阻止疾病进展[18]。
目前国内外已有相关研究证实了真实世界下度普利尤单抗对于BP患者治疗有较高的安全性,且未报道严重不良反应[10,19]。但在本次研究中,1例患者使用度普利尤单抗累积剂量900 mg后出现呼吸衰竭、粒细胞下降等严重不良事件,这在既往文献中未报道过,需引起重视。虽然没有明确的证据表明度普利尤单抗会增加呼吸衰竭的风险,但建议在使用前对于心肺功能不全的BP患者进行严格筛查,治疗期间需进行严密监测。
本次研究的局限性在于:(1)本次研究样本量较小;(2)采用回顾性研究,未设置对照组;(3)本次研究仅针对BP患者新冠感染的整体情况,对于感染相关细节问题未进行深入探讨;(4)随访周期相对较短,在以后的研究中需要更大的样本量、更长时间的前瞻性队列研究来进一步证实。
尽管目前糖皮质激素作为BP的一线治疗方案,但长期使用会导致多种不良反应。度普利尤单抗对降低BP疾病严重程度和瘙痒程度有一定的疗效,极大减少了不良反应的发生,但治疗期间需密切监测患者生命体征及相关指标,预防严重不良反应的发生。该药治疗BP的疗效和不良反应仍需进一步临床试验验证,为我国老龄化社会日益增加的BP患者提供有效安全的治疗方案。

