全胃切除术与近端胃切除术在弥漫型近端进展期胃癌患者中的应用效果比较
邹波,胡娜
(1.淄博市第四人民医院肿瘤二科,山东淄博 255000;2.淄博市第四人民医院感染一科,山东淄博 255000)
胃癌属于临床常见的消化道肿瘤疾病之一,该病发病率和病死率均较高,由于发病隐匿,早期缺乏典型临床表现,很多患者在确诊时已经处于进展期[1]。进展期胃癌又可分为弥漫型、浸润溃疡型、局限溃疡型、息肉型四类, 其中弥漫型进展期胃癌的恶性程度较高,极易发生转移,严重威胁患者身体健康。 目前,临床上治疗胃癌的最佳方法为根治性胃癌切除术,近端胃切除术与全胃切除术联合淋巴结清扫术是目前治疗弥漫型近端进展期胃癌的标准术式,其能够将肿瘤完全切除,并同时彻底清扫淋巴结,具有较好的效果[2-3]。本研究选取该院收治的90 例弥漫型近端进展期胃癌患者为对象,对比全胃切除术与近端胃切除术的应用效果。 现报道如下。
1 资料与方法
1.1 一般资料
选取该院2022 年1 月—2023 年1 月收治的90例弥漫型近端进展期胃癌患者为研究对象,以随机法将其分为观察组和对照组,每组45 例。纳入标准:(1)经胃镜检查确诊为近端胃癌, 经组织病理学、X 线检查确诊为无远处转移;(2)上腹不适,进食后饱胀感伴有隐痛,可逐步进展为持续性疼痛;(3)精神意识正常者;(4)首次确诊者。排除标准:(1)合并其他恶性肿瘤者;(2)心、肝、肾功能障碍者;(3)近期有手术史者;(4)处于妊娠和哺乳期者;(5)合并感染性或血液性疾病者;(6)存在手术禁忌证者。 对照组:男25 例,女20例;年龄31~58 岁,平均年龄(36.12±2.34)岁;病程1~8 年,平均病程(4.13±0.42)年;肿瘤直径1~3 cm,平均直径(1.87±0.21)cm;分化程度高17 例,中16 例,低12 例。 观察组:男24 例,女21 例;年龄31~58 岁,平均年龄(36.17±2.36)岁;病程1~8 年,平均病程(4.15±0.45)年;肿瘤直径1~3 cm,平均直径(1.89±0.23)cm;分化程度高17 例,中15 例,低13 例。 两组基线资料比较,差异无统计学意义(P>0.05),具有可比性。 该研究经院医学伦理委员会批准。
1.2 方法
对照组采用腹腔镜近端胃切除术。 患者取仰卧位,全麻,经脐孔穿刺建立气腹,腹内压控制在13 mmHg(1 mmHg=0.133 kPa) 左右, 左腋前线肋缘下穿刺12 mm Trocar、左锁骨中线平脐穿刺5 mm Trocar、右腋前线肋缘下穿刺5 mm Trocar 分别作为主操作孔、术者牵引孔、助手牵引孔,右锁骨中线平脐穿刺10 mm Trocar,可置入扇形拉钩。 探查盆腔、肝脏是否有癌细胞转移,于横结肠上缘大网膜无血管区域向脾曲离断大网膜,切断胃网膜左血管,清扫第11 组淋巴结、第10 组脾门淋巴结。切断胃短韧带-贲门左侧,清扫2、4组淋巴结。打开小网膜,清扫1、3 组淋巴结。将胃上翻处理胃左血管,清扫7、9 组淋巴结,切至胃中部。裸化食管,切断迷走神经干并于贲门上方食管左右位置缝针作牵引,在缝针下方2 cm 用闭合器闭合食管,下方0.5 cm 处切断食管,荷包缝合食管残端,拔除左锁骨中线5 mm Trocar 作纵行切口, 保护套保护切口内侧,防止肿瘤沾染,在切口内置入吻合器,行胃-食管吻合术,关闭胃前壁戳孔,常规留置引流管。
观察组实施腹腔镜全胃切除术。 患者取仰卧位,全麻,经脐孔穿刺建立气腹,腹内压控制在13 mmHg左右,左腋前线肋缘下穿刺12 mm Trocar、左锁骨中线平脐穿刺5 mm Trocar、右腋前线肋缘下穿刺5 mm Trocar 分别作为主操作孔、术者牵引孔、助手牵引孔,右锁骨中线平脐穿刺10 mm Trocar, 可置入扇形拉钩。在气腹下用超声刀分离切割大小网膜解剖出胃周血管,清扫胃左动脉、肝动脉、脾动脉周围淋巴结。 离断胃、十二指肠、胃、贲门,使全胃处于游离状态,将空肠上提靠近食管,于食管、空肠部位各作小口,采用腹腔镜直线切割闭合器行食管-空肠侧吻合, 关闭食管及空肠开口。然后将该段空肠游离端与距十二指肠悬韧带40 cm 处的空肠行侧吻合。 于剑突下口、脐之间切开去除胃体。 用生理盐水冲洗腹腔,常规放置引流管,关闭腹腔,拔除套管针缝合各戳口。
1.3 观察指标
(1)记录对比两组手术时间、肛门排气时间、术中出血量、住院天数。(2)术前、术后24 h,采集患者晨起空腹静脉血3 mL,转速3 000 r/min,离心10 min,取上层血清液,使用全自动生化分析仪采用酶联免疫法检测血红蛋白、总蛋白水平。(3)记录对比两组术后进食后饱胀感、吻合口出血、食管反流等并发症发生率。(4)术后3 d,采用我院自主满意度评分表评价满意度,分值为0~100 分,评分越高表示患者越满意。其中评分85~100 分为满意,75~85 分为一般满意,<75 分为不满意。 总满意率=(满意+一般满意)/总例数×100%。
1.4 统计方法
采用SPSS 27.0 统计学软件分析数据。 计量资料以()表示,组间比较采用t 检验;计数资料以[n(%)]表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组围术期情况比较
观察组手术时间、 肛门排气时间均长于对照组,组间差异有统计学意义(P<0.05);两组术中出血量、住院天数比较,组间差异无统计学意义(P>0.05)。 见表1。
表1 两组弥漫型近端进展期胃癌患者围术期情况比较()
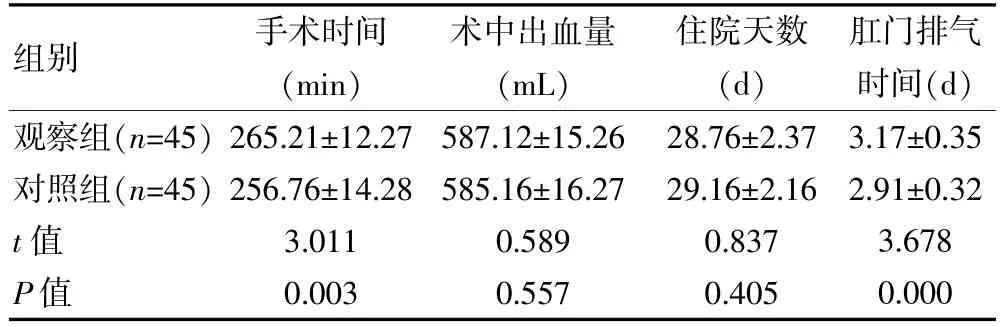
表1 两组弥漫型近端进展期胃癌患者围术期情况比较()
组别手术时间(min)术中出血量(mL)住院天数(d)肛门排气时间(d)观察组(n=45)对照组(n=45)t 值P 值265.21±12.27 256.76±14.28 3.011 0.003 587.12±15.26 585.16±16.27 0.589 0.557 28.76±2.37 29.16±2.16 0.837 0.405 3.17±0.35 2.91±0.32 3.678 0.000
2.2 两组术前、术后24 h 生化指标比较
术前,两组血红蛋白、总蛋白水平比较,组间差异无统计学意义(P>0.05);术后24 h,观察组血红蛋白、总蛋白水平均低于对照组, 组间差异有统计学意义(P<0.05)。 见表2。
表2 两组弥漫型近端进展期胃癌患者生化指标比较[(),g/L]

表2 两组弥漫型近端进展期胃癌患者生化指标比较[(),g/L]
组别血红蛋白术前术后24 h images/BZ_145_808_3043_831_3074.png总蛋白术前术后24 h观察组(n=45)对照组(n=45)t 值P 值8.25±0.45 8.29±0.38 0.456 0.650 10.18±0.97 14.34±1.13 18.739 0.000 9.03±0.54 8.97±0.56 0.517 0.606 11.13±1.23 14.37±1.45 11.431 0.000
2.3 两组并发症发生率比较
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。 见表3。
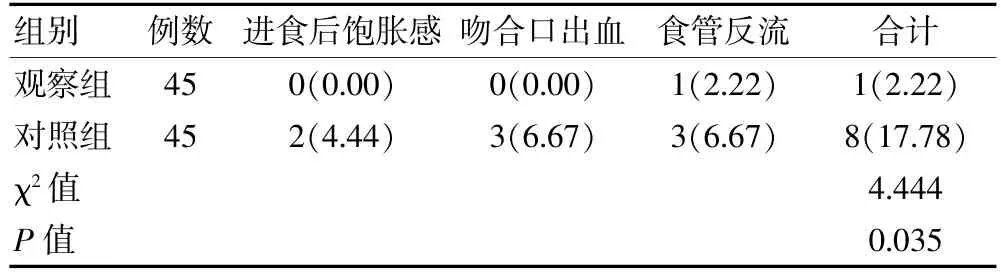
表3 两组弥漫型近端进展期胃癌患者并发症发生率比较[n(%)]
2.4 两组满意度比较
观察组总满意度高于对照组,差异有统计学意义(P<0.05)。 见表4。

表4 两组弥漫型近端进展期胃癌患者满意度比较[n(%)]
3 讨 论
胃癌患者早期缺乏典型表现,随着病情推移到进展期,患者病症加重,产生上腹部不适感、隐痛,严重威胁患者生命安全[4-5]。 根据肿瘤发病位置不同,胃癌可以被划分为近端和远端,近端表示的是病灶组织在胃前端1/3 位置,而远端则为病灶组织在胃远端1/3。早期胃癌患者一般会进行腹腔镜辅助下胃癌根治术,该术式能直视腹腔内部环境,术后患者恢复快[6-7]。 弥漫型近端进展期胃癌患者选择何种手术操作临床还存在争议,有研究认为,近端胃切除术更可能导致食管反流[8]。由此,本文针对两种术式治疗该病予以全面探讨。
本研究结果显示:观察组手术时间、肛门排气时间均长于对照组,组间差异有统计学意义(P<0.05);两组术中出血量、住院天数比较,组间差异无统计学意义(P>0.05);术后24 h,观察组血红蛋白、总蛋白水平均低于对照组,组间差异有统计学意义(P<0.05)。这提示两种术式的近期疗效相当。近端胃切除术属于临床常用的治疗术式,通过该种术式能清除病灶组织,并且尽可能地留存了部分正常胃部组织,手术时间更短,有助于临床消化和吸收,肛门排气时间也较短,促进围术期情况改善, 不过术后容易引发反流性食管炎,可能降低患者生活质量,远期生存率不高[9-10]。 弥漫型近端进展期胃癌采用全胃切除会将患者胃体完全切除,手术时间更长,对机体的创伤更大,术后肛门排气时间更长,其能降低胃癌术后复发率,并且术后生存期较长,远期并发症也会更低[11]。另外,本研究结果显示,观察组并发症发生率低于对照组,满意度高于对照组,组间差异有统计学意义(P<0.05),提示采用腹腔镜下全胃切除术手术安全性更高,可增强手术满意度。 廖乾超等[12]的研究结果显示,全胃切除组胃癌患者的吻合口狭窄例数、胸腔感染例数均低于近端胃切除组,与该研究结果一致。其原因可能为:腹腔镜下全胃切除术清除的病灶面积更大,会广泛清扫淋巴组织,最多可扩展到D3,淋巴结清除率较高,能有效降低术后并发症发生率,且该术式能缩短食物消化时长,使食物迅速完成肠道吸收和排出,能减少用餐后出现的饱胀感发生率,利于生活质量提高。
综上所述,与腹腔镜近端胃切除术对比,腹腔镜全胃切除术应用在弥漫型近端进展期胃癌患者中对围术期情况影响不大,并发症发生率低,可提高手术满意度,值得临床应用。

