钆塞酸二钠增强MRI 肝胆期高信号肝脏占位性病变的研究进展
余细平,胡吉波,王俊丽,刘佳莹,曹丹,胡红杰,徐后云*
1.浙江大学医学院附属第四医院病理科,浙江 义乌 322000;2.浙江大学医学院附属第四医院放射科,浙江 义乌 322000;3.浙江大学一带一路国际医学院,浙江 义乌 322000;4.浙江大学医学院附属邵逸夫医院放射科,浙江 杭州 310000;*通信作者 徐后云 8015045@zju.edu.cn
钆塞酸二钠是一种肝胆特异性增强MRI对比剂,与传统细胞外对比剂增强MRI相比,钆塞酸二钠增强MRI检测与诊断肝脏病变的敏感度和准确度更高[1]。肝功能正常的肝细胞膜上表达的有机阴离子转运多肽1B3(organic anion-transporting polypeptide1B3,OATP1B3)是钆塞酸二钠主要摄取转运体,而肝血窦侧表达的多药耐药相关蛋白(multidrug resistanceassociated protein,MRP)1、MRP3及胆小管侧表达的MRP2是钆塞酸二钠主要转出蛋白。因此,肝脏肝胆期信号强度与其OATP1B3和MRP的表达具有明显相关性[2],而大部分肝脏病变由于缺乏正常肝细胞,通常低或无OATP1B3表达,肝胆期相对于背景肝组织呈低信号。而由于增生性肝细胞摄取、肿瘤细胞摄取、细胞外间隙滞留、瘤周滞留及肿瘤内胆道强化等机制,部分肝脏病变在肝胆期可呈部分或完全高信号,对其做出精确诊断,不仅可以帮助临床医师快速制订合理有效的治疗方案,还可明显改善患者预后,降低医疗费用。本文阐述肝胆期高信号肝脏病变的影像表现、分子机制及相关临床意义,为临床医师在肝脏肿瘤的诊治中提供切实可行的参考依据。
1 增生性肝细胞摄取
1.1 局灶性结节样增生(focal nodular hyperplasia,FNH) FNH仅次于血管瘤,居常见肝脏良性肿瘤第2位,发病率约为0.9%,常见于年轻女性,一般无临床症状,偶尔会出现上腹部隐痛。FNH由增生性肝细胞和中央瘢痕组成,增生性肝细胞是继发于血流灌注紊乱而导致的肝细胞增殖反应,中央瘢痕由畸形血管、胆管及纤维组织聚集而成[3]。
由于纤维瘢痕含量不同,FNH肝胆期有多种影像表现,主要表现为不均匀等高信号、不均匀低信号、均匀等/高信号、均匀低信号4种类型[4]。经典型FNH的MRI表现为T1WI呈等或稍低信号,T2WI呈等或稍高信号且中央瘢痕呈高信号,动脉期明显均匀强化,门静脉期及延迟期强化程度减低,中央瘢痕表现为延迟强化,肝胆期呈等、高信号。不典型FNH常表现为体积改变(增大或缩小),无中心瘢痕或瘢痕不典型,其影像表现主要取决于增生区与中央瘢痕区的比例。当FNH<3 cm时,不一定出现中央瘢痕特征性表现,表现为肝胆期均匀高信号;而当FNH≥3 cm时,肝胆期可表现为不均匀高信号或环形高信号。Fujita等[5]研究显示,59%的FNH在肝胆期呈均匀高信号,41%的FNH表现为不均匀或环形高信号。与周围肝实质相比,FNH中OATP1B3的表达量相近甚至更高,对比剂通过细胞膜上OATP1B3转运体进入肝细胞内(图1);此外,FNH内毛细胆管末端为盲端,与正常的肝内胆管无交通,肝细胞摄取对比剂后无法分泌,最终导致FNH在肝胆期呈高信号。Rebouissou等[6]研究发现,FNH出现Wnt/β-连环蛋白途径的激活,而编码β-连环蛋白的基因没有任何突变,这种分子机制可能解释了FNH增生的肝细胞膜上有更多OATP1B3转运体表达的原因。
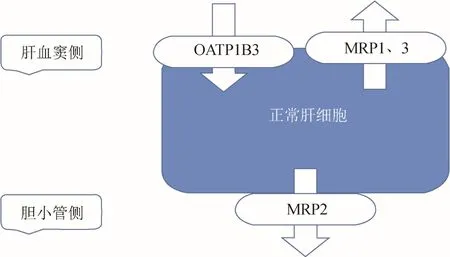
图1 肝细胞肝胆期钆塞酸二钠的转运机制
1.2 局灶性结节样增生样结节 局灶性结节样增生样结节是一种良性病变,发生在肝硬化尤其是酒精性肝硬化的基础上,是肝硬化血管改变后肝细胞获得性增生反应的结果。局灶性结节样增生样结节在组织病理学上与FNH难以区分,影像表现与FNH相似[7]。局灶性结节样增生样结节T1WI呈等信号或轻度高信号,T2WI呈轻度高信号,动脉期强化明显,门静脉期强化减低,类似于肝细胞癌(hepatocellular carcinoma,HCC)快进快出的强化模式;与FNH相同,局灶性结节样增生样结节肝胆期通常表现为高信号,原因是具有与周围肝实质相同或更高的OATP1B3转运体表达。此外,Calderaro等[8]研究发现部分局灶性结节样增生样结节具有与肝细胞腺瘤(hepatocellular adenoma,HCA)相似的肿瘤特征,特别是血清淀粉样蛋白A阳性的局灶性结节样增生样结节具有炎症HCA的组织病理学特征,这一结论可能会引起局灶性结节样增生样结节的重新定义及HCA的重新分型,目前仍需要更大样本研究进一步证实。
1.3 再生结节(regenerative nodule,RN)与发育不良结节(dysplastic nodules,DN) 大部分肝硬化相关结节表现为再生性改变,无细胞异型性,这些结节称为RN。DN通常见于肝硬化或慢性肝损伤,具有克隆特征的高级别DN为癌前病变,常进展为HCC。低级别DN影像表现通常与RN相似,T1WI通常呈等或高信号,T2WI呈等或低信号,扩散加权成像(DWI)无扩散受限,动脉期一般无异常强化,肝胆期呈高信号。原因是RN和低级别DN在病理上均含有增生的肝细胞,肝细胞膜表面OATP1B3表达正常甚至过度。然而,约1/3的高级别DN可表现为动脉期异常强化,肝胆期呈低信号,肝细胞膜OATP1B3表达降低,后期随访可能发展为HCC。
1.4 结节性再生性增生(nodular regenerative hyperplasia,NRH) NRH常见于正常肝实质,其尸检发病率为2.6%[9]。NRH是肝细胞继发于潜在门静脉血流异常的增生反应,病理基础为肝脏内小门静脉血管末级分支的闭塞或狭窄,导致血供减少的肝细胞萎缩,血供正常的肝细胞代偿性增生而形成结节。尽管NRH与肝硬化结节不同,但也与门静脉高压有关[10]。NRH的特征是肝内弥漫性增生小结节,肝细胞无纤维化,结节大小通常为1~3 mm,也可呈肿块样表现。NRH通常与潜在的系统性疾病(淋巴增生性和骨髓增生性疾病、自身免疫性疾病和布-加综合征等)及化疗药物的使用有关。NRH由门静脉血流供血,因此动脉期无异常强化,门静脉期呈轻-中度强化,静脉期强化减低,肝胆期呈环形高信号,病灶中心区域呈相对低信号。高信号部分对应于OATP1B3表达过度的增生性肝细胞,而中央低信号部分对应于门静脉分支血管。
2 肿瘤细胞摄取
2.1 HCA HCA是一种较为罕见的肝脏良性肿瘤,年轻女性多发,与口服避孕药、使用雄激素类固醇以及家族性糖尿病、半乳糖血症和1型糖原贮积症等疾病有关。此外,HCA有出血和恶性转化的风险,对于HCA≥5 cm的患者,建议手术切除[11]。HCA肝胆期信号多样,可呈低、等或高信号。
HCA根据基因型和表型分为4种亚型[12-15]:炎症型肝细胞腺瘤(inflammatory hepatocellular adenoma,I-HCA)、肝细胞核因子1α-突变型肝细胞腺瘤(hepatocyte nuclear factor 1α-mutated hepatocellular adenoma,H-HCA)、β-连环蛋白激活型肝细胞腺瘤(β-catenin activated hepatocellular adenoma,B-HCA)和未分类肝细胞腺瘤(unclassified hepatocellular adenoma,U-HCA)(表1)。HCA肝胆期通常呈低信号,然而Zulfiqar等[13]显示B-HCA和I-HCA亚型可以吸收对比剂而表现为肝胆期高信号。
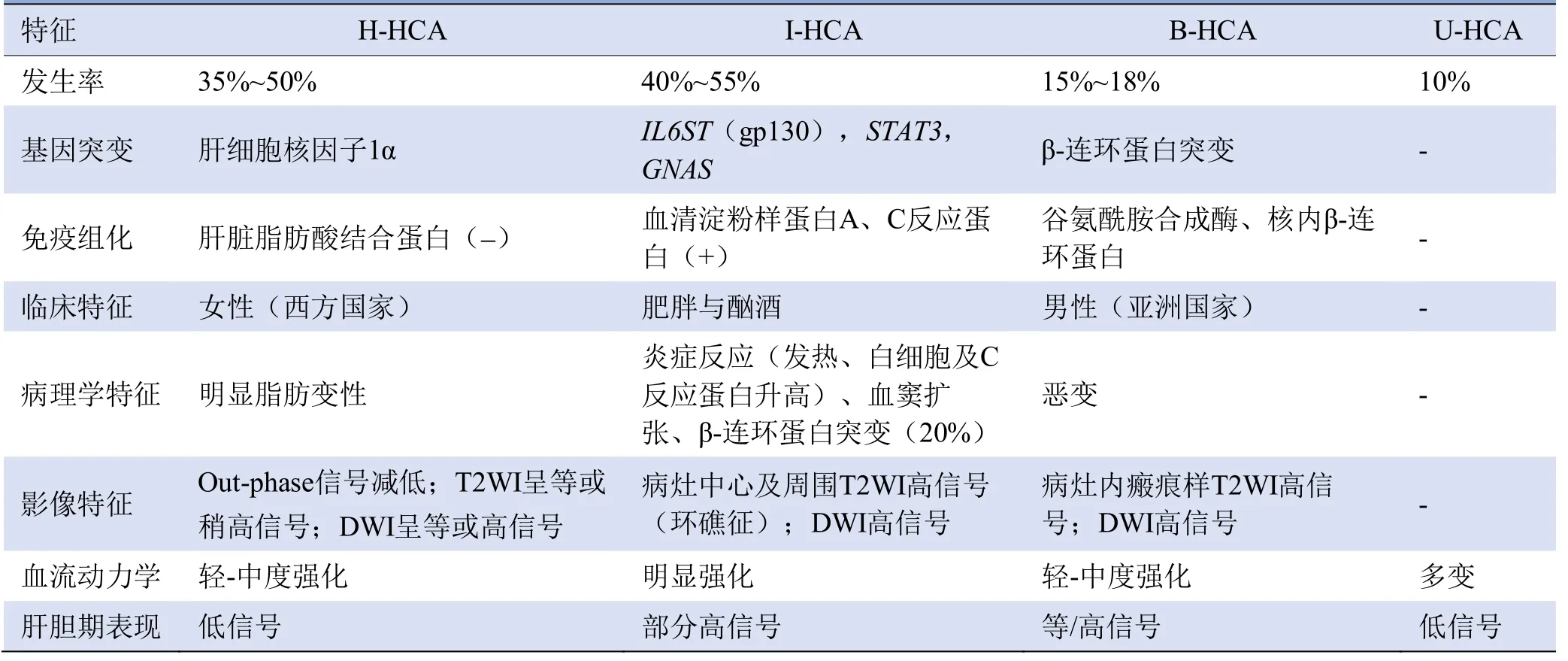
表1 4种HCA的影像表现及临床特征
B-HCA占HCA的15%~18%,与其他亚型相比,更常见于亚洲国家男性,是最常见吸收对比剂的HCA亚型。由于β-连环蛋白基因突变,B-HCA具有较高的恶性转化风险。Aziz等[16]与Fukusato等[17]研究报道80%以上的B-HCA在肝胆期呈等信号或高信号。免疫组化显示Wnt/β-连环蛋白途径下游靶点的谷氨酰胺合成酶和OATP1B3在B-HCA的中呈弥漫阳性,从分子机制上解释了B-HCA在肝胆期呈高信号的原因。
I-HCA是HCA最常见的亚型,占40%~55%,年轻女性常见,有时也发生于男性。肥胖和酒精是I-HCA的危险因素,具有较高的出血风险。肿瘤细胞内急性炎症标志物血清淀粉样蛋白A和C反应蛋白高表达,可作为I-HCA亚型的病理诊断依据。I-HCA居常见吸收对比剂的HCA亚型第2位。既往研究表明约20%的I-HCA在肝胆期呈等、高信号,可能的分子机制与β-连环蛋白被激活有关,肝细胞膜OATP1B3转运体过度表达,肿瘤细胞摄取对比剂,肝胆期呈高信号,这种类型的HCA具有恶变为HCC的倾向,故术前精准诊断对于改善I-HCA患者预后至关重要[18-19]。
H-HCA占HCA的35%~50%,主要发生在使用口服避孕药的女性中,在西方国家较为常见。由于HHCA肿瘤细胞内肝细胞核因子1α突变,导致肝型脂肪酸结合蛋白缺失,可通过免疫组化监测并诊断H-HCA。H-HCA表现为良性的生物学行为,通常不摄取对比剂,肝胆期呈低信号。
U-HCA约占HCA的10%。当其他3类HCA的影像特征及免疫组化标志物均不符合时,可以归类为UHCA,一般不摄取对比剂,肝胆期呈低信号。
2.2 HCC HCC居全球常见肿瘤第5位、癌症相关死因第4位,也是肝脏最常见的原发性恶性肿瘤,与肝炎病毒、酒精中毒、非酒精性脂肪性肝炎及慢性胆道疾病等相关,精准诊断HCC是慢性肝病患者得到有效治疗的重要保障。钆塞酸二钠增强MRI已成为诊断HCC的一种重要影像学检查方法,具有较高的准确度和敏感度[20];但也存在一些不足:由于短暂呼吸困难或短暂的意识丧失引起动脉期成像伪影,很大程度上影响钆塞酸二钠增强MRI检测的有效性。HCC肝胆期通常呈低信号,约10%~15%呈高信号[21]。HCC的肝胆期高信号有3种表现形式[22]:均匀型(57%)、马赛克型(29%)及结节中结节型(14%),结节中结节型(肝胆期肿瘤大部分呈低信号,但肿瘤中间可见结节状高信号)是HCC发生过程的影像标志物。Kim等[23]报道肝胆期HCC整体呈低信号而瘤周呈高信号,这种瘤周高信号可部分或完全包绕肿瘤,该征象在临床上通常提示出现显微镜下肝静脉的侵犯。还有研究[22-25]发现肝胆期呈等或高信号的HCC发生微血管侵犯的概率明显降低,且该类型HCC分化程度可能更好,门静脉侵犯更少,血清中肿瘤标志物(如甲胎蛋白)表达减少,肿瘤复发率更低,患者生存率更高。Kitao等[26]研究显示,β-连环蛋白和肝细胞核因子4α的激活与HCC肝胆期高信号相关。Kitao等[27]还发现,β-连环蛋白基因突变的HCC表现出较高的OATP1B3表达、假腺型和胆汁生成;另外,肝细胞核因子4α可抑制肝细胞增殖和HCC发生,是肝细胞内胆汁酸合成的调控因子,该研究结果解释了HCC的临床和病理差异。组织病理学上,高信号HCC中常见假腺瘤样增生伴胆汁栓塞,又称为绿色肝癌。
3 细胞外间隙对比剂滞留
3.1 富含纤维性肿瘤 具有纤维间质的肝肿瘤,如胆管细胞癌、转移性癌及神经内分泌肿瘤,由于对比剂滞留在细胞外间隙,肝胆期可能呈等-高信号。既往研究[28-29]报道约80%的胆管细胞癌出现细胞外间隙对比剂滞留,肝胆期呈不均匀高信号;47%~70%的转移性癌细胞外间隙也存在对比剂,肝胆期表现为外周环形高信号。Park等[30]研究显示,大肠癌肝转移中可见OATP1B3异常表达,且提示该类型的患者预后较差,表明转移性肿瘤的肝胆期信号强度不仅与细胞外间隙对比剂残留有关,还与OATP1B3异常表达关系密切;另外,一些纤维含量较高的神经内分泌肿瘤表现为延迟强化,对比剂滞留在细胞外间隙,导致部分神经内分泌肿瘤在肝胆期也表现为不均匀高信号[31]。
3.2 血管瘤 血管瘤是肝脏最常见的良性肿瘤,发病率约为20%,大多无临床症状,但如果肿瘤过大,会表现出压迫邻近组织器官或出血的症状。T2WI呈明显高信号(灯泡征)是血管瘤特征性的影像学表现,但如果瘤内血栓形成、纤维化或变性,则影像表现多变。常规细胞外对比剂增强MRI,血管瘤动脉期表现为周围结节状强化,静脉期逐渐向中心填充式强化方式。这种填充式强化模式在钆塞酸二钠增强MRI中也可以看到,尤其当对比剂从血池中清除不理想时表现更为明显。一些血管瘤在肝胆期早期(5 min)可能显示轻微的中心高信号。Mamone等[32]研究表明约47%的血管瘤在肝胆期早期显示瘤内高信号。
3.3 局灶融合性纤维化(focal confluent fibrosis,FCF)FCF发生于肝硬化基础上,病变范围较广,呈片状分布,边界欠清,邻近肝包膜牵拉皱缩,常伴发RN和DN。主要影像表现为T1WI呈低信号,T2WI呈稍高信号,DWI呈等信号,动脉期强化不明显,静脉期呈渐进性轻-中度强化。因FCF含有较多的纤维组织,对比剂滞留在细胞外间隙,同时病灶内肝细胞膜上OATP1B3正常表达,故肝胆期常呈等或高信号[33]。
4 瘤周滞留
瘤周滞留表现为肝胆期瘤周高信号边缘。Yoneda等[34]报道,50%的HCC中可观察到瘤周滞留。组织病理学上瘤周滞留对应于瘤周细胞增生,定义为瘤周增生的肝细胞边缘。瘤周增生也见于其他肝脏肿瘤,如神经内分泌肿瘤、胃肠道间质瘤、结肠癌肝转移和肝母细胞瘤。因此,这些肿瘤也可以在肝胆期表现为肿瘤周围高信号边缘。
肿瘤周围细胞增生的发病机制仍有争议[34]。目前有2种解释:①肿瘤侵犯动脉血管引起动脉血流异常,导致周围肝细胞增生;肿瘤侵犯门静脉或肝静脉时也可观察到瘤周增生。②瘤周增生可能与肿瘤压迫邻近肝细胞,导致细胞增生性改变,如HCC、神经内分泌肿瘤和胃肠道间质瘤等肿瘤通常表现为扩张性生长,这种生长方式可引起邻近肝实质压迫和肝细胞增生,继而导致瘤周滞留。
5 肿瘤内胆道强化
肝脏和肾脏以大致相同的比例清除钆塞酸二钠,50%的对比剂在被肝细胞吸收后经胆道排泄[35]。对比剂注射后5~10 min,会引起胆管管腔强化,肝胆期20 min是胆管评估的最佳时间。肝胆期的这种特殊影像表现——胆道强化,有助于肝脏肿瘤的鉴别诊断。
5.1 胆管内乳头状黏液性肿瘤(intraductal papillary mucinous neoplasm,IPNB) IPNB是胆管癌的一种亚型,组织病理学和免疫组化特征与胰腺导管内乳头状黏液性肿瘤相似,是胰腺导管内乳头状黏液性肿瘤的对应疾病[36]。IPNB的影像表现为肿瘤沿胆管呈乳头状或息肉状生长,肿瘤上游或下游胆管扩张呈囊状,并与受累胆管相通。因此,IPNB可通过内镜逆行胰胆管造影获取病理组织确诊。
肝胆期IPNB显示为扩张胆管强化,内部可见充盈缺损的表现(由黏蛋白滞留及肿瘤的实质成分引起)。需要注意的是当胆管中存在大量黏蛋白时,会导致胆管明显扩张和肝功能受损。在这种情况下,肝细胞对钆塞酸二钠的摄取和分泌均减少,肝胆期进入胆管的对比剂明显减少,并最终导致胆管强化不明显,进而影响IPNB的观察与诊断。这时可通过DWI等其他MRI辅助方法提高IPNB的诊断敏感度及明确肿瘤的侵袭范围。
5.2 淋巴瘤 肝脏原发性淋巴瘤是一种非常罕见的恶性肿瘤,约占结外淋巴瘤的1%。在IV期淋巴瘤中,15%的患者可观察到肝脏累及(继发性肝脏淋巴瘤)。肝脏原发性淋巴瘤主要为大B细胞非霍奇金淋巴瘤,危险因素包括丙型肝炎病毒感染、EB病毒感染、人类免疫缺陷病毒感染和自身免疫性疾病[37]。
肝脏原发性淋巴瘤中的门静脉和肝静脉结构正常,大小或方向无扭曲,肿瘤中胆管结构也正常,故在肝胆期可以观察到正常强化的胆管,是诊断恶性淋巴瘤特征性的影像表现[38]。
6 肝胆期高信号肝脏病变的鉴别诊断
肝胆期高信号肝脏病变大体可分为3类[39]:①发生在肝硬化背景基础上:RN、DN、局灶性结节样增生样结节、FCF、HCC;②非肝硬化背景:FNH、HCA、NRH等;③其他类型肿瘤:血管瘤、胆管细胞癌、神经内分泌肿瘤、转移瘤、淋巴瘤等。以上病变虽然均在肝胆期呈高信号,但信号强度与特点仍有差异。与OATP1B3转运蛋白摄取钆塞酸二钠引起的肝胆期高信号相比,对比剂滞留在细胞外间隙引起的高信号强度常较低。一些恶性肿瘤的鉴别需结合其他辅助征象:如胆管细胞癌[40]呈渐进性强化模式(靶征)、周围肝包膜皱缩、邻近胆管扩张及相应肝段萎缩,常继发于肝内胆管结石等表现;肝脏神经内分泌肿瘤80%继发于其他部位神经内分泌肿瘤的转移,影像表现为富血供肿瘤,边界不清,易出现坏死囊变,无肝炎及肝硬化病史,T1WI呈低信号,T2WI呈高信号,DWI呈明显高信号,极少侵犯周围门静脉或形成门静脉癌栓,周围胆管通常不扩张。动态增强根据肿瘤内纤维成分及肿瘤的分级,表现为3种强化模式:I型动脉期轻中度不均匀强化,门静脉期及延迟期强化逐渐减低;Ⅱ型动脉期表现为环形或皂泡样强化,门静脉期及延迟期呈渐进性或持续性强化;Ⅲ型为混合I型和Ⅱ型强化模式,如出现多发病灶大小不一时且混合不同强化方式需考虑神经内分泌肿瘤[41]。另外,肿瘤内胆道强化是由于生理性钆塞酸二钠排泄到胆管中引起,肝胆期表现出管状高信号,有助于IPNB和淋巴瘤的诊断,其中IPNB也可以通过其他辅助征象诊断,如扩张胆管内出现结节状充盈缺损,结节DWI呈高信号,动态增强明显强化;肝脏淋巴瘤出现血管漂浮征,极少出现坏死、囊变、钙化、周围血管侵犯或管腔内癌栓,T1WI呈均匀稍低信号,T2WI呈均匀稍高信号,DWI呈明显高信号,动态增强轻度强化[42]。肝胆期高信号的肝脏肿瘤鉴别需要结合其他临床信息,如病史(既往有无肿瘤病史)及表现、实验室检查(特异性肿瘤指标)、其他影像检查(如经内镜逆行胆胰管成像、磁共振胰胆管成像、超声、CT、PET-CT/MRI)等做出最终诊断,必要时可采取穿刺活检。表2、3总结了肝胆期高信号肝脏病变的影像表现特点。

表2 肝胆期高信号肝脏病变的影像表现比较
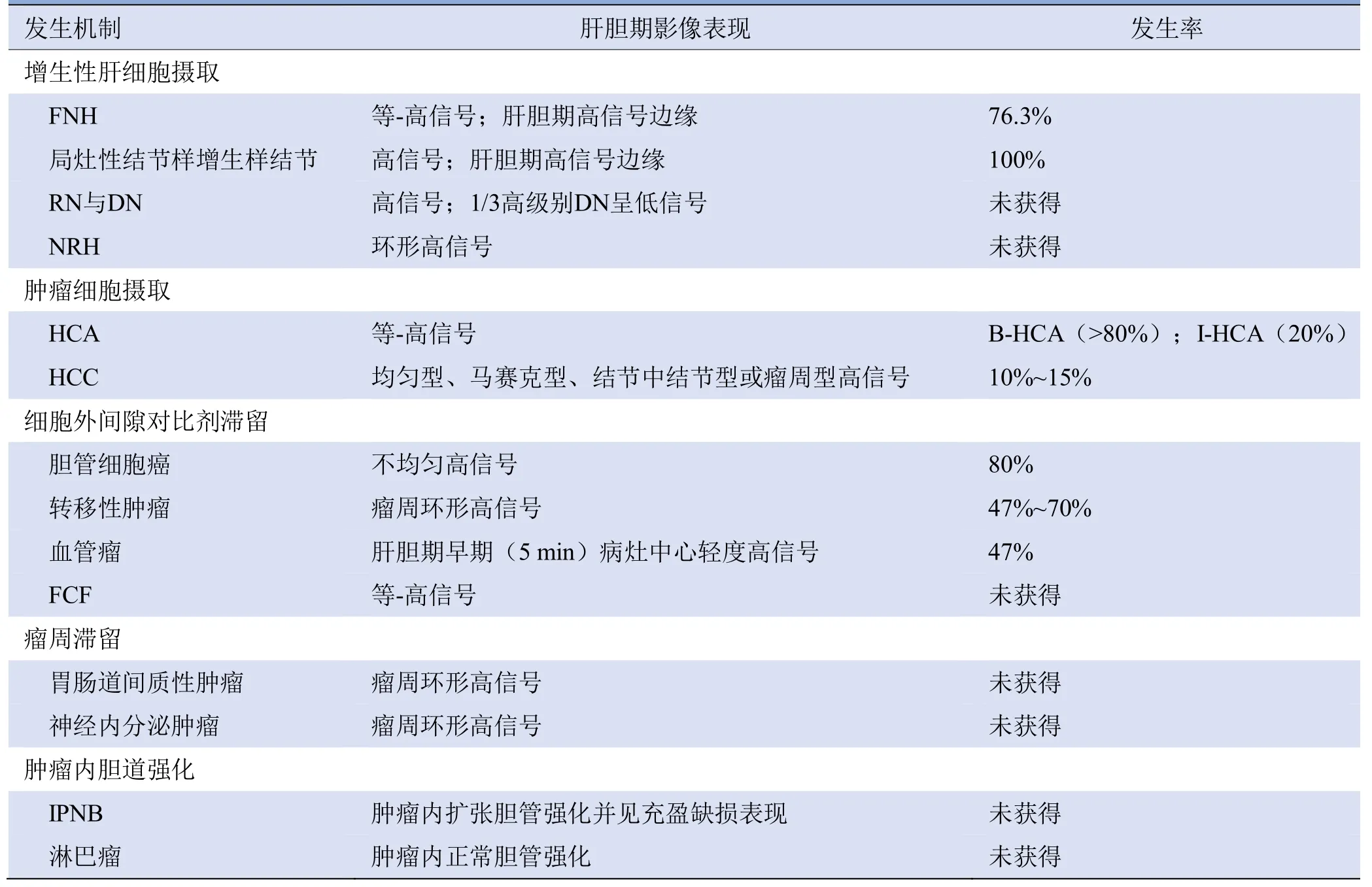
表3 肝脏钆塞酸二钠增强MRI肝胆期等、高信号疾病谱与发生率
7 结论
了解肝脏病变肝胆期高信号的具体原因不仅有助于疾病的诊治,还有助于揭示肝脏病变的发病机制。基于以上影像学及病理学研究进展,钆塞酸二钠增强MRI可作为反映肝脏某些肿瘤的遗传和分子研究的生物标记物,放射基因组学将是今后的研究方向。根据病理特征和发病机制对应影像表现,有利于临床医师区别各类肝胆期高信号病变。

