不同年龄段儿童轮状病毒肠炎的临床特征分析
梁元清
(广州市荔湾中心医院,广东 广州 510100)
儿童轮状病毒肠炎是儿科常见的感染性腹泻之一,临床表现以发热、呕吐、腹泻为主,常伴随不同程度的脱水及多脏器损伤,大多数病例预后良好,少数患儿病情危重。该病具有较强的传染性,容易在家庭内部及幼托机构中流行。近年来,随着疫苗的接种及传染病预防知识的普及,该病发病率有所下降,但仍需给予足够重视。本研究对近年荔湾中心医院儿科收治的200 例轮状病毒肠炎病例的临床资料进行回顾性分析,以了解不同年龄组儿童临床特征的异同点,旨在提高临床医师对本病的重视程度及对并发症的早期预防水平。
1 资料与方法
1.1 研究对象
选择2019 年9 月至2022 年12 月我院儿科病房收治的轮状病毒肠炎患儿200 例。
1.2 诊断标准
所有病例均符合《诸福棠实用儿科学》[1]中轮状病毒肠炎的诊断标准。
1.3 观察内容
观察200 例轮状病毒肠炎患儿的一般资料(年龄、性别、发病季节、病程)、临床特征、脱水程度以及血钠、血钾、心肌酶等相关实验室检查指标。
1.4 统计方法
采用SPSS 25.0 统计软件进行数据的统计分析。计数资料以率或构成比(%)表示,组间比较采用χ² 检验;计量资料采用t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 200 例轮状病毒肠炎患儿的性别、年龄及发病季节情况
结果显示:在性别方面,200 例轮状病毒肠炎患儿中男性与女性的构成比无统计学差异(P>0.05);在发病年龄方面,幼儿期占比最高,占41.5%,其次是婴儿期,占30.8%;在发病季节方面,秋季占比最高,占43.5%,其次是冬季,占35.0%。见表1、表2。
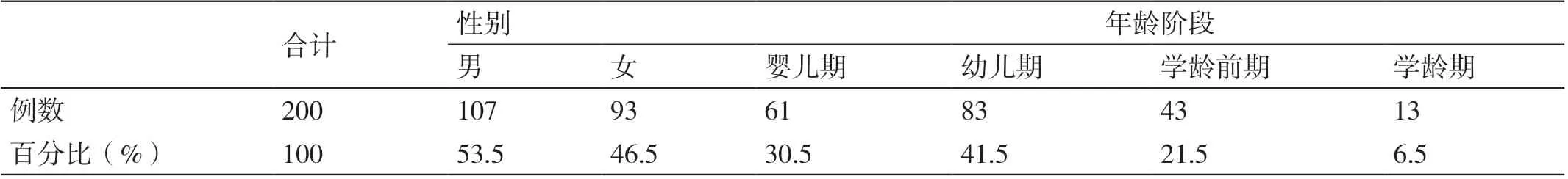
表1 200 例轮状病毒肠炎患儿性别、年龄阶段构成比

表2 200 例轮状病毒肠炎患儿发病季节的分布
2.2 200 例轮状病毒肠炎患儿临床症状的分析
结果显示:四组患儿均有发热症状,发生率差异有统计学意义(P<0.05);两两比较,婴儿组与学龄前组、学龄期组差异有统计学意义(χ2值分别为5.79、3.93,P值分别为0.01、0.04)。四组患儿呕吐≥5 次/ 天的发生率差异有统计学意义(P<0.05),两两比较提示,婴儿组与幼儿组相比,差异无统计学意义(χ2值为0.07,P值为0.78);婴儿组与学龄前组、学龄期组比较,差异有统计学意义(χ2值分别为10.60、11.82,P值分别为0.00、0.00);幼儿组与学龄前组、学龄期组比较,差异有统计学意义(χ2值分别为10.41、11.41,P值分别为0.00、0.00)。四组患儿腹泻次数≥10 次/天的发生率差异有统计学意义(P<0.05),两两比较提示,婴儿组与幼儿组相比,差异无统计学意义(χ2值为1.24,P值为0.26);婴儿组与学龄前组、学龄期组比较,差异有统计学意义(χ2值分别为19.38、12.08,P值分别为0.00、0.00);幼儿组与学龄前组、学龄期组比较,差异有统计学意义(χ2值分别为13.79、8.21,P值分别为0.00、0.00)。四组病程≥5 天的发生率比较,差异有统计学意义(P<0.05),两两比较,婴儿组、幼儿组相较于学龄前组、学龄期组,差异有统计学意义(χ2值分别为17.73、18.21、7.40、9.64,P值分别为0.00、0.00、0.00、0.00)。四组患儿重度脱水发生率差异有统计学意义(P<0.05),两两比较,婴儿组较其他三组更容易发生重度脱水(P<0.05)。见表3。

表3 不同年龄阶段轮状病毒肠炎患儿临床症状的比较[例(%)]
2.3 200 例轮状病毒肠炎患儿实验室检查结果的分析
结果显示:四组患儿血钠、血钾差异具有统计学意义(P<0.05),婴儿组及幼儿组更容易发生低钠、低钾血症。四组患儿代谢性酸中毒发生率,具有差异性(P<0.05),进一步两两比较,婴儿组比幼儿组、学龄前组患儿更容易出现代谢性酸中毒(χ² 值分别为4.95、4.70,P值分别为0.02、0.03)。四组患儿肌酸激酶比较,差异无统计学意义(P>0.05)。四组肌酸激酶同工酶比较,差异有统计学意义(P<0.05),两两比较提示,婴儿组与幼儿组、学龄前组、学龄期组对比差异有统计学意义(t值分别为1.98、2.34、3.59,P值为0.01、0.01、0.01)。见表4。

表4 不同年龄阶段轮状病毒肠炎患儿实验室检查指标的比较
3 讨论
有关儿童腹泻病感染病原谱分析的研究[2]发现,5 岁以下儿童腹泻病原体以病毒为主,检出率最高的是轮状病毒,其次是诺如病毒。轮状病毒(RV)属于呼肠孤病毒科,是一种双链核糖核酸病毒,在外环境中较稳定,主要传播途径有粪口传播、直接接触传播以及呼吸道传播,容易在儿童之间流行,高发年龄是6 个月~3 岁[3]。多个研究[4-5]认为,患儿有相关接触史、看护人对疾病认识不足、食用不洁食物等是轮状病毒肠炎发病的危险因素。接种轮状病毒疫苗,是本病的保护因素,但目前疫苗接种率并不高,可能与家长对该疫苗(属于二类疫苗)的认识不足有关。轮状病毒侵入人体后,主要侵犯肠道黏膜上皮细胞,引发渗透性腹泻、呕吐、发热,腹泻是患儿最主要的临床表现,部分患儿会出现多系统损伤,如肝功能损害,心肌损害、中枢神经系统感染等。虽然轮状病毒肠炎具有一定的自限性,但如果治疗不及时或患儿免疫功能低下,可出现多种肠道外损伤,甚至进展为重度脱水、酸中毒或心力衰竭,严重危害患儿生命。预后方面,年龄小、合并肝功能损害、心肌损害的患儿预后较差[6]。因此,本病是医务工作者及幼托机构、学校需要密切关注的传染病。本研究回顾性地分析了不同年龄段儿童轮状病毒肠炎的临床特征及实验室检查结果,以期帮助临床医师更好地认识轮状病毒肠炎,对于可能出现的脱水、心肌损害等并发症能够作出预判,减少危重症的发生。
研究结果提示,轮状病毒肠炎发病率最高的年龄段是幼儿期,其次是婴儿期,这与王向辉[4]、武继玲等[6]的研究结论相符合。可能与这两个年龄段患儿免疫屏障功能尚未成熟、看护人未做好手卫生、未能妥善处理粪便有关。发病季节为秋、冬季患儿的占比分别为43.5%、35.0%,这可能与广州地区的地域气候特点有关,例如秋季气温较高,冬季阴冷多雨,与该地区的其他研究结论是相符合的[3]。
轮状病毒肠炎的主要临床表现为发热、腹泻、呕吐,大部分患儿同时存在这三大症状,但不同年龄段患儿的临床症状及严重程度有一定差异。婴儿组发热症状更为明显,热峰更高。相较于学龄前及学龄期组,婴儿组、幼儿组患儿的大便次数增多(≥10 次/ 天)、呕吐(≥5 次/ 天)症状更为明显。部分患儿进食、饮水后都会出现呕吐,需要通过暂时禁食来缓解症状。腹泻严重的患儿,一日有十几次或二十余次水样便,这些症状均会加重体液丢失、电解质紊乱,导致重度脱水或代谢性酸中毒的发生。这可能与婴儿期、幼儿期肠道黏膜屏障未完全建立,胃肠调节功能不足有关。在病程方面,婴儿组与幼儿组患儿病程更长,推测原因是患儿年龄小,机体抗病、修复能力差,对治疗欠配合等。发生重度脱水的患儿多处于婴儿期,年龄越小的儿童,呕吐、腹泻症状越明显,故更容易发生脱水。婴儿对于口渴等不适无法表达,往往以烦躁哭闹为表象,看护人缺乏对疾病的了解、护理经验,忽略了液体及电解质的补充,可导致患儿出现重度脱水,甚至危及生命。
实验室检查结果提示,婴儿期及幼儿期患儿更容易出现低钠、低钾情况,这可能与这两个年龄段患儿体液储备少,呕吐、腹泻症状明显,体液丢失过多,没有得到及时补充有关。这提示我们,对于婴儿及幼儿阶段患儿,要高度警惕可能出现的电解质紊乱,及时补充液体。由于呕吐腹泻明显,病程长,婴儿期更容易发生代谢性酸中毒,要注意加强血气分析监测。发生肌酸激酶同工酶升高的患儿多处于婴儿期,年龄越小的患儿,心肌损害或心肌炎临床症状越不典型,常以精神差、喂养困难、面色苍白为主要表现,这提示我们要密切关注患儿临床症状,重视体格检查,及时完善心电图等检查,切莫因患儿哭闹不配合而忽视相关症状、体征。
目前对于轮状病毒肠炎的治疗并无特异性抗病毒药物,主要治疗原则是加强护理,维持水电解质平衡,预防各种并发症。因此,对于患儿症状的观察,各种肠道外损伤的预防和处理尤为重要[7]。本研究结果提示,不同年龄段轮状病毒肠炎患儿临床表现有所差异,要求临床医师高度关注婴儿及幼儿阶段患儿的电解质、心肌酶、血气分析情况,警惕危重症的发生。

