腹茧症1例并文献复习
王晓婷,王 妍,冯志杰,姚冬梅,杨鑫铖,邱少凡,李 孟,田 晖
(河北医科大学第二医院 a.消化内科;b.胃肠外科;c.医学影像科;d.腹部超声科,河北 石家庄 050000)
腹茧症(abdominal cocoon syndrome,AC)是由于腹部器官部分或全部被纤维膜包裹,而导致肠梗阻的一种罕见的腹膜疾病,形似蚕茧,也被称为慢性纤维包裹性腹膜炎[1]。其缺乏特征性临床表现,主要为肠梗阻表现就诊,极易误诊误治,应引起临床医师重视。
1 临床资料
1.1病史 患者李某,72岁男性,间断恶心、呕吐1个月于2021-08-23入我院消化科。患者1个月前进食后出现间断恶心、呕吐,呕吐为非喷射性,呕吐物为胃内容物,伴阵发性腹痛,无放射痛,伴间断停止排气排便,无发热、寒战,无呕血、黑便。在市某院住院治疗,查胸部+上腹+下腹+盆腔CT示部分小肠积液,升结肠多发憩室,结肠多发内容物影。消化道造影(2021-08-18)示:胃及十二指肠扩张,考虑高位不全梗阻,十二指肠远端,空肠近端狭窄性病变(图1)。给予禁食、补液、胃肠减压等治疗,上述症状未缓解。既往30年前行“阑尾切除术”。
1.2体格检查 腹部平坦、未见胃肠型及蠕动波,未见腹壁静脉曲张,右下腹部有一斜形切口,约5~6 cm。叩诊鼓音,肠鸣音减弱,2~3次/min,振水音阳性。
1.3实验室检查 血常规:白细胞计数6.00×109/L,中性粒细胞百分率61.57%,红细胞计数3.61×1012/L,血红蛋白122 g/L,白蛋白31.2 g/L,余肝肾功能电解质、凝血常规未见异常。胃镜检查(图2)示:①慢性萎缩性胃炎; ②食管炎; ③胃潴留。行腹部CT+冠矢状重建(图3)示:中腹部小肠聚集,部分肠管内多发积气,肠间隙及周围少许积液,可疑AC。为排除小肠病变导致肠梗阻,行小肠镜(图4)示:所经十二指肠水平部及空肠起始部肠腔似增宽,继续进镜注气,肠腔扩张受限,继续进镜困难后退镜。为观察肠系膜及腹壁与肠道是否有黏连,行肠管彩色超声(图5)示:中上腹局部小肠淤张伴周围系膜增厚。

图2 胃镜检查胃底示黏膜充血水肿、大量黄绿色胃内容物潴留

图3 腹部CT结果示肠外被一层纤维膜包裹(箭头所示)

图4 小肠镜示十二指肠水平部及空肠起始部肠腔似增宽, 继续进镜注气, 肠腔扩张受限

图5 肠管彩色超声示中上腹局部小肠淤张伴周围系膜增厚
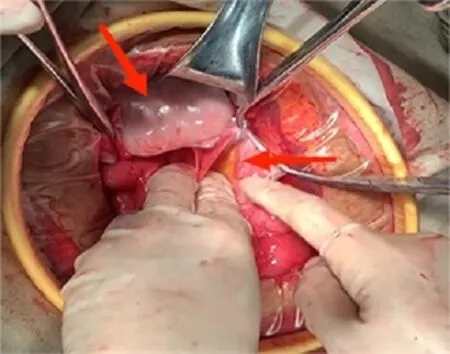
图6 患者肠黏连松解术中可见白色膜状结构包绕肠管, 形似“蚕茧”(箭头所示)

图7 患者术中剥离的纤维组织

图8 病理示纤维壁样组织
1.4诊疗经过 入院给予患者禁食、胃肠减压,静脉高营养治疗。患者恶心、呕吐未见好转,于2021-09-03转入胃肠外科拟行手术治疗。转入胃肠外科后,继续胃肠减压,静脉营养,患者期间经保守治疗,梗阻症状稍减轻,有排气排便,可逐渐进少量流食,于2021-09-12出院。患者出院后仍然间断恶心,呕吐,于2021-10-08再次入院。患者老年男性,以呕吐、腹痛为主症,临床表现符合肠梗阻诊断,病因可能为AC,单纯内科治疗效果差,症状反复,严重影响患者生活质量。故于2021-10-13全身麻醉下行剖腹探查术、肠黏连松解术(图6),术中见全腹腔黏连严重,为纤维网状组织所包裹黏连,逐步松解纤维组织并探查腹腔脏器,可见横结肠、胃、小肠均呈现被黏连包裹样改变,左侧腹部可见一直径约20 cm×20 cm囊状包裹,包膜由致密纤维蛋白板形成,囊内包裹部分胃壁、横结肠、部分小肠,腹腔渗出液较多,遂行肠黏连松解术。仔细松解全小肠黏连并剥离切除囊壁(图7),术后送病理。自屈氏韧带向下探查至升结肠,查肠腔通畅,血运良好。于右侧结肠旁沟处置入引流管一根,于右侧腹壁引出。盆腔处置入引流管一根,于左侧腹壁引出。腹腔注入透明质酸钠6支,逐层关闭切口。术后给予抗感染,补液,静脉营养支持等治疗。术后病理(图8)示:送检纤维壁样组织,未见被覆上皮,壁内可见急慢性炎症细胞浸润伴局部出血。患者病情好转后出院。随访1年,无恶心、呕吐及腹痛等不适症状。
2 讨 论
AC根据病因可以分为原发性和继发性两类,前者多因先天腹膜或血管发育畸形所致[2],后者可能是由一些后天因素造成,比如腹腔感染、慢性腹膜透析、腹腔结核、结核性腹膜炎、肠梗阻、阑尾炎手术、自身免疫性疾病等[3-7]。所有这些因素均可导致腹膜的炎性反应,造成间皮细胞减少,间皮转移生长因子持续表达,使腹膜成纤维细胞增生,纤维蛋白大量渗出,继而机化形成纤维包膜[8]。结合患者病史及化验检查,其既往有阑尾炎手术病史,很可能是该患者腹茧症发病的重要诱发因素,但其是否存在原发性因素,尚不能明确。
该病特点是小肠被纤维膜包裹,有的也可包绕结肠或者腹腔其他器官,但很少同时包裹全部的腹部器官[9]。而本例患者左侧腹可见一囊状包裹,囊内包裹部分胃壁、横结肠和部分小肠案例实属罕见。该病无特征性临床表现,患者主要表现为肠梗阻的症状,如腹痛、恶心、呕吐、停止排气排便。顾卯林等[10]分析5例腹茧症患者均以肠梗阻入院,腹部CT均表现小肠梗阻征象。部分患者查体可见腹部有包块。当患者反复出现肠梗阻症状,无其他原因解释,又或合并腹部包块者,应考虑存在AC的可能[11]。也有一些患者术前可无明显征象[12]。
因该病缺乏临床特异性,诊断此病比较困难。除了积极询问病史及进行体格检查,影像学是必不可少的一步,特别是腹部 CT平扫+冠矢状重建具有举足轻重的位置。扩张小肠周围伴有明显的异常增厚的纤维膜性结构,肠管被包裹其中,近端小肠扩张,肠壁水肿增厚、液体和空气相互堆积,可呈阶梯状或“M”字形排列,像手风琴样排列,即所谓“手风琴”征、“香蕉串”征及“拧麻花”征,而远端小肠塌陷[8, 13],这是诊断腹茧症最重要的征象。部分患者只在手术中发现[12]。同时我们需要鉴别单纯性肠黏连,CT多方位观察可见肠管黏连所致的肠襻聚集周围可见多发纤维条索影,聚集的肠襻可有不同程度的肠管扩张甚至梗阻,梗阻部位呈现局部肠管紊乱、局部明显黏连带形成,无肠管包裹征象,CTA示肠系膜血管走行正常[14-15]。
治疗本病分为保守治疗和手术治疗,首先应予患者禁食,进行胃肠减压,肠外营养治疗。有文献[3, 16]表明腹茧症可分为两种类型,茧膜较厚,有第2腹腔形成或者临床症状较重的茧膜较薄,没有形成第2腹腔的患者需手术切除茧膜;症状较轻的后者可采取保守治疗。但是反复出现肠梗阻、保守治疗效果有限,在术中被诊断为AC[17]的患者,还是要考虑进行手术治疗。该患者保守治疗后症状不能缓解,于是全身麻醉下行剖腹探查术、肠黏连松解术,术后1年回访患者一般情况可,未诉不适。腹茧症首选和主要治疗方式是手术[2, 10, 18-19],而且效果明确。对于手术方式的选择,依据患者的情况采取不同的方式,总体原则即剥离并切除茧膜,解除梗阻,再做适当的内、外排列,通畅肠道,如 Nobel法(外排列)、White法(内固定)等。同时临床医师也需要注意术后并发症的发生,因术后患者肠道黏连及渗出,极有可能再发梗阻,甚至出现腹腔高压症,需密切注意。术后早期刺激肠蠕动,内置管一般在术后 1~2周,视肛门排气恢复情况予以拔除,预防感染发生。
综上,AC患者临床罕见,缺乏特征性临床表现,需通过病史及影像学检查、甚至剖腹探查来诊断,及时的诊断与治疗至关重要,否则可能会因为肠坏死及脓毒症等并发症的发生,致患者死亡[20]。保守治疗不能从根本上解决问题,手术是最为彻底的治疗方法,可有效缓解患者症状。

