ICU老年重症患者发生呼吸机相关性肺炎的影响因素分析
周 洁,邵雨萍
(湖州市第三人民医院 ICU,浙江 湖州 313000)
呼吸机相关性肺炎是指,气管插管或气管切开的患者在机械通气治疗超过48 h,或人工气管拔管48 h以内发生细菌性肺炎[1],主要受呼吸道与全身防御机制受损、口咽部定植菌误吸入肺部、细菌生物被膜形成等因素的影响[2-3]。老年患者由于各脏器功能衰退,免疫能力相较于青壮年患者更弱,因此呼吸机相关性肺炎发生的风险更大[4]。呼吸机相关性肺炎会使ICU重症患者病情加重,不利于预后[5]。本研究回顾性分析机械通气治疗的ICU老年重症患者临床资料,探讨引起老年重症患者发生呼吸机相关性肺炎的因素,以期为预防和减少呼吸机相关性肺炎的发生提供临床参考。
1 资料与方法
1.1 研究对象 回顾分析2017年1月—2021年12月在我院接受机械通气治疗的98例老年重症患者临床资料,根据是否发生呼吸机相关性肺炎分为观察组(20例)和对照组(78例)。纳入标准:根据中华医学会重症医学分会制定的标准[6]确诊为呼吸机相关性肺炎,患者临床资料完整。排除标准:①患者需要长期依赖机械通气维持生命;②患者入院前存在感染情况;③合并心、肺、肾等重要脏器功能障碍;④合并肺结核及肺癌等肺部疾病。98例患者中,男65例,女33例;年龄65~86岁,平均(72.37±4.59)岁;呼吸系统疾病29例,消化系统疾病35例,心血管系统疾病22例,其他疾病12例。本研究经医院伦理委员会审批。
1.2 资料收集
1.2.1 一般资料 收集研究对象的一般资料,包括性别、年龄、危重病病情、住院时间、气管插管留置时间、合并糖尿病、合并高血压、吸烟史、慢性呼吸系统疾病史。危重病病情采用急性生理学及慢性健康评分(acute physiology and chronic health evaluation Ⅱ,APACHE-Ⅱ)进行评估。评分项目共有4个部分[7]:①年龄。44岁及以下计0分,45~54岁计2分,55~64岁计3分,65岁及以上计5分,本研究中所选取的研究对象均计为5分;②有严重器官系统功能不全或免疫损害。非手术或择期手术后计2分,不能手术或急诊手术后计5分,无上述情况计0分;③GCS评分。包括睁眼反应、语言反应及运动反应,所得分值为三项之和;④生理指标。包括体温、平均血压、心率等12项指标,各项目按不同选项分别计0~4分。APACHE-Ⅱ总积分为4个部分之和,分值越高,表明患者病情越重。
1.2.2 肺功能指标 收集2组患者的一秒用力呼气容积(FEV1)、用力肺活量(FVC)、FEV1/FVC 比值、最大呼气中期流速(MMEF),及肺一氧化碳弥散量(DLCO)。
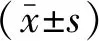
2 结果
2.1 发生呼吸机相关性肺炎的单因素分析 比较2组患者的临床资料,结果显示,2组在APACHE-Ⅱ评分、住院时间、气管插管留置时间、是否接受侵入性操作、是否气管切开、吸烟史及慢性呼吸系统疾病史方面,差异有统计学意义(P<0.05)。见表1。
2.2 发生呼吸机相关性肺炎的多因素分析 Logistic回归分析结果显示,APACHE-Ⅱ评分高、住院时间长、有吸烟史及接受侵入性操作均为ICU老年重症患者发生呼吸机相关性肺炎的危险因素(P<0.05),见表2。
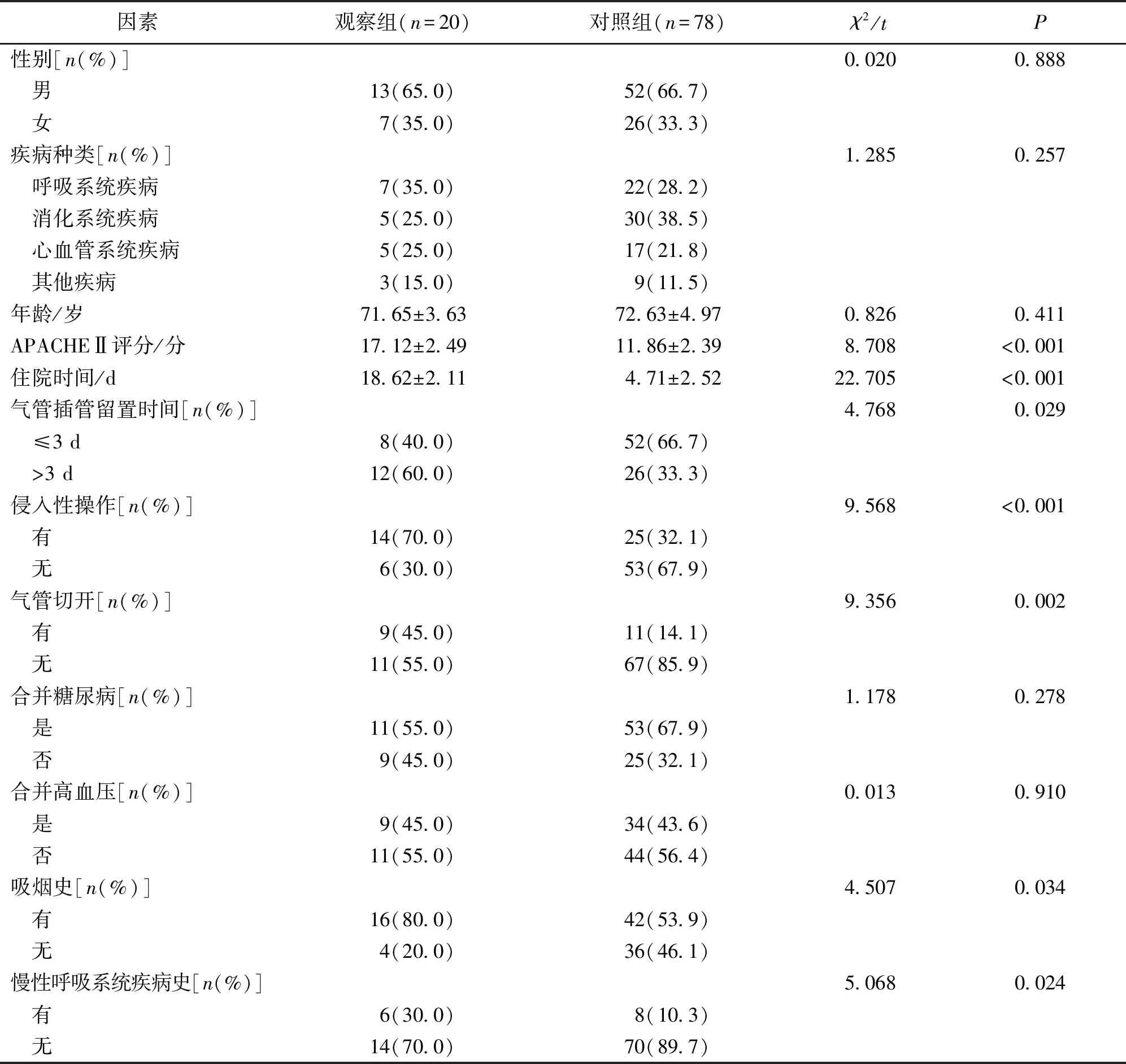
表 1 ICU老年重症患者发生呼吸机相关性肺炎的单因素分析[n(%)]

表2 ICU老年重症患者发生呼吸机相关性肺炎的Logistic回归分析
2.3 肺功能指标 观察组患者的FEV1、FVC、FEV1/FVC、MMEF及DLCO指标均明显低于对照组,差异有统计学意义(P<0.05)。见表3。

表 3 两组ICU老年重症患者肺功能指标比较
3 讨论
呼吸机相关性肺炎是ICU患者机械通气治疗常见的并发症之一,严重威胁患者的生命安全。目前对于呼吸机相关性肺炎的治疗主要依赖抗菌药物的使用,但是临床抗菌药物的不规范应用可能导致耐药菌的数量上升,为临床治疗带来困难[8]。本研究单因素分析结果显示,发生呼吸机相关性肺炎的ICU老年重症患者的APACHE-Ⅱ评分高于非呼吸机相关性肺炎的患者,住院时间、气管插管留置时间均比非呼吸机相关性肺炎的患者长,接受侵入性操作、气管切开、有吸烟史及慢性呼吸系统疾病史的比例均高于非呼吸机相关性肺炎的患者;进一步Logistic回归分析结果显示,APACHE-Ⅱ评分高、住院时间长、有吸烟史及及接受侵入性操作均为ICU老年重症患者发生呼吸机相关性肺炎的危险因素。分析原因可能为:ICU老年重症患者均年龄较大,各重要器官功能均出现衰老,有吸烟史的患者肺组织则会发生病变,病情严重时更易受外界病菌侵袭损害,同时当呼吸机相关性肺炎发生时,会加重病情,使肺部功能受损,各项生理指标水平严重异常,APACHE-Ⅱ评分更高[9]。
本研究对2组患者的肺功能指标进行比较,结果显示,呼吸机相关性肺炎患者的FEV1、FVC、FEV1/FVC、MMEF及DLCO指标均明显低于非呼吸机相关性肺炎患者,表明呼吸机相关性肺炎患者的肺功能更弱。相关研究[10]表明,呼吸机相关性肺炎的发生与患者是否有基础疾病、既往病史及细菌的传播途径等密切相关。Wu等[11]研究表明,住院时间的延长、患者意识障碍等均为重危患者呼吸机相关性肺炎的影响因素。而气管切开使患者的下呼吸道直接与外界相通,及各种侵入性操作使得病原菌侵入呼吸道的风险增大,加之长时间的机械通气会导致患者自身呼吸道的空气过滤功能下降,减弱机体的防御功能,使得病原菌在气管内聚集,最终导致呼吸机相关性肺炎的发生[12-13]。
导致ICU老年重症患者呼吸机相关性肺炎发生的因素较为复杂,比如患者的病情危重程度、抗菌药物的使用、患者的意识状态、机械通气时间、相关侵入性操作等[14]。临床可采取相关的预防控制措施,包括积极治疗患者的原发基础疾病,尽早对患者进行鼻面罩通气治疗,在患者病情缓和并符合拔管标准时尽早停机拔管,减少机械通气的时间。François等[15]研究表明,对于心脏骤停的ICU成年患者尽快使用抗生素治疗能够降低早期呼吸机相关性肺炎的发生;但用药同时应重视患者抗菌药物的给药方法及剂量,尤其是广谱抗生素[16];重视对患者呼吸机管道的病原菌观察,避免发生微生物污染,尤其是长期使用或长期未使用的呼吸机,避免发生感染。另外,临床应根据患者病情加强营养支持,满足患者机体能量需求,维持患者机体内环境的平衡,提高患者的免疫功能,必要时给予免疫药物[17];同时,给予患者半仰卧位,避免患者胃内容物反流而引发肺部感染。
综上所述,APACHE-Ⅱ评分、住院时间、吸烟史及是否接受侵入性操作均与ICU老年重症患者发生呼吸机相关性肺炎有关,可采取针对性措施预防和减少呼吸机相关性肺炎的发生。

