左心耳形态及功能与非瓣膜性心房颤动患者发生缺血性脑卒中的相关性
周少华,龚 丹,贾利平
(义乌市中心医院 1.超声科;2.放射科,浙江 义乌 322000)
非瓣膜性房颤(non-valvular atrial fibrillation,NVAF)在临床中常见,不仅发生率逐年递增,且发生脑卒中的概率是非房颤患者的5倍。急性缺血性脑卒中伴房颤患者的致残率与死亡率高于非房颤患者,越来越多研究认为需要重视NVAF患者相关检查,以便于控制病情[1-2]。临床上对于CHA2DS2VASc评分为2分及以上的患者给予长期口服抗凝药物干预,避免左心房血栓的形成,以预防缺血性脑卒中[3]。约有90%的NVAF患者中,血栓生成部位来源于左心耳,原因与其结构复杂多变容易引发血栓有着密切的联系[4]。因此,为了更好地预防缺血性脑卒中的发生,了解左心耳形态、功能及与缺血性脑卒中的关系十分必要。本研究借鉴国内外文献经验,结合我院患者的特点,着重分析NVAF患者左心耳的形态功能与缺血性脑卒中之间的相关性。现报告如下。
1 资料与方法
1.1 病例选择 选取2020年10月—2022年2月我院收治的NVAF患者作为研究对象,纳入标准:①有明确的诊断,且进行系统治疗;②临床资料完整;③同意接受研究中的所有检查;④接受胸超声心动图(transesophageal echocardiography,TEE)检查时阵发房颤,呈现窦性心律,或持续性房颤呈现心房颤动心律。排除标准:①患有心脏肿瘤;②通过TTE/TEE检查图像质量不理想;③存在严重的肝肾功能不全;④伴有甲状腺疾病或者代谢性疾病;⑤患者依从性差,不能完成调查;⑥伴有心脏瓣膜病,或者为人工瓣膜置换术后患者。本研究经医院伦理委员会审批通过,患者知情同意。
1.2 资料收集 依据2018年中国脑卒中定义指南[5],将入选患者分为缺血性脑卒中组和非缺血性脑卒中组。通过翻阅病历、调查问卷的方式收集患者的临床资料,包括年龄、性别、体质指数、CHA2DS2VASc评分、共病情况(高血压、糖尿病、冠心病)、房颤情况,以及左心耳体积、左心耳开口最大直径。诊断标准: ①房颤:心电图显示P波消失,替代为心态、振幅、大小不同的f波形,心室率绝对不规则;②阵发性房颤:7 d内自行或者是干预终止的房颤;③持续性房颤:持续时间超过7 d[6]。
1.3 影像学检查 (1)采用CT检测患者左心耳情况: DSCT(日本东芝AquilionTSX-101A)前瞻性心电门控冠状动脉成像,采用心脏收缩期序列(35%~55%)处理后期图像,利用CT三维重建左心耳图像,同时观察其形态、开口形态,测量相关指标,包含:左心耳体积(通过心功能分析软件获得心脏3D图像,利用切割工具将左心耳分离并测量体积)、左心耳开口最大直径;统计每位患者的房颤血栓栓塞风险计分(CHA2DS2VASc计分)。(2)经食管超声心动图(TEE)检查测定左心耳功能:采用飞利浦IE Elite彩色多色超声诊断仪进行检测,利用S5-1通过经胸超声心动图探头(频率1 MHz~5 MHz),及X7-2t经食管实时三维超声心动图探头(频率2 MHz~7 MHz)。图像采集:超声科医生先后进行胸超声心动图(TEE)、RT-3DTEE检查,患者于检查前禁食4 h,检查前15 min含服2%的盐酸利多卡因胶浆(10 g)行咽部局麻,临检查前将义齿去除,协助患者取左侧卧位,连接心电图,将探头经过咬口器置入食管后在距离切齿30~40 cm处显示心底短轴切面,在0°~180°范围内扫查左心耳,在45°清晰显示左心耳冠状切面,在90°清晰显示左心耳矢状切面;测定左心耳功能参数:最大排空速度(LAA-PEV)、左心耳最大充盈速度(LAA-PFV),同时获得左心及左心耳功能参数:LVEF、LAAEF、LAA-PEV、LAA-PFV,即在两腔心切面启用“TDI”成像,点击PW取样先按照顺序放置于二尖瓣前、后叶瓣患处,分别得到二尖瓣前后叶瓣环的脉冲组织多普勒运动速度。
1.4 左心耳形态分型标准 左心耳形态分型根据WNAC等文献中的相关研究可分为四种类型:①存在明显曲折主叶或不存在第二、三分叶的鸡翅型;②主叶的长度有限或缺乏主叶,结构相对复杂的菜花型;③具有一个足够长度的主叶,且具有特点多样化第二、三叶的风向标型;④存在一个主叶且在其顶端第二分叶向上或者是向下延伸的仙人掌型(似叉子形)[7]。
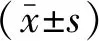
2 结果
2.1 临床资料 共纳入符合条件的患者350例,其中伴有缺血性脑卒中(缺血性脑卒中组)140例,不伴有缺血性脑卒中(非缺血性脑卒中组)210例,两组患者的临床资料见表1。相比于非缺血性脑卒中组,缺血性脑卒中组的年龄、左心耳体积更大,CHA2DS2VASc评分和持续性房颤患者的占比均更高,差异有统计学意义(P<0.05)。
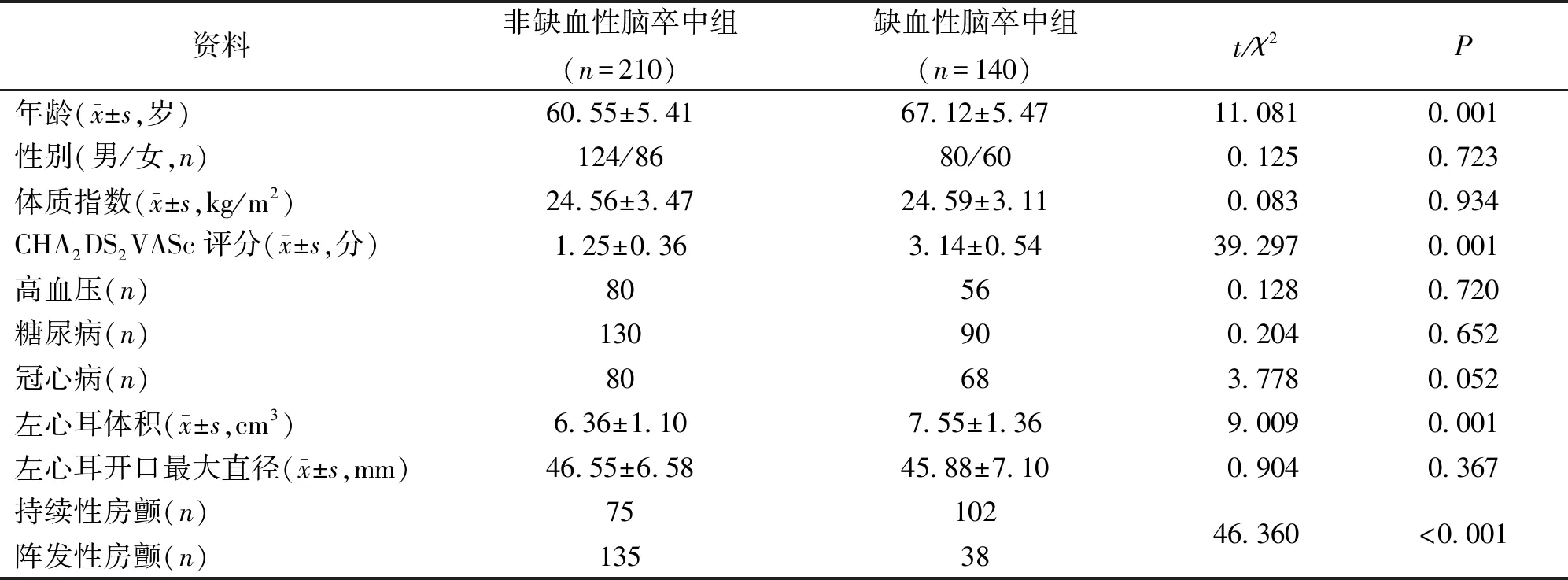
表1 两组患者一般资料比较
2.2 左心耳形态及分布情况 缺血性脑卒中组的左心耳形态为仙人掌型、菜花型占比(27.86%、21.43%)高于非缺血性脑卒中组(12.38%、8.09%),鸡翅型、风向标型的占比(40.00%、10.71%)低于非缺血性脑卒中组(59.05%、20.48%),差异均有统计学意义(P<0.05)。两组的左心耳开口形态(圆形、椭圆形、三角形)分布占比,差异无统计学意义(Z=0.916,P=0.360)。
2.3 左心耳功能参数 缺血性脑卒中组的LAAEF、LAA-PEV、LAA-PFV均低于非缺血性脑卒中组,差异有统计学意义(P<0.05),见表2。
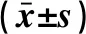
表2 两组左心及左心耳功能参数比较
2.4 不同类型房颤合并缺血性脑卒中患者的左心耳形态及功能比较 缺血性脑卒中患者中,持续性房颤者的鸡翅型左心耳占比、LAAEF、LAA-PEV、LAA-PFV均低于阵发性房颤者,差异有统计学意义(P<0.05);两类患者左心耳开口形态分布比较,差异无统计学意义(P>0.05),见表3。

表3 不同类型房颤合并缺血性脑卒中患者左耳形态及功能参数比较
2.5 各项指标与缺血性脑卒中的相关性分析 Spearman秩分析显示,年龄、CHA2DS2VASc评分、左心耳体积与缺血性脑卒中的发生呈正相关(r=0.377、0.772、0.625,均P<0.05),LAAEF、LAA-PEV、LAA-PFV与缺血性脑卒中的发生呈负相关(r=-0.789、-0.335、-0.420,均P<0.05)。
3 讨论
左心耳的形态较为复杂,多呈现分叶结构。有研究[8]发现,左心耳分叶数是NVAF患者左心耳血栓的独立危险因素,通过食管超声心动图测量左心耳大小可以发现随着房颤持续时间的延长,左心耳的口径、体积以及深度逐渐增加,导致血栓发生风险性增加。国内外研究中采用最多的分型法,是按照不同的形态特点分为风向袋形、仙人掌形、菜花形、鸡翅形[9-10]。本研究发现,仙人掌型、菜花型左心耳容易引发缺血性脑卒中。陆曹杰等[11]研究提出,仙人掌型左心耳的舒张功能更为低下,提示该类型左心耳特殊结构本身便容易造成左心耳功能受损,加之持续性心房颤动因素,更容易引发左心耳纤维化,使得舒张与收缩功能降低,引发血栓且容易脱落,导致缺血性脑卒中发生。
左心耳功能不全引发的血流瘀滞是形成血栓的基础性条件,TEE是目前诊断左心耳血栓的“金标准”,可全面实时扫查左心耳,区分血栓形成及血流自发显影能力强。DSCT可提高时间分辨率,利于大血管扫描,但对于区分血流缓慢和血栓能力不足。相关研究发现,血栓的形成与左心耳结构特征有关外,也与左心耳功能指标有着一定相关性,即左心耳射血分数与血流速度属于心耳血栓形成的独立危险因素[12]。Tokunaga等[13]研究提出,利用斑点跟踪技术检查发现血栓栓塞患者左心耳应变性与应变率明显降低,其是预测房颤患者缺血性卒中的重要监测指标,预测能力类似于CHA2DS2VASc评分。
LAAEF为左心耳收缩功能中最具代表性的一个预测指标,LAA-PFV代表舒张功能。本研究通过TEE检查发现,缺血性脑卒中组的LAAEF明显降低,LAA-PEV、LAA-PFV更慢,上述指标可以代表左心耳功能,即代表功能的参数在房颤伴/不伴卒中患者中有明显的差异性,且相比于阵发性房颤合并缺血性脑卒中患者,持续性房颤合并缺血性脑卒中患者的鸡翅型左心耳占比低于非鸡翅型,LAAEF明显低,LAA-PEV、LAA-PFV明显慢;说明随着心房颤动频数增加,左心耳LAAEF、LAA-PEV、LAA-PFV三个参数均呈下降趋势。相关研究显示,房颤时左心房电活动紊乱,致使左心房无规律且无效的收缩,则左心耳失去规律的血流模式,血流的速度降低,致使左心耳淤血形成血栓,提示左心耳血流速度减慢血栓形成的风险性高[14-16]。而心源性脑卒中的发生是通过心脏栓子脱落后跟随血液循环到达脑动脉而引发梗阻导致的临床综合征,故而可以将其作为判定脑卒中的危险因子。
同时,本研究的相关性分析结果显示,年龄、CHA2DS2VASc评分、左心耳体积、LAAEF、LAA-PEV、LAA-PFV与缺血性脑卒中的发生具有一定的相关性,提示在进行房颤患者治疗时,需要充分对上述指标进行评测,并采取预防性措施,以降低缺血性脑卒中发生的风险率。
综上所述,左心耳的形态、功能与非瓣膜性心房颤动(NVAF)患者发生缺血性脑卒中具有一定相关性,左心耳相关检查有利于预测NVAF患者发生缺血性脑卒中的风险,从而可尽早给予有效干预。

