秋水仙碱改善老年充血性心力衰竭病人心功能及3年期预后的临床价值
陈 鹏,刘石琳,朱小蕾,王晓慧,冷 静
慢性充血性心力衰竭(congestive heart failure,CHF)是心血管疾病的终末阶段,也是致死及致残的重要病因[1]。尽管CHF治疗取得很大的进展,但CHF病人,特别是老年病人病死率仍较高[2]。有研究显示,CHF病人预后及心室重塑程度与体内炎症反应密切相关,因此减轻炎症反应可显著改善病人心功能及预后[3]。临床研究显示,秋水仙碱不仅具有抗痛风疗效,并且通过独特的抗炎途径降低冠心病病人主要不良心血管事件(MACE)发生率,改善预后,因此秋水仙碱广泛应用于心血管疾病[4]。国外小样本的临床研究显示,秋水仙碱可有效降低CHF病人机体炎症反应[5]。然而应用低剂量秋水仙碱能否改善老年CHF病人心功能和预后研究报道较少。本研究评估低剂量秋水仙碱改善老年CHF病人的心功能临床疗效及3年期预后结局的临床价值。
1 资料与方法
1.1 研究对象
选取2018年1月—2019年9月在我院就诊的120例老年CHF病人为研究对象,其中男66例,女54例,年龄(67.4±6.3)岁,所有病人或直系亲属均签署知情同意书。纳入标准:CHF诊断及治疗参照中华医学会心血管分会制定的《中国心力衰竭诊断和治疗指南》(2014年修订版)[6];坚持随访,临床资料完善。排除标准:罹患恶性肿瘤、脑血管意外、严重血液系统疾病及肝、肾等严重脏器功能不全;合并严重自身免疫性或感染性疾病;不能坚持随访。脱落标准:依从性差,不能配合随访;秋水仙碱治疗发生严重并发症;因出现药物不良反应后不能耐受或不愿继续接受秋水仙碱治疗。本研究经医院伦理委员会审核,并接受监督审查。
1.2 分组
按照治疗措施不同将病人分为对照组和观察组,每组60例。
1.3 治疗方法
所有病人入院后均按照临床治疗指南予以常规治疗:扩张血管,抑制交感神经及肾素-血管紧张素-醛固酮系统活性,降低心脏前后负荷,抗血小板聚集、抗凝、调脂、降压等治疗措施,药物有硝酸酯类、美托洛尔、螺内酯或双氯噻嗪、肠溶性阿司匹林、低分子量肝素、阿托伐他汀和血管紧张素转换酶抑制剂(ACEI)类降压药等。观察组在常规治疗基础上联合秋水仙碱(云南植物药业有限责任公司生产,国药准字:H53020166,规格:每片0.5 mg)口服,每次0.5 mg,每日1次。两组治疗时间均为6个月。
1.4 血清炎性指标
入院次日晨起抽取病人空腹静脉血3mL,以2 500 r/min离心15 min后,收集血清液待检。采用酶联免疫吸附法(ELISA)测定血清白介素(IL)-1β、IL-6、IL-10、N末端B型利钠肽原(NT-proBNP)及基质金属蛋白酶-1(MMP-1)水平;酶标仪(型号为Elecsys 2010型)及试剂盒均购自美国ROCH公司。
1.5 心脏彩色多普勒超声
病人入院1周内接受心脏彩色多普勒超声检查,采用彩色多普勒超声诊断仪(型号:HP-5500型)及配套的S4经胸探头,频率为2~4 MHz,左室射血分数(left ventricular ejection function,LVEF)采用双平面Simposinps法测量;左室舒张末期内径(left ventricular end-diastolic diameter,LVEDD)测量位点为标准胸骨旁长轴切面,采用脉冲多普勒于心脏四腔切面测量舒张早期最大峰值速度/舒张晚期最大峰值速度比值(the ratio of E/A,E/A)。所有病人均由同一位专业超声医师独立进行操作。心力衰竭超声指数(heart failure echocardiography index,HFEI)根据心脏彩色多普勒超声指标评估获得,具体评分标准[7]:收缩功能情况,主要指标为LVEF;左室充盈情况,主要指标为E/A值;瓣膜情况,主要指标为心瓣膜狭窄程度或反流程度;肺动脉高压情况,主要指标为三尖瓣反流最大压差值;心室重构情况,主要指标为LVEDD。每项指标1分或2分,总分5~10分, 5项超声指标分值相加得到病人的HFEI。
1.6 随访及预后
所有老年CHF病人出院后均接受随访3年,每隔2个月随访1次,以门诊、住院或上门随访,评估老年CHF病人预后结局情况,即发生MACE。MACE包括心源性死亡、严重室性心律失常、充血性心力衰竭急性发作、急性心肌梗死、不稳定型心绞痛等,其中心源性死亡、心源性休克为主要终点事件;严重室性心律失常、充血性心力衰竭急性发作、急性心肌梗死、不稳定型心绞痛为次要终点事件。
1.7 不良反应
比较两组老年CHF病人研究期间不良反应发生率,不良反应包括剧烈腹痛、腹泻、肌肉酸痛、血小板减少、感染等。
1.8 统计学处理

2 结 果
2.1 研究完成情况
观察组2例中途退出,1例缺少相关检查,资料不全;对照组4例中途退出,1例失访。共112例完成本研究,其中观察组57例,对照组55例,脱落率分别为5.0%和8.3%。
2.2 两组一般资料比较
两组年龄、性别比、体质指数(BMI)、病程、纽约心脏病协会(NYHA)心功能分级、吸烟史、饮酒史、原发内科疾病比较,差异均无统计学意义(P>0.05)。详见表1。
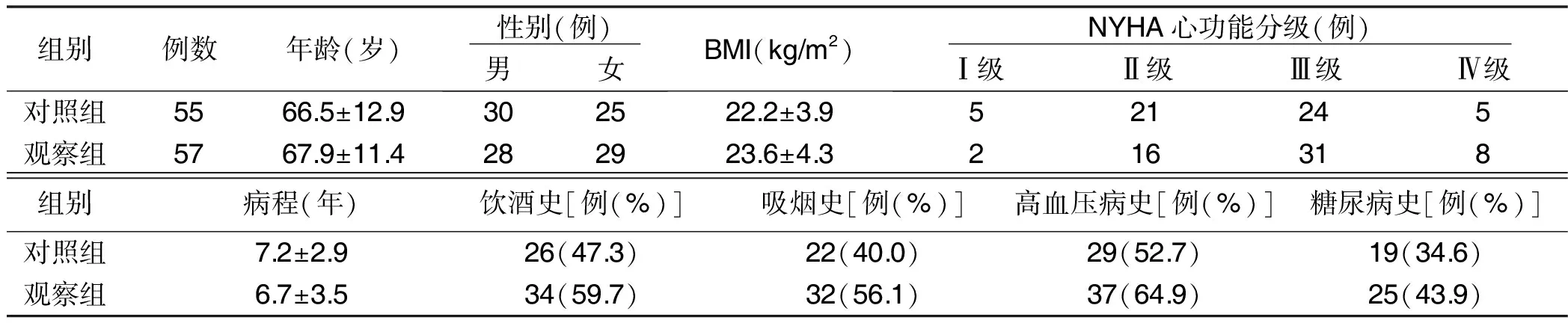
表1 两组一般资料比较
2.3 两组血清炎性指标比较
与对照组比较,观察组治疗后血清IL-1β、IL-6、IL-10、NT-proBNP、MMP-1降低,差异有统计学意义(P<0.05)。详见表2。

表2 两组治疗后血清炎性指标比较(±s)
2.4 两组治疗后心脏彩超指标比较
与对照组比较,观察组治疗后HFEI、LVEDD降低,LVEF升高,差异有统计学意义(P<0.05)。详见表3。

表3 两组治疗后心脏彩超指标比较(±s)
2.5 两组主要和次要终点事件发生率比较
随访3年,观察组主要和次要终点事件发生率均低于对照组,差异有统计学意义(P<0.05)。详见表4。
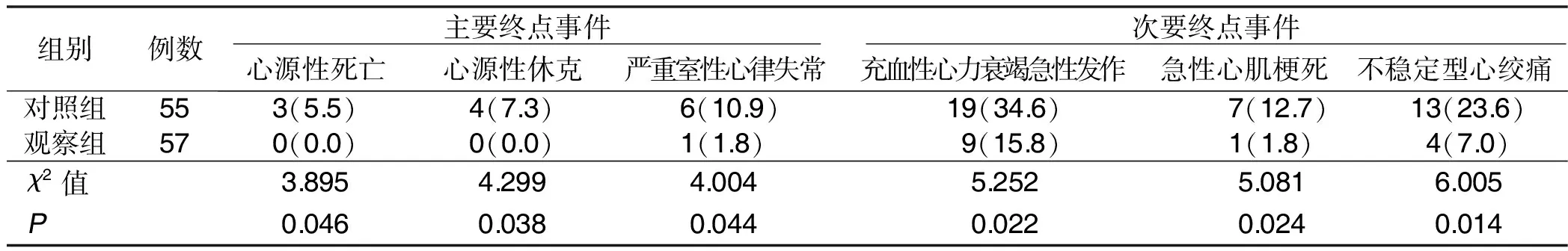
表4 两组主要和次要终点事件发生率比较 单位:例(%)
2.6 老年CHF病人MACE发生的影响因素分析
以老年CHF病人随访3年MACE发生为因变量,以低剂量秋水仙碱、NYHA心功能分级、血清炎性指标及心功能指标为自变量,进行Logistic回归分析。结果表明,低剂量秋水仙碱是保护性因素,HFEI及血清NT-proBNP是危险因素。详见表5。
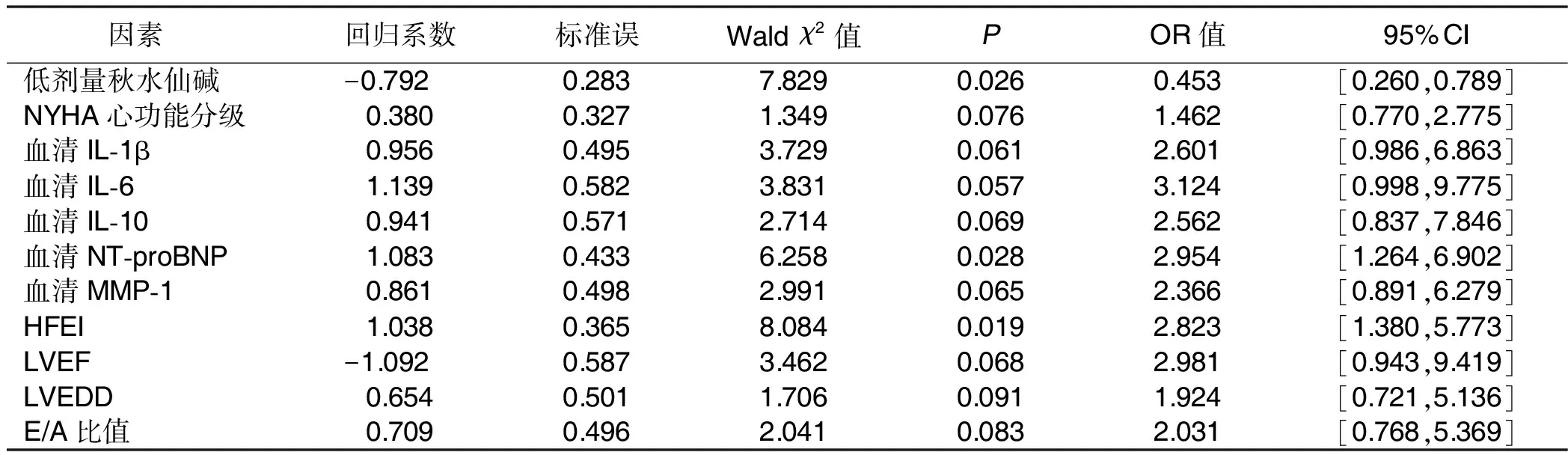
表5 老年CHF病人MACE发生的影响因素分析
2.7 两组不良反应发生率比较
两组不良反应发生率比较,差异无统计学意义(P>0.05)。详见表6。
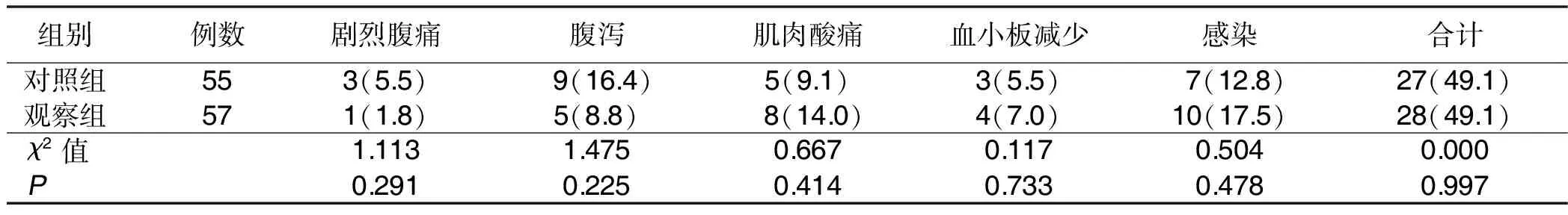
表6 两组不良反应发生率比较 单位:例(%)
3 讨 论
有研究显示,炎症反应激活在充血性心力衰竭的发生发展过程中发挥着重要作用[8]。炎症通过多种途径致使基质金属蛋白酶活性增强,损伤心肌细胞间质,诱导胶原沉积加重心脏纤维化,进而发生心室重塑,导致心室壁顺应性降低。炎性因子水平增加引起淋巴细胞、巨噬细胞的活化与浸润,加重心脏炎症反应程度,同时诱导心肌细胞肥大,促进心肌凋亡,抑制心肌收缩功能,进而对心力衰竭发展呈易化作用[9]。心力衰竭病人血清IL-1β、IL-6、IL-10等炎性因子水平升高,随着心功能改善,这些炎性因子水平降低[10]。本研究结果显示,心力衰竭病人血清炎性因子增加,与既往研究[11]结果一致。临床研究显示,NT-proBNP可提示心脏由于缺血缺氧导致的炎症加重程度[12],因此,临床不仅将其作为评估机体心室重塑和心功能水平的重要指标,也将其作为反映心力衰竭病人预后的有效指标。目前国内外多个心力衰竭临床治疗指南均建议,抑制机体炎症反应,可延缓或逆转心室重塑进程,改善病人心功能及预后结局[13]。既往选用多种抗炎药物治疗心力衰竭,临床疗效及预后结局改善不明显[14],因此选择适宜的抗炎药物对改善心力衰竭病人预后及心功能具有较好的临床意义。
秋水仙碱是一种强效抗炎药,既往常用于治疗急性痛风[15]。近年来因其抗炎作用可降低心血管风险,逐渐受到临床重视,被推荐作为治疗包括急性冠脉综合征、急性心包炎、心房颤动等心血管疾病的二线药物[16]。秋水仙碱主要作用机制是通过抑制微管蛋白聚合和微管生成及细胞黏附分子、炎症趋化因子和炎症小体活动,从而发挥抗炎效应[4]。目前,秋水仙碱在心血管疾病中的应用主要集中在冠心病治疗。一项前瞻性随机临床研究显示,秋水仙碱治疗稳定性冠心病,可缩小梗死面积,预防血管成形术后再狭窄,降低主要心血管事件发生率[17]。有研究显示,冠心病与心力衰竭均具有相似的致病机制[18],因此,认为秋水仙碱治疗心力衰竭可能有较好的临床疗效。本研究通过评估秋水仙碱治疗心力衰竭病人的临床获益情况,以期为临床治疗CHF病人提供依据。
本研究结果显示,观察组血清IL-1β、IL-6、IL-10等炎性因子水平降低,病人炎症反应被有效抑制,同时机体MMP-1显著降低,提示秋水仙碱可抑制心力衰竭病人心室重塑,与既往研究结果[19]一致。同时本研究结果显示,NT-proBNP降低,提示秋水仙碱可显著改善病人预后。秋水仙碱提高了心室收缩率和LVEF,降低了HFEI、LVEDD,表明病人心室重塑得到有效抑制,也是预后改善的基础。随访3年结果显示,秋水仙碱可降低CHF病人主要和次要终点事件发生率,表明病人预后得到改善。进一步应用多元Logsitic回归分析结果显示,低剂量秋水仙碱治疗是老年CHF病人预后的保护因素。
综上所述,低剂量秋水仙碱可有效减轻炎症反应,提高老年CHF病人心功能,改善预后,疗效可靠且安全性较好。然而本研究存在单中心、样本量和随访时间有限等不足,因此需进一步分析低剂量秋水仙碱改善长期预后的临床价值。

