留置鼻肠管与鼻胃管行肠内营养干预对重型颅脑损伤患者营养状态 并发症及预后的影响对比
曾喜云

【摘要】 目的 觀察鼻肠管、鼻胃管肠内营养对重型颅脑损伤患者营养状态、并发症及预后影响。方法 将2018年1月—2021年5月收治的68例重型颅脑损伤患者按治疗方式分为观察组、对照组,每组34例,观察组留置鼻肠管行肠内营养治疗,对照组留置鼻胃管行肠内营养治疗,治疗14 d后,分析2组患者营养指标(血红蛋白、血清总蛋白、血清白蛋白)变化,统计肠内营养相关并发症发生率,采用格拉斯哥昏迷评分(glasgow coma scale,GCS)、急性生理和慢性健康状况(acute physiology and chronic health evaluation,APACHE Ⅱ)评分评估患者病情和预后。结果 治疗14 d后,观察组血红蛋白、血清总蛋白、血清白蛋白水平均明显高于对照组(P<0.05);治疗期间,观察组肠内营养相关并发症总发生率17.65%,明显低于对照组的41.18%(P<0.05);治疗14 d后,观察组GCS评分明显高于对照组(P<0.05)、APACHE Ⅱ评分明显低于对照组(P<0.05)。结论 相比鼻胃管留置,采取鼻肠管留置下肠内营养在改善重型颅脑损伤患者营养状态、并发症风险及预后方面应用价值更高。
【关键词】 重型颅脑损伤; 肠内营养; 鼻肠管; 鼻胃管; 营养状态; 并发症
Effects of naso-intestinal tube indwelling and nasogastric tube indwelling for enteral nutrition intervention on nutritional status, complications and prognosis of severe craniocerebral injury
Zeng Xiyun. The Dongguan Eastern Central Hospital,Dongguan, Guangdong 523753
【Abstract】 Objective To observe the effects of naso-intestinal tube or nasogastric tube enteral nutrition on the nutritional status, complications and prognosis of patients with severe craniocerebral injury. Methods 68 patients with severe craniocerebral injury treated between January 2018 and May 2021 were divided into observation group and control group according to the treatment methods, with 34 cases in each group. The observation group received naso-intestinal tube indwelling for enteral nutrition therapy, and the control group was given nasogastric tube indwelling for enteral nutrition therapy. After 14 d of treatment, the changes in nutritional indicators (hemoglobin, serum total protein, serum albumin) were analyzed in the two groups, and the incidence rates of enteral nutrition-related complications were statistically analyzed. Glasgow Coma Scale (GCS) score and Acute Physiology and Chronic HealthEvaluation (APACHE Ⅱ) score were applied to evaluate the disease condition and prognosis of patients. Results After 14 d of treatment, the levels of hemoglobin, total serum protein and serum albumin in observation group were significantly higher than those in control group (P<0.05). During treatment, the total incidence rate of enteral nutrition-relatedcomplications of 17.65% in observation group was significantly lower than 32.35% in control group (P<0.05). After 14 d of treatment, the GCS score of observation group was significantly higher than that of control group (P<0.05) while theAPACHE Ⅱ score was significantly lower than that of control group (P<0.05). Conclusion Compared with nasogastric tube indwelling, enteral nutrition with naso-intestinal tube indwelling has higher application value on improving the nutritional status, risk of complications and prognosis of patients with severe craniocerebral injury.
【Key words】 Severe craniocerebral injury; Enteral nutrition; Naso-intestinal tube; Nasogastric tube; Nutritional status; Complications
中图分类号:R473.6 文献标识码:A 文章编号:1672-1721(2023)27-0019-04
DOI:10.19435/j.1672-1721.2023.27.007
重型颅脑损伤是重症医学科常见急危重症。患者因创伤应激可引起短时间内高代谢、高分解状态,患者容易出现营养不良、免疫力低下的问题,使得感染风险增加,故良好的营养支持对该类患者十分重要[1]。肠内营养作为营养支持的重要部分,在为患者提供全面、均衡营养物质,维护胃肠道功能方面具有重要价值[2]。当前肠内营养的路径有多种,其中鼻胃管因留置方便、成功率高,在临床应用十分普遍,但鼻胃管引起的反流、误吸、腹胀等并发症也居高不下[3]。相比之下,鼻肠管因留置管已过胃幽门,对减少胃潴留、食管反流有积极意义,但鼻肠管留置时需要一定技巧,且置管成本往往更高,是否应将鼻肠管作为重型颅脑损伤患者首选肠内营养途径仍存在一些争议[4]。基于此,本研究通过对比留置鼻肠管与留置鼻胃管对重型颅脑损伤患者营养状态、并发症及预后影响,旨在为临床该类患者肠内营养路径的选择提供参考。现报告如下。
1 资料与方法
1.1 一般资料 纳入2018年1月—2021年5月收治的68例重型颅脑损伤患者为研究对象。将这68例患者按治疗方式分为观察组、对照组,各34例,观察组患者男性21例,女性13例;年龄23~57岁,平均年龄(41.68±7.44)岁;格拉斯哥昏迷评分(GCS)3~8分,平均(5.18±2.06)分;创伤原因,交通事故17例,坠落伤9例,打击伤5例,其他3例;颅脑损伤类型广泛脑挫裂伤17例,脑挫裂伤伴脑血肿8例,弥漫性轴索损伤5例,颅内血肿伴脑疝4例。对照组患者男性19例,女性15例;年龄26~54岁,平均年龄(40.35±6.92)岁;GCS评分3~8分,平均(5.09±1.97)分;创伤原因,交通事故19例,坠落伤7例,打击伤7例,其他1例;颅脑损伤类型广泛脑挫裂伤16例,脑挫裂伤伴脑血肿9例,弥漫性轴索损伤7例,颅内血肿伴脑疝2例。2组患者一般资料比较差异无统计学意义(P>0.05),有可比性。纳入标准:明确颅脑外伤史及明显神经系统阳性体征;格拉斯哥昏迷评分(GCS)≤8分;拟行肠内营养治疗;家属签署知情同意。排除标准:合并上消化道出血、腹腔感染等肠内营养禁忌;体质过瘦或过度肥胖;合并恶性肿瘤、自身免疫疾病、传染性疾病、多器官功能衰竭;预期生存时间不足2周。
1.2 方法 2组患者均进行降颅内压、脑保护、维持循环稳定、保护重要脏器功能等对症支持治疗。在入院24~48 h,观察组采用鼻肠管行肠内营养支持:选择复尔凯CH10型螺旋鼻肠管,采用盲插法放置,患者取半卧位,先标记鼻肠管插入长度,即患者胸骨剑突到鼻尖、再到耳垂距离加10~15 cm;管腔注水以激活引导钢丝润滑,然后引导插入鼻肠管,保持鼻肠管头端伸直;经鼻腔将管道缓缓插入,留置长度到标记胃腔长度时,回抽胃液,听诊气过水声确保管道留置于胃内,撤出引导钢丝;鼻肠管在胃蠕动作用下8~12 h后,可自行经幽门进入十二指肠和空肠;置管24 h后行腹部X射线片,确定鼻肠管前端达空肠上段后,妥善固定,避免滑脱;未到目标位置者,在床边内窥镜辅助下操作置管。对照组经鼻胃管行肠内营养支持:选择复尔凯CH10型鼻胃管,胃管插入长度为患者胸骨剑突到鼻尖、再到耳垂距离,经鼻腔缓慢插入至标记距离,回抽胃液、听诊气过水声确保鼻胃管留置胃内。2组患者均选择瑞能肠内营养乳剂(华瑞制药,国药准字H20040723,规格500 mL),经注射泵匀速滴入,初始滴速在20~40 mL/h,患者耐受后,可增加至60~80 mL/h,最高摄入量在1 500 mL/d,能量不足者经肠外营养补充,输注时采用输液增温器维持营养液37~40 ℃。
1.3 观察指标 (1)营养指标。分别于治疗前、肠内营养治疗14 d后,采集患者外周静脉血,送检验科检测血红蛋白、血清总蛋白、血清白蛋白水平。(2)并发症。记录和计算2组患者治疗期间反流、误吸、胃潴留、腹泻或腹胀、肺部感染等并发症发生率。(3)预后。比较2组患者治疗前、治疗14 d后GCS评分、急性生理和慢性健康状况(APACHE Ⅱ)评分变化。GCS评分包括睁眼(自发睁眼、听吩咐睁眼、疼痛刺激睁眼、无睁眼分别计4、3、2、1分)、语言(正常交流、言语错乱、只能说出单词、只能发音、无发音分别计5、4、3、2、1分)、动作(按吩咐动作、对疼痛刺激定位反应、对疼痛刺激屈曲反应、异常屈曲、异常伸展、无反应分别计6、5、4、3、2、1分)3个部分,评分范围3~15分,得分越低,表明意识障碍越严重。APACHE Ⅱ量表包括急性生理部分(体温、平均动脉压、心率、呼吸、氧合作用、动脉血pH值、碳酸氢根离子、血钠、血钾、血肌酐、红细胞压积、白细胞计数等12项内容,各项计分0~4分)、年龄(≤44、45~54、55~64、65~74、≥75岁分别计1、2、3、4、5、6分)、慢性健康状态(无器官衰竭、常规手术前存在器官衰竭或免疫抑制计2分、急診手术前或无手术但存在器官衰竭或免疫抑制计5分),得分越高,表明病情越严重。
1.4 统计学方法 采用SPSS 17.0统计学软件处理数据,计量资料以x±s表示,采用t检验;计数资料采用χ2检验;P<0.05为差异有统计学意义。
2 结果
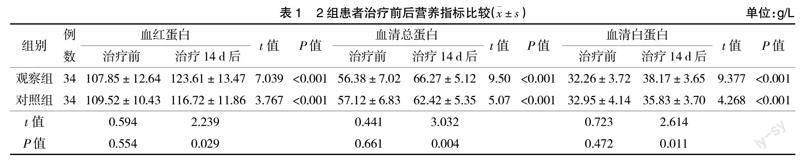
2.1 营养指标 治疗14 d后,2组患者血红蛋白、血清总蛋白、血清白蛋白水平均较治疗前升高(P<0.05),且观察组各指标均明显高于对照组(P<0.05),见表1。
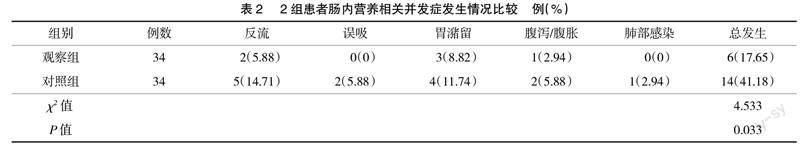
2.2 并发症发生情况 治疗期间,观察组患者肠内营养相关并发症总发生率为17.65%,明显低于对照组的41.18%(P<0.05),见表2。
2.3 病情严重程度评分 治疗14 d后,2组患者GCS评分均较治疗前升高(P<0.05);APACHE Ⅱ评分较治疗前下降(P<0.05),且观察组患者GCS评分明显高于对照组(P<0.05),APACHE Ⅱ评分明显低于对照组(P<0.05),见表3。
3 讨论
重型颅脑损伤作为一种重大创伤应激,可使得机体代谢亢进,机体储存营养物质将被消耗殆尽,需及时补充能量满足代谢需求,而患者早期无法自主进食,因此营养支持治疗成为该类患者重要的治疗内容[5]。肠内营养可提供更全面营养物质,且有维持患者正常消化功能、肠道屏障功能以及肠道菌群平衡等优势,是多类重症患者的首选营养支持方案[6]。对于重型颅脑损伤患者而言,机体在强烈创伤应激后,会出现血液重新分布,引起胃肠道低灌注损伤,加上自主神经功能紊乱,该类患者往往存在不同程度胃肠功能障碍,故在行肠内营养治疗时容易出现反流、误吸、胃潴留、腹泻等并发症,误吸还可引发肺部感染,使得患者病情进一步加重[7]。如何在保障患者营养支持同时降低并发症发生是临床关注重点。
既往鼻胃管因留置方便在临床肠内营养中广泛应用,但其在重型颅脑损伤等容易合并胃肠动力障碍患者中的应用弊端也较为突出。一方面,鼻胃管置管位置较浅,可直接增加患者反流、误吸等风险;另一方面,营养液注入胃部还需接受胃部消化,再经胃肠蠕动传递至小肠吸收,既可能加重胃部刺激,增加患者不耐受性,又可能导致一部分营养成分被胃酸破坏或流失,最终影响营养吸收[8]。相比之下,鼻肠管置管末端置于远端十二指肠或空肠内,与胃及近端十二指肠神经支配不同,其功能受颅内高压、自主神经紊乱影响更小;营养液输注略过胃部,可明显减轻胃黏膜刺激,并减少因胃肠动力障碍引起的胃潴留、反流和误吸,确保营养液连续、完全供给;而且小肠直接吸收营养可避免营养成分流失,利于营养全面吸收[9]。这些优势可以解释本研究观察组患者治疗后营养指标优于对照组(P<0.05)。鼻肠管管径细,刺激小,且经鼻肠管营养液输注远离咽喉支气管,加上幽门、屈氏韧带括约作用,故发生反流、误吸、腹胀风险更低。还有文献指出[10],经鼻肠管肠内营养能改善肠黏膜屏障功能,抑制肠道病原菌繁殖及菌群移位,降低肠源性感染风险。这些优势可以解释本研究观察组肠内营养相关并发症发生率较对照组更低(P<0.05)。本研究采用GCS评分、APACHE Ⅱ评分变化对患者病情及预后进行评估,发现观察组治疗14 d后GCS评分明显高于对照组,而APACHE Ⅱ评分明显低于对照组(P<0.05)。提示行鼻腸管营养支持对改善患者病情及预后有积极意义,可能与患者营养吸收更好、并发症发生率更低有关。
综上所述,对重型颅脑损伤患者留置鼻肠管行肠内营养治疗较鼻胃管肠内营养在增强患者营养状态、降低并发症风险、改善病情及预后方面更具优势,值得临床应用。
参考文献
[1] 吴雷,彭艳.重型颅脑损伤病人肠内营养相关性腹泻规范化处理流程的应用研究[J].肠外与肠内营养,2019,26(4):228-232.
[2] 范盾聪,赵振华,孙丹青.早期高能量密度肠内营养对重型颅脑损伤病人肺部感染的影响[J].肠外与肠内营养,2020,27(1):28-32.
[3] 杨静,阎晋豫.留置鼻肠管及鼻胃管对脑血管意外患者肠内营养并发症的影响对比分析[J].沈阳医学院学报,2020,22(2):132-134.
[4] 王翠娥,陈祥荣,朱蓉蓉,等.鼻肠管与鼻胃管肠内营养对重型颅脑损伤患者预后和并发症、炎症反应和肠黏膜屏障功能的影响[J].中华神经医学杂志,2017,16(6):599-603.
[5] 贾春燕,卢放,池礼捷,等.重型颅脑损伤患者序贯式营养治疗与单纯肠内营养在护理中的运用对比分析[J].实用心脑肺血管病杂志,2020,28(增刊):222-223.
[6] 张寒珏,程芮.重型颅脑损伤病理生理改变与肠内营养支持疗法[J].武警医学,2017,28(2):211-214.
[7] 陈飞翔,徐超,张存海.重型颅脑损伤机械通气患者留置鼻肠管进行肠内营养的效果分析[J].中华危重病急救医学,2018,30(1):57-60.
[8] 李晨露,程云,赵丽蓉,等.经鼻胃管喂养临床实践指南的临床应用[J].中华护理杂志,2017,52(8):905-910.
[9] 王小林,鲁峻,降建新.鼻肠管肠内营养治疗重型创伤性脑损伤的临床疗效及预后[J].医学临床研究,2019,36(12):2352-2354,2357.
[10] 王兰,李清念,黄素芳,等.重型颅脑损伤患者行鼻胃管与鼻肠管肠内营养所致并发症Meta分析[J].护理学杂志,2020,35(3):80-83.
(收稿日期:2023-06-18)

