经导管主动脉瓣置换术后谵妄发生的危险因素及其预测模型构建
姚璐璐,胡迪,夏艳玲
(华中科技大学同济医学院附属同济医院心血管内科,湖北武汉,430030)
主动脉瓣狭窄是老年人群常见心脏瓣膜疾病,65 岁以上人群患病率2%~7%[1-2]。有症状的严重主动脉狭窄若救治不及时,预后极差,2 年死亡率高达50%[3]。经导管主动脉瓣置换术(transcatheter aortic valve replacement,TAVR)是目前临床治疗主动脉狭窄的首选方式,最近指南也建议将其适应症扩大到手术风险较低的患者[4-6]。但TAVR 手术具有操作复杂、创伤大等特点,同时由于手术过程的高应激和复杂性,TAVR 术后约26%~52%患者发生谵妄[7]。TAVR 术后谵妄可延长患者术后住院时间,降低患者术后认知功能,增加患者死亡风险,据统计TAVR术后谵妄发生患者1 年、3 年、5 年生存率较无谵妄患者降低7.2%、20.0%、39.1%[8]。既往研究显示[9-10],年龄、脑血管疾病、糖尿病等可增加心脏外科术后患者谵妄发生风险,但心脏外科手术中的TAVR 手术尚不明确。本研究通过探讨TAVR 术后谵妄发生的危险因素,构建TAVR 术后谵妄发生的预测模型,并分析其预测效能,为TAVR 术后谵妄发生的早期识别提供理论依据,现将方法和结果报道如下。
1 对象与方法
1.1 研究对象
采用便利抽样法,选择2021 年1 月至2022 年11 月本院拟行TAVR 治疗的159 例患者为研究对象。样本量计算:参照计算公式,根据预实验,结局事件发生率为0.40,真实结果误差范围为0.08,考虑约10%的脱落率。最终纳入159 例患者。纳入标准:①符合主动脉瓣狭窄的诊断标准[11],并经超声心动图确诊;②年龄50~75 岁,首次行TAVR 术治疗;③患者和(或)家属签署知情同意书。排除标准:①术前存在认知功能障碍或存在谵妄病史、精神病史、癫痫病史者;②合并严重心、肝、肾疾病,恶性肿瘤,免疫系统疾病或感染者;③合并酒精、药物等成瘾性者。剔除标准:未能成功实施TAVR 手术或术后死亡者;术中平均动脉压(mean arterial pressure,MAP)降低30%以上且持续时间超过5min,失血量超过1500mL 者。本研究已获取医院伦理委员会审批,伦理审批号为TJ-C20200140。
1.2 方法
所有患者TAVR 手术均在全麻条件下由同一组医生完成,术后所有受试者均接受强心、抑酸、抗感染、维持水电解质及预防心律失常等治疗。同时术后均由同一组护士予以TAVR 术后常规护理。
1.3 资料收集
一般人口学资料:患者年龄、性别、体质量指数(body mass index,BMI)等。既往史:长期吸烟史、长期饮酒史、糖尿病史、高血压病史、高脂血症病史、脑血管病史等。临床特征资料:手术指标、手术时间、体外循环时间、主动脉阻断时间、术中出血量、术中右美托咪定使用情况。术后指标麻醉清醒后氧合指数(PaO2/FiO2)、血红蛋白水平、血乳酸值、白细胞计数增高比例、左心室射血分数、术后机械通气时间、血管活性药物(肾上腺素、去甲肾上腺素)使用情况。
1.4 TAVR术后谵妄的判定标准
患者麻醉清醒后至患者出院时,由责任护士于每日晨起7 时及晚上19 时参照欧洲麻醉学会2017年《基于循证和专家共识的术后谵妄指南》[12]中关于术后谵妄的评价标准进行评估。标准具体内容:①患者TAVR 术后出现精神状态改变;②患者TAVR术后出现意识水平改变;③患者TAVR 术后出现注意力障碍;④患者TAVR 术后出现思维紊乱。患者出现①+②+③或①+③+④即可诊断发生术后谵妄。
1.5 统计学方法
数据采用SPSS 20.0 统计软件进行统计学分析。符合正态分布的计量资料采用()表示,组间比较采用t检验;不符合正态分布的采用中位数和四分位间距表示,组间比较采用秩和检验;计数资料采用例数和百分比表示,组间比较采用χ2检验,等级资料比较采用秩和检验;多因素分析采用Logistic 回归分析,绘制受试者工作特征(ROC)曲线下面积来验证模型的预测效果,采用Nomogram 图对模型进行可视化,采用Bootstrap 自抽样1 000 次进行内部验证,Nomogram 图及内部验证图采用R 4.1.3 绘制采用补充内部验证方法;以P<0.05 为差异具有统计学意义。
2 结果
2.1 TAVR术后谵妄发生率
159 例TAVR 术后患者中58 例发生谵妄,发生率36.48%。
2.2 TAVR术后谵妄组和非谵妄组患者的一般资料、既往用药及临床特征比较
TAVR 术后谵妄组和非谵妄组患者的一般资料、既往用药及临床特征比较见表1。由表1 可见,两组患者年龄、糖尿病史、高血压病史、手术时间、体外循环时间、术中出血量、术后机械通气时间比较,差异具有统计学意义(均P<0.05);谵妄组患者的PaO2/FiO2、左心室射血分数低于非谵妄组(均P<0.05),两组患者的性别、BMI、长期吸烟史、长期饮酒史等其他项目比较,差异无统计学意义(均P>0.05)。
表1 TAVR术后两组患者的一般资料、既往用药及临床特征比较(,n/%)
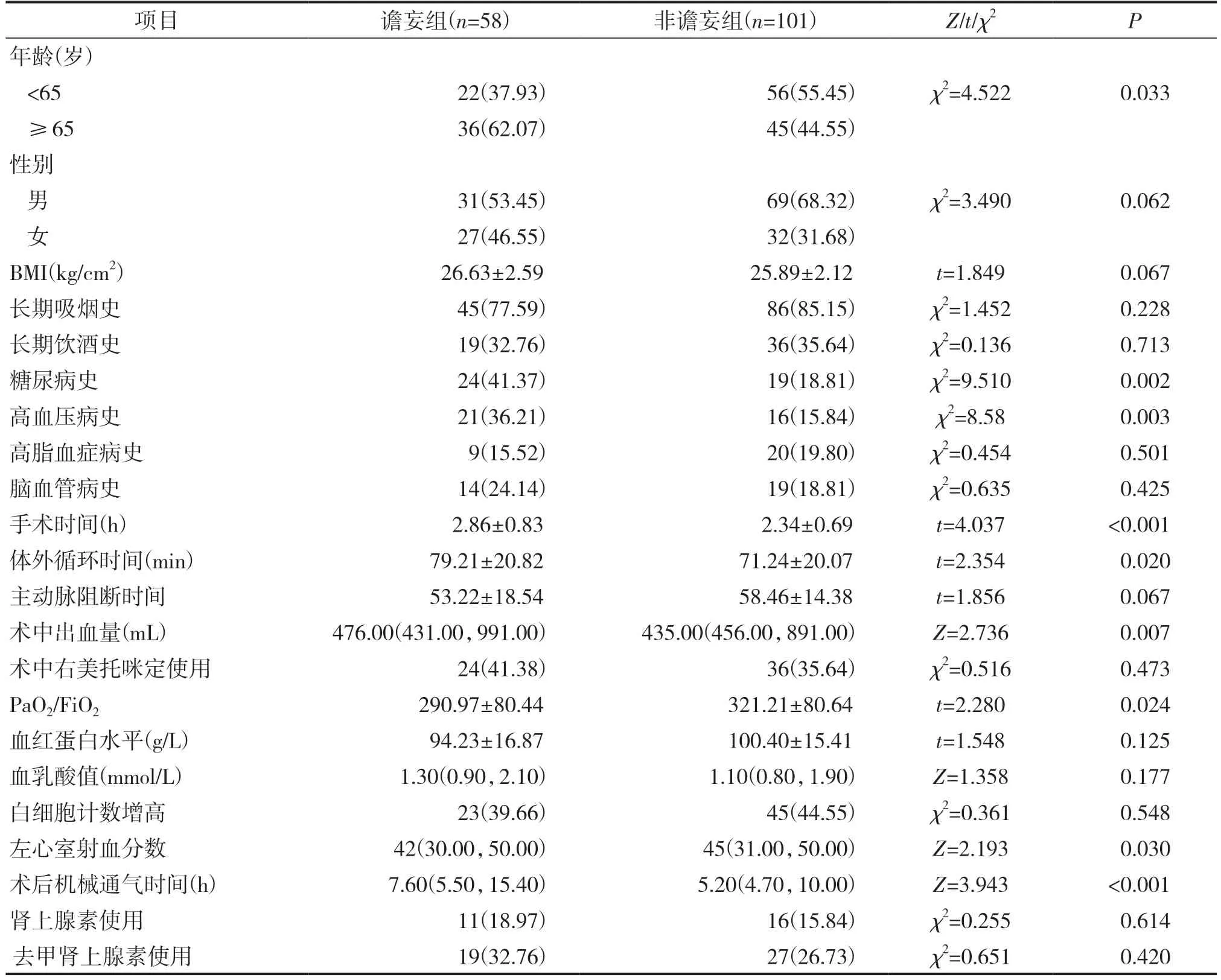
表1 TAVR术后两组患者的一般资料、既往用药及临床特征比较(,n/%)
注:PaO2/FiO2 为氧合指数,体质量指数(Body Mass Index,BMI)。
项目谵妄组(n=58)非谵妄组(n=101)Z/t/χ2 P年龄(岁)<6522(37.93)56(55.45)χ2=4.5220.033≥6536(62.07)45(44.55)性别男31(53.45)69(68.32)χ2=3.4900.062女27(46.55)32(31.68)BMI(kg/cm2)26.63±2.5925.89±2.12t=1.8490.067长期吸烟史45(77.59)86(85.15)χ2=1.4520.228长期饮酒史19(32.76)36(35.64)χ2=0.1360.713糖尿病史24(41.37)19(18.81)χ2=9.5100.002高血压病史21(36.21)16(15.84)χ2=8.580.003高脂血症病史9(15.52)20(19.80)χ2=0.4540.501脑血管病史14(24.14)19(18.81)χ2=0.6350.425手术时间(h)2.86±0.832.34±0.69t=4.037<0.001体外循环时间(min)79.21±20.8271.24±20.07t=2.3540.020主动脉阻断时间53.22±18.5458.46±14.38t=1.8560.067术中出血量(mL)476.00(431.00,991.00)435.00(456.00,891.00)Z=2.7360.007术中右美托咪定使用24(41.38)36(35.64)χ2=0.5160.473 PaO2/FiO2290.97±80.44321.21±80.64t=2.2800.024血红蛋白水平(g/L)94.23±16.87100.40±15.41t=1.5480.125血乳酸值(mmol/L)1.30(0.90,2.10)1.10(0.80,1.90)Z=1.3580.177白细胞计数增高23(39.66)45(44.55)χ2=0.3610.548左心室射血分数42(30.00,50.00)45(31.00,50.00)Z=2.1930.030术后机械通气时间(h)7.60(5.50,15.40)5.20(4.70,10.00)Z=3.943<0.001肾上腺素使用11(18.97)16(15.84)χ2=0.2550.614去甲肾上腺素使用19(32.76)27(26.73)χ2=0.6510.420
2.3 TAVR术后患者谵妄发生的危险因素分析
以是否发生谵妄为因变量,是否发生谵妄(是=1,否=0),年龄(<65 岁=0,≥65 岁=1)、糖尿病史(是=1,否=0)、高血压史(是=1,否=0)、手术时间、体外循环时间、术中出血量、术后机械通气时间、PaO2/FiO2、左心室射血分数等连续性变量采用实测值作为自变量进行Logistic 回归分析结果显示,年龄≥65 岁(OR=1.241)、糖尿病史(OR=1.455)、手术时间长(OR=1.182)、术后机械通气时间长(OR=1.189)是TAVR 术后谵妄发生的危险因素(均P<0.05),高PaO2/FiO2(OR=0.731)是TAVR 术后谵妄发生的保护因素(P<0.05),见表2。

表2 TAVR术后谵妄发生影响因素的Logistic回归分析(n=159)
2.4 TAVR术后谵妄发生预测模型的效能分析

图1 TAVR术后患者谵妄发生风险的Nomogram图预测模型
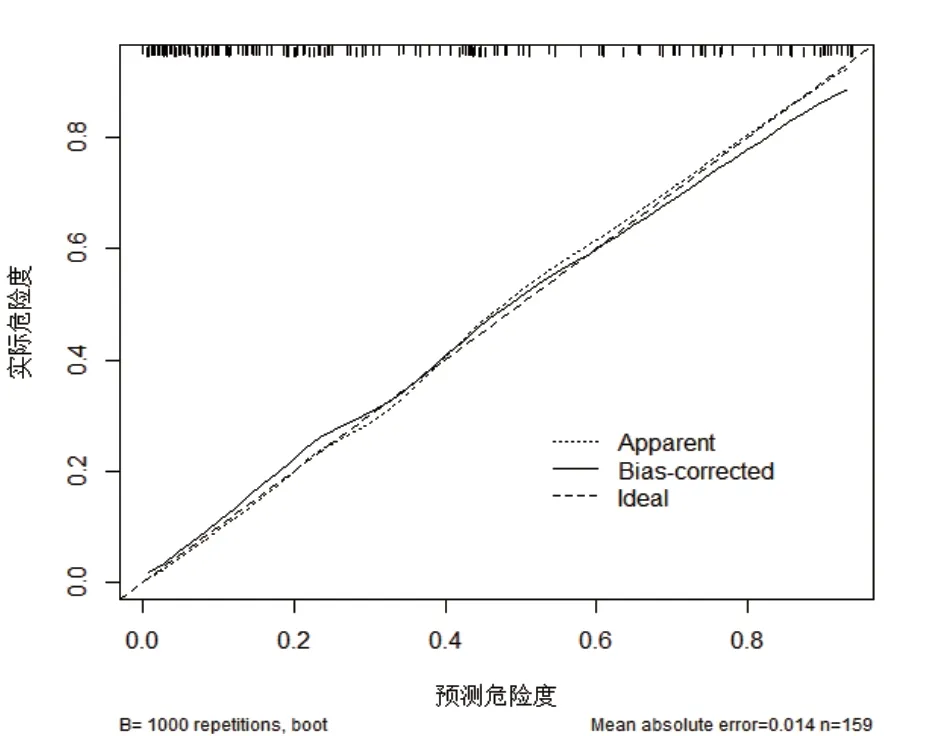
图2 TAVR术后谵妄发生预测模型的内部验证曲线
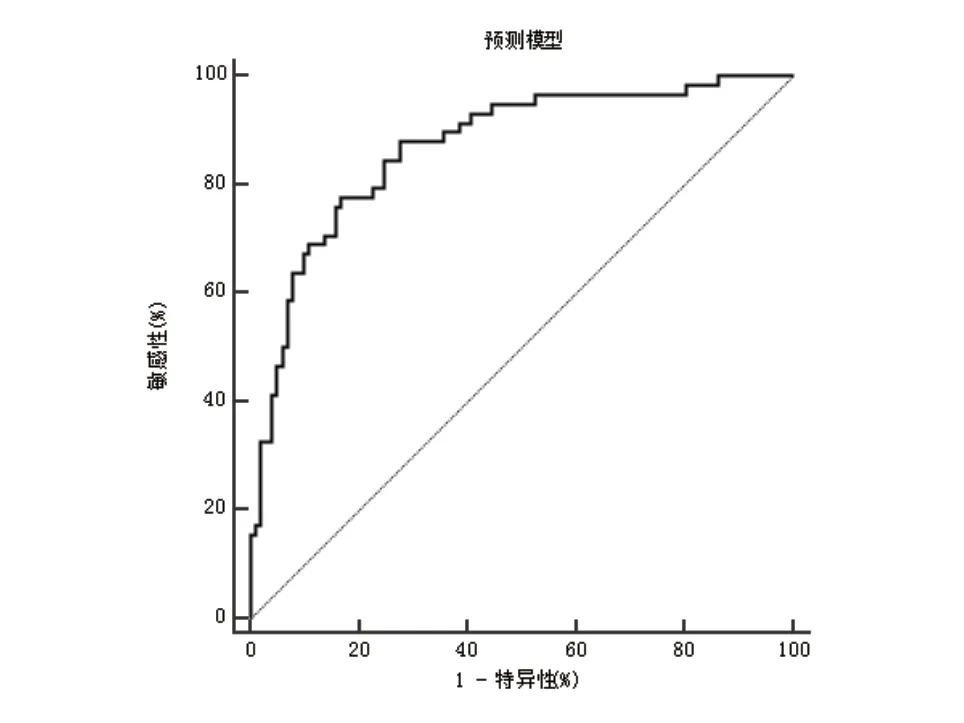
图3 TAVR术后谵妄发生预测模型的ROC 曲线
3 讨论
3.1 TAVR患者术后谵妄发生率较高
本研究结果显示,TAVR 术后患者谵妄发生率为36.48%,处中高水平,与国内外心脏外科手术文献报道一致(18%~50%)[13-14]。术后谵妄发生主要与神经递质系统紊乱,炎性反应增强,血流动力学改变及电解质、代谢紊乱有关。而本研究纳入的患者年龄集中在50~75 岁,属中老年人群,患者可能伴不同生理性炎性反应、血流动力学改变及电解质、代谢紊乱,本研究还排除了术前存在认知功能障碍或存在谵妄病史、精神病史、癫痫病史的患者,以上因素可能导致TAVR 术后患者谵妄发生率处中高水平。此外,TAVR 虽是一种微创介入手术,但其操作极其复杂,手术时间长,长时间的镇痛、镇静药物影响患者乙酰胆碱、肾上腺素受体、γ-氨基丁酸等活性,影响患者神经递质系统,增加TAVR 术后患者谵妄发生风险。同时,TAVR 术术中体外循环技术严重影响患者血流动力学水平,导管置入过程中对血管的机械损伤可加剧患者炎性反应;术中经静脉通路输注大量生理盐水及生命支持药物,增加患者电解质及代谢紊乱风险,导致TAVR 术后患者谵妄发生率为较高。
3.2 TAVR患者术后谵妄发生的危险因素分析
3.2.1 年龄 研究发现[15],60岁、70岁、80岁和90岁以上的患者谵妄发生风险分别为2.6%、4.5%、7.0%和9.4%。另一项关于急性A型主动脉夹层患者的研究表明[16],年龄每增长1岁,患者谵妄风险增加0.24倍。神经炎症会随随着年龄的增长而增加,而本研究中谵妄组患者的年龄≥65岁患者占比62.07%;TAVR手术时间长,操作复杂,会进一步加重高龄患者的神经炎性反应,而高度神经炎症反应是个体发生谵妄的风险因子。此外,较高年龄患者对TAVR术中的镇痛、镇静麻醉药物,如苯二氮卓类药物的耐受性更低,TAVR手术中镇痛、镇静需求高,术后机械通气支持治疗时间也较长,相关麻醉药物使用较大,导致麻醉药物对高龄TAVR手术患者乙酰胆碱活性、多巴胺、去甲肾上腺素活性、γ-氨基丁酸活性等的影响更高。另外,机械通气支持治疗对患者血流动力学、电解质及代谢的影响也更明显,进而导致高龄患者TAVR术后谵妄发生风险更高[17]。
3.2.2 糖尿病 糖尿病患者患痴呆症的风险增加50%~140%,认知能力下降的风险增加20%~50%[18]。TAVR术中存在炎性反应增强,血流动力学水平等改变,而高血糖状态可进一步加重患者血管及神经炎性反应,糖尿病还可通过代谢途径增加TAVR手术患者代谢紊乱风险;此外,TAVR术中长时间的镇静、镇痛状态可降低患者大脑氧供状态,减慢大脑神经传导、代谢物质交换速度,而糖尿病以神经传导减慢、皮质萎缩增加和脑代谢物浓度改变为特征,会进一步影响患者神经传导速度及代谢物质交换,减慢患者神经和运动速度,降低患者注意力和执行功能(如计划注意力、工作记忆和解决问题能力),增加患者TAVR术后患者谵妄发生风险[19]。
3.2.3 手术时间 TAVR手术创伤性操作可增加患者应激损伤,引发全身炎症反应,而随手术时间的延长,机体长时间暴露于镇痛、镇静等麻醉药物及手术室低温条件中,会进一步加重患者应激反应及全身炎症反应,全身炎症介质可穿过血脑屏障,激活大脑小胶质细胞,引起神经炎症;此外,TAVR手术时间越长,所需麻醉药物剂量越高,对患者大脑神经功能的影响越大,增加TAVR术后患者谵妄发生风险[20]。较长的手术时间是术后新发谵妄的危险因素[21]。
3.2.4 术后机械通气时间及PaO2/FiO2TAVR术中需常规进行体外循环支持及机械通气支持治疗,但多数患者术后可快速脱离机械通气支持治疗,若患者术后机械通气时间延长,表明患者术后呼吸功能恢复欠佳,存在PaO2/FiO2低下等问题,PaO2/FiO2越低TAVR术后患者缺氧越严重,内环境紊乱越明显,脑组织的氧供应减少,大脑作为对缺氧最敏感的器官,大脑缺氧后可引起神经功能障碍,增加患者TAVR术后谵妄发生风险。研究发现[22],约60%~80%机械通气患者术后发生谵妄。同时,镇静是接受机械通气患者常用的治疗方法,镇静可导致颅神经系统功能障碍,影响对刺激的反应,诱发谵妄。
3.3 预测模型的实用性和科学性分析
基于TAVR 术后谵妄发生的危险因素构建的TAVR 术后谵妄发生预测模型,预测TAVR 术后谵妄发生的曲线下面积为0.868,特异度为83.17%,灵敏度为77.59%。基于高龄、糖尿病史、手术时间、术后机械通气时间及PaO2/FiO2水平构建的TAVR 术后谵妄发生预测模型可用于TAVR 术后谵妄发生的预测中。因此,在临床干预过程中,应加强对拟行TAVR手术治疗的年龄大的患者的干预,并严格控制糖尿病患者血糖在主动脉瓣狭窄的生理范围内,并实时掌握患者氧合指数水平,保证充足供氧,改善缺氧状态,缩短术后机械通气时间,以减少谵妄发生风险。
4 结论
综上所述,高龄、糖尿病史、手术时间、术后机械通气时间及PaO2/FiO2水平是TAVR 术后谵妄发生的影响因素,基于此构建的预测模型可预测TAVR术后谵妄的发生。

