风湿免疫性疾病患者医院感染影响因素分析
余艳芬 莫顺华 黄镇


【摘要】 目的 探讨风湿免疫性疾病患者发生医院感染(HAI)的影响因素。方法 回顾性分析2018年2月—2020年7月东莞市东城医院和东莞市莞城人民医院收治的248例风湿免疫性疾病患者临床资料,分析其HAI影响因素。结果 248例风湿免疫性疾病患者患HAI 24例(9.67%)。单因素分析显示:使用免疫抑制剂、住院时间、预防性使用抗菌药物、侵入性操作、淋巴细胞计数减少与风湿免疫性疾病患者发生HAI有关(P<0.05);多因素分析显示:使用免疫抑制剂、住院时间≥30 d、侵入性操作、预防性使用抗菌药物、淋巴细胞计数减少是风湿免疫性疾病患者发生HAI的独立危险因素(P<0.05)。结论 风湿免疫性疾病患HAI与免疫抑制剂使用、侵入性操作、住院时间、淋巴细胞计数、预防性使用抗菌药物密切相关,临床需加以重视。
【关键词】 风湿免疫性疾病;医院感染;影响因素;防治
中图分类号:R593.2 文献标识码:A
文章编号:1672-1721(2023)11-0127-03
DOI:10.19435/j.1672-1721.2023.11.042
风湿免疫性疾病是多种风湿病的统称,主要由免疫系统功能紊乱所致,其发生与遗传因素、环境因素、激素水平和感染等有关,患病率高且难以治愈[1-2]。因院内患者众多,基础条件差、自我防范意识差,医院感染(healthcare associated infection,HAI)发生率明显上升,成为风湿免疫性疾病治疗的障碍,可延长住院时间,严重时促进病情恶化[3-4]。本研究回顾性分析248例风湿免疫性疾病患者的临床资料,探讨风湿免疫性疾病患者发生HAI相关危险因素,报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年2月—2020年7月东莞市东城医院和东莞市莞城人民医院收治的248例风湿免疫性疾病患者的临床资料,男103例,女145例;年龄18~79岁,平均年龄(50.21±6.12)歲;病程9个月~36年,平均(8.32±2.14)年;住院时间10~69 d,平均(30.14±3.14)d;基础疾病:银屑病关节炎48例,系统性红斑狼疮94例,类风湿关节炎26例,皮肤炎64例,其他16例。纳入标准:具备正常的认知功能、语言交流能力,可配合完成相关调查者;临床资料完整;年龄≥18岁。排除标准:合并心肺功能不全、肝肾功能障碍;哺乳期或妊娠期女性;精神疾患;存在急慢性感染者;入院前存在肺部感染;病情危重或处于急性发作期;合并其他免疫系统疾病。
1.2 方法 以调查问卷方式收集入组患者资料,包括性别、年龄、住院时间、使用免疫抑制剂、基础疾病、侵入性操作、淋巴细胞计数、预防性使用抗菌药物、是否出现HAI等。HAI诊断标准[5]:(1)医院内获得感染,存在感染症状与体征,排除非感染因素的腹泻、发热、尿痛、咽痛、尿频、肺部有湿啰音、咳嗽等;(2)脓尿;(3)胸部X线片检查存在肺部炎症;(4)血白细胞升高;(5)尿液或痰液等分泌物中存在致病菌。符合上述≥1项即可评定为HAI。
调查前告知患者本次调查的目的、意义和问卷填写注意事项等,征得其同意后发放问卷,由患者独立填写完成。若填写过程中遇到歧义问题或不理解问题,则由调查者解释说明;若患者因文化程度、视力等因素无法自行填写,可由调查人员逐一阅读问卷内容,按照患者的回答代填。问卷填写时间控制为30~40min,填写过程中不给予任何形式干扰,填写完成后当场回收,检查问卷,剔除填写不完整问卷。本次共发放问卷253份,有效回收248份,有效回收率为96.84%。
1.3 观察指标 分析风湿免疫性疾病患者发生HAI的影响因素。
1.4 统计学方法 应用SPSS 21.0统计学软件分析数据,计数资料以百分比表示,采用χ2检验,多因素分析使用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 风湿免疫性疾病患者HAI发生现状 248例风湿免疫性疾病患者发生HAI 24例(9.67%),其中上呼吸道感染10例,下呼吸道感染4例,皮肤软组织感染2例,泌尿道感染3例,胃肠道感染1例,血液感染2例,其他感染2例。
2.2 风湿免疫性疾病患者发生HAI的单因素分析 使用免疫抑制剂、住院时间、预防性使用抗菌药物、侵入性操作、淋巴细胞计数减少与风湿免疫性疾病患者发生HAI有关(P<0.05);年龄、基础疾病、性别与风湿免疫性疾病患者发生HAI无关(P>0.05),见表1。
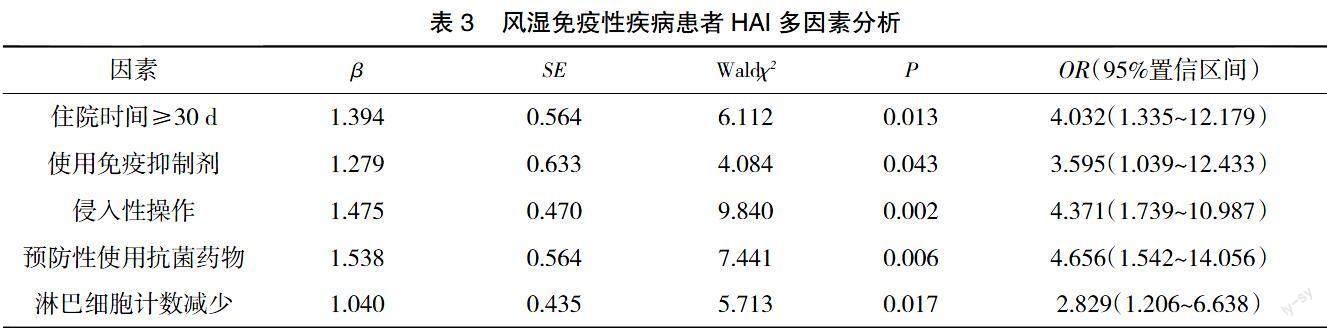
2.3 风湿免疫性疾病患者发生HAI的多因素分析 使用免疫抑制剂、住院时间≥30 d、侵入性操作、预防性使用抗菌药物、淋巴细胞计数减少是风湿免疫性疾病患者发生HAI的独立危险因素(OR>1且P<0.05),见表2、表3。
3 讨论
风湿免疫性疾病可影响关节、骨、肌肉及其周围软组织,如血管、筋膜、肌腱、滑膜、神经等,免疫炎症反应诱发的血管炎或抗原抗体复合物沉积是其基本病理改变,主要临床表现为关节痛、发热、皮疹等[6-7]。因风湿免疫性疾病患者免疫功能较差,且免疫抑制剂和糖皮质激素是临床治疗的两种主要药物,当患者短期内大量用药时,易造成机体代谢功能紊乱,极易发生HAI,增加治疗难度,影响病情恢复[8-9]。本研究中,248例风湿免疫性疾病患者发生HAI 24例(9.67%),提示风湿免疫性疾病患者并发HAI风险较高。早期充分了解风湿免疫性疾病患者发生HAI相关影响因素,对于干预措施的制定、疾病早期恢复具有积极意义。
本研究结果显示,使用免疫抑制剂、住院时间≥30 d、侵入性操作、預防性使用抗菌药物、淋巴细胞计数减少是风湿免疫性疾病患者发生HAI的独立危险因素(P<0.05)。分析原因:(1)使用免疫抑制剂。风湿免疫性疾病属于终身性疾病,需长期使用免疫抑制剂治疗。其可对机体正常体液与细胞免疫形成抑制,降低宿主免疫功能,降低抗病原菌侵袭能力,易发生HAI[10-11]。(2)住院时间≥30 d。住院期间陪护、探视人员较多,病房人员流动大,尘埃、微生物飞扬,易出现空气污染。患者长期处于该环境下,会增加与医院内病原菌接触机会,提高感染风险。同时住院时间越长则患者病情更为严重,相应地增加侵入性操作,也会提高HAI发生风险[12-13]。(3)侵入性操作。侵入性操作会损害机体防御功能,为致病菌入侵提供有利条件;同时病原菌可能会随着医疗器械进入体内,易导致患者出现HAI[14-15]。(4)预防性使用抗菌药物。抗菌药物会对机体功能造成影响,并会将敏感非致病菌杀灭,造成机体菌落失衡,促进大量对抗生素不敏感的条件致病菌繁殖并侵袭,甚至会对肝肾造成不良作用,降低抵抗力,可能会引起多药耐药菌感染和增加病原菌耐药性、致病菌数量,易诱发HAI[16]。(5)淋巴细胞计数减少。淋巴细胞数量减少时机体易出现免疫抑制状态,难以有效调控特异性免疫反应,降低免疫功能,抵抗病原体能力也随之下降,可能会增加HAI发生风险。
针对上述因素,临床需加强护理干预,具体如下:(1)患者入院后实施全面检查,积极筛查HAI发生的高危因素,密切监测存在高危因素患者。加强饮食干预,叮嘱患者多食新鲜蔬菜、水果和富含蛋白质类食物,增加机体营养;并叮嘱患者运动锻炼,早期每日运动量保持在15~30 min,随着病情改善可逐渐增加运动量,运动强度以患者耐受为宜,防止出现过量运动现象,以提高抵抗力。(2)同一病房安排同类疾病患者,病房定时通风,确保空气新鲜和室内温度、湿度适宜,严格控制陪护人数;严格遵守无菌操作规程和消毒隔离制度,避免出现交叉感染。若患者出现肛周感染、发热、持续性咳嗽等情况,及时告知医师,遵医嘱实施早期感染预防控制。(3)明确住院指征,尽量减少不必要的住院或留院观察,缩短住院时间。(4)尽可能减少侵入性诊疗操作,缩短静脉导管留置时间,针对长期留置导管患者需加强导管冲洗、引流,强化无菌操作规范性。(5)合理使用抗菌药物、免疫抑制剂,抗菌药物使用前可先行药敏试验,按照检测结果选择敏感药物,提高治疗有效性。(6)加强基础护理,如保持衣物、被褥等用品清洁、干燥,定期清洁肛周皮肤、会阴等,并密切监测患者淋巴细胞计数,一旦出现异常及时实施相应的干预措施。
综上所述,使用免疫抑制剂、住院时间≥30 d、淋巴细胞计数减少、侵入性操作、预防性使用抗菌药物是风湿免疫性疾病患者发生HAI的独立危险因素,临床需加以重视。
参考文献
[1] 张硕,王立,李梦涛,等.程序性死亡受体-1及其配体通路在风湿免疫性疾病中的作用[J].中华内科杂志,2019,58(8):620-624.
[2] 何开周,周冰,谢晓炜,等.风湿免疫性疾病患者心理健康状况与生存质量的相关性研究[J].中国医师杂志,2020,22(6):909-913.
[3] 王贺琦,吕涛.系统性红斑狼疮患者医院获得性感染的危险因素调查研究[J].中国预防医学杂志,2020,21(9):97-100.
[4] 谢岩,林翊萍.类风湿关节炎相关感染的临床特点[J].中华临床免疫和变态反应杂志,2020,14(4):342-347.
[5] 中华人民共和国卫生部.医院感染诊断标准(试行)[J].中华医学杂志,2001,81(5):314-320.
[6] 关丽,刘冬舟.风湿免疫性疾病患者医院感染及病原菌分布调查研究[J].中国卫生工程学,2017,16(3):329-330.
[7] 张胜利,林禾,黄烽.系统性自身免疫性风湿病合并感染:C反应蛋白的特殊判定价值[J].中华内科杂志,2020,59(7):489-492.
[8] 赵伊婷,何云,梁静,等.可溶性CD14亚型及降钙素原在类风湿性关节炎全身性细菌感染中的作用[J].中国临床研究,2021,34(6):795-798.
[9] 秦岭,邱志锋,谢静,等.系统性红斑狼疮合并机会性感染的疾病谱及其外周血淋巴细胞亚群特点分析[J].中华内科杂志,2018,57(1):32-36.
[10] 张丽红,刘郁梅,李玉敏.泌尿外科手术患者术后医院感染的影响因素分析[J].国际泌尿系统杂志,2018,38(6):965-969.
[11] 王敏,叶凤,王华南.免疫抑制剂联合甲氨喋呤对类风湿关节炎患者治疗后肺部真菌感染的危险因素分析[J].湖南师范大学学报(医学版),2020,17(4):96-100.
[12] 雷娜,李晓华,王娟.医院神经外科颅内手术患者医院感染影响因素及护理对策[J].中国消毒学杂志,2018,35(9):669-671.
[13] 车莎,郝春霞,潘玮,等.某医院神经外科住院患者医院感染危险因素分析[J].中国消毒学杂志,2019,36(5):362-364.
[14] 张彦,俞娉,李利,徐琼,等.风湿免疫性疾病患者医院感染易感因素分析[J].中华医院感染学杂志,2018,28(15):2276-2278,2329.
[15] 黎声飞,伍音,李东升,等.类风湿关节炎患者发生肺部感染的危险因素分析[J].中国感染与化疗杂志,2019,19(3):237-242.
[16] 张思兵,刘运喜,杜明梅,等.住院患者抗菌药物使用率与医院感染发病率变化的趋势分析[J].中华医院感染学杂志,2018,28(12):1768-1773.
(收稿日期:2023-01-26)

