神经内镜辅助脑室内出血的微创手术临床分析
虞凯迪,宋黄成,龚 辉,顾旭辉,虞 聪,王耀娟,刘婷婷
南通大学附属海门医院神经外科,江苏 南通 226100
脑室内出血常继发于脑出血、蛛网膜下腔出血与脑实质内出血,是导致不良预后的重要因素[1]。针对其手术治疗,临床主要有脑室外引流术、内镜辅助下治疗,国内外均有内镜下清除血肿的研究报道[2]。南通大学附属海门医院自2016 年1 月—2021 年1 月开展神经内镜下清除脑室内血肿+侧脑室外引流治疗21 例脑室内出血患者,均取得满意疗效,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2016 年1 月—2021 年1 月南通大学附属海门医院收治的21例脑室内出血患者临床资料,其中男12例,女9例;年龄39~78岁,平均年龄(56.3±8.8)岁,格拉氏哥昏迷量表(Glasgow coma scale,GCS)评分:6~8 分11 例,3~5 分10 例。手术时间:发病后6 h 内手术14 例,6~24 h内手术6例,24~72 h内手术1例。所有病例均有高血压病史。其中单纯脑室内出血9 例,基底节区、丘脑出血破入脑室内出血12例。纳入标准:脑内自发性出血,排除动脉瘤、脑血管畸形等脑血管疾病;脑室出血量较大,超过侧脑室50%,GCS<8 分,合并梗阻性脑积水者;脑室出血量大,超过脑室容积75%甚至脑室铸型,GCS<8分,明显颅内高压者;无严重心肺肝肾及血液系统疾病。
1.2 手术器械
采用德国卡尔·史托斯STORZ IMAGE 1S 神经内窥镜、电视成像系统,零度硬质内镜外径6.0 mm,镜长24.0 cm,配套使用双极电凝器,一次性使用脑部牵开装置Endoport;美敦力脑室外引流及监测导管,型号26020+46705。其他为神经外科常规显微手术器械。
1.3 治疗方法
1.3.1 穿刺点的确认 侧脑室额角:前额部发际线上、中线旁2.5 cm,以Endoport 透明鞘或带内芯的脑室穿刺针朝双耳连线、矢状面平行方向刺入5.0 cm。侧脑室枕角:枕外粗隆上5.0~6.0 cm、中线旁3.0 cm,穿刺方向对准同侧眉弓外端,深度不超过5.0~6.0 cm。神经内镜清除脑室内出血,以额或枕部穿刺点为中心作长4.0~5.0 cm 皮肤直切口,撑开器撑开皮肤,铣刀铣开直径3.0 cm 颅瓣,按上述方法穿刺。
1.3.2 具体手术过程 全部采用全身气管插管全麻,患者全麻后取仰卧位,选取侧脑室内血肿多的一侧作为神经内镜清除血肿侧,前额部发际线上、中线旁2.5 cm 为中心作长4.0~5.0 cm 直切口,撑开器撑开皮肤,铣刀铣开直径3.0 cm 颅瓣,剪开脑膜,选择皮层无血管区电凝、切开1.0 cm、以Endoport 透明鞘朝双耳连线、矢状面平行方向刺入5.0 cm,助手扶助鞘,术者拔出内芯,将0°神经内镜伸入鞘内,显示屏幕上清晰显示暗红色血肿(图1),将吸引器深入鞘内靠近血肿、轻轻吸引,直到直视下血肿完全吸除,脑脊液流出(图2),如见活动性出血以双极电凝止血之,将美敦力脑室外引流管置入鞘内至侧脑室前角,退出鞘后外引流管固定接成套引流装置;另外一侧前额部发际线上、中线旁2.5 cm,作长3.0 cm 皮肤切口,切开皮肤、颅骨钻孔,切开脑膜将带内芯的脑室穿刺针朝双耳连线、矢状面平行方向刺入5.0 cm,拔出内芯,见血性脑脊液流出,固定后接成套引流装置。

图1 内镜下血肿积聚

图2 内镜下清除血肿
2 结果
2.1 血肿清除程度
21 例患者均于术后第1 d 复查头颅CT,侧脑室内血肿大部分清除16例,部分清除5例,见图3、4。
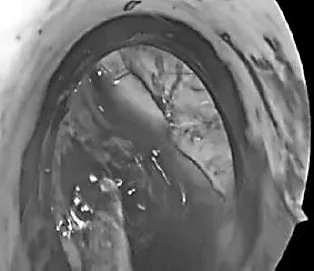
图3 内镜下三脑室血肿堵塞
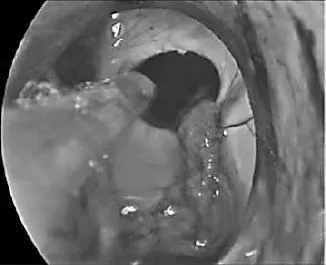
图4 内镜下三脑室血肿已清除
2.2 预后情况
患者手术时间50~230 min,平均手术时间86 min,术后2~24 h常规复查头颅CT,术后外引流管引流时间7~14 d,平均术后外引流管引流时间8.7 d,患者住院时间10~42 d,平均住院时间18.6 d。术后均随访3~6 个月,并以GOS 分级进行评定。I 级:死亡;Ⅱ级:植物生存,长期昏迷,呈去皮质或去脑强直状态1 例;Ⅲ级:重残,需他人照顾2 例;Ⅳ级:中残,生活能自理8 例;Ⅴ级:良好,能工作、学习10例。
3 讨论
自发性脑出血不仅直接破坏脑组织,还产生占位效应造成血肿周边的脑组织缺血。脑内出血凝固及分解过程中释放的凝血酶、红细胞分解产物、补体复合物及细胞因子等多种毒性物质,给周围脑组织造成严重损害,血肿对周围脑组织的机械性压迫使血肿周围脑组织微血管缺血性痉挛、梗阻、坏死。同时,发生脑组织移位和颅内压持续增高,导致神经功能缺损。由于脑出血引起的继发性组织水肿,可使局部静脉回流受阻,小静脉、毛细血管渗出,而出现斑点状出血。老年人由于解剖及生理的变化,在临床表现及预后与年轻人不同,易合并心肺肾等多种并发症,预后较差。
高血压性脑出血是临床常见疾病,死亡率、致残率极高,常需手术治疗。发生在脑室内出血往往病情更重、并发症更多、预后更差,死亡率仍高达50%以上[3]。对于原发性和继发性脑室内出血,目前通常采用一侧或双侧侧脑室穿刺引流术治疗[4],也有联合应用尿激酶可以溶解血凝块;对于脑室内大量出血(铸型)单纯应用外引流甚至并用尿激酶,短时间也很难缓解症状,术后脑脊液引流不畅,脑脊液循环梗阻不能有效解除。
近年来内镜微创技术得到了较大发展,国内外均有内镜下清除血肿的研究报道[2,5]。由于神经内镜手术清除脑内血肿具有显著的优点[6]:(1)直视下清除血肿,避免了盲目穿刺造成主要功能区和血管损伤。直视下可切开血肿间隔,清除血块,充分引流,保证引流彻底,也可及时发现和处理出血,减少术后再出血的发生。(2)视野广阔。内镜照明好,并具有一定的放大作用,能清楚辨认出Endoport 透明鞘管头端及周边细小血管出血,由于内镜镜头直接进入血肿腔得到图像,再加上成角镜头的应用,其视野广阔度能远远超过显微镜得到的图像,从而清楚地观察整个血肿腔,发现小的出血点能用双极电凝对小的出血点彻底止血。(3)脑牵拉少,对脑功能影响小。(4)手术并发症少。Endoport 透明白色鞘透光性特别好,在神经内镜下可以实时观察血肿及鞘周围脑组织的状态,是一种比较好的辅助工具。
采用神经内镜辅助脑室内血肿清除+外引流术,即在原来额角位置取一小颅瓣、剪开脑膜,在无血管区电凝皮层,置入小号透明Endoport 鞘,拔出内芯,术者置入神经内镜后边吸引吸除血肿边止血,在内窥镜引导下准确放置侧脑室引流管行外引流术,可有效引流残存血块,也可自引流管置入尿激酶溶解血块,能有效预防手术后引流管堵塞、引流不畅。由于所使用的神经内镜是硬质镜,在额角入路清除侧脑室三角区前部血肿后,三角区后部、枕部血肿无法清除,如果脑室(铸型)出血量特别多,在常规额角部位清除血肿后可以改变体位以清除三角区后部、枕部血肿。
在清除血肿过程中,要求术者、助手配合默契,动作轻柔,通常采用双人三手、双人四手操作,对于质地硬的血凝块可以使用双极电凝或脑组织钳夹碎后取出,避免硬性牵拉导致医源性出血,少许出血可以使用速即纱止血纱布或明胶海绵压迫止血,明显活动性出血用双极电凝止血,退出Endoport 时速度应缓慢,注意观察通道两侧出血情况,发现活动性出血及时止血。术后常规给予镇静、镇痛、醒脑、抗感染、营养支持、预防应激性溃疡、维持水电解质平衡等处理,血压控制在正常范围且平稳,以确保正常脑灌注压,加强翻身、拍背、气道护理,头部两侧两根美敦力外引流管,以双耳连线(平卧)或正中矢状线(侧卧位)为零点抬高10~15 cm,记录每小时脑脊液引流量,根据引流量(颅内压)调节高度及引流液、脱水剂,每小时引流量控制在10 mL左右,24 h 240 mL左右(常规控制为150~250 mL),注意头皮切口处皮肤消毒、保持无菌、以减少颅内感染机会。术后最初几天采用液压藕合技术检测颅内压。
由于脑室外引流损伤小,迅速降低颅内压并能够持续的引流脑室内血肿,操作流程简易,仍被广泛应用于脑室出血的治疗,但有研究报道[7]早期应用内镜清除脑室内血肿可以有效预防继发性脑积水发生,神经内镜第三脑室造瘘术[8]是一种治疗脑室出血相关脑积水安全有效的治疗方法。在先清除脑室血肿后再将鞘管沿脉络丛往上方移动,到达门氏孔区域,在室间孔处轻轻吸除三脑室血肿,然后退出鞘管少许,将鞘前端朝向内侧,保护好丘纹静脉、透明隔静脉。在透明隔静脉后方0.5~1.0 cm 处,选择乏血管区电凝透明隔造瘘,进入对侧侧脑室,此时控制好吸力清除对侧脑室部分血肿,必要时可换角度镜增加手术视野,有利于尽可能多的清除血肿,结束时对侧脑室外引流管注水,液体可从造瘘口或室间孔流出,建立双侧脑室脑脊液循环通路。
神经内镜具有抵近观察的优势和局部的放大效应,可全程直视下操作,在充分清除血肿的基础上,有助于责任血管的辨认,减少术中重要结构的副损伤。同时可充分观察穿刺通道,减少术后再出血的几率。引流管的置入在内镜直视下进行,确保放置的位置以及深度,术后引流的效果确切。
高血压脑出血患者的出血部位主要位于脑室者,常因急性脑积水发生恶性颅内高压,严重影响着患者的预后。针对该类患者神经内镜可经一侧(血肿主要聚集侧)脑室额角置入神神经内镜系统,利用一定的冲洗压力保证镜头清晰,缓慢小块吸出血肿,对于有明显出点需在内镜照明下精确止血,切忌盲目烧灼血肿周围重要结构。术中可利用神经内镜行透明隔造瘘清除对侧脑室积血及三脑室造瘘,以减少脑室外引流或脑室外引流术后留置时间,降低颅内感染的可能[9]。
既往报道神经内镜手术增加了早期脑出血手术患者术后出血的风险[10],有学者认为[11]出血时间小于6 h 的脑出血患者行神经内镜清除血肿,并不会增加其再出血的机率。随着术中B 超或3D 打印技术引导神经内镜通道穿刺技术的发展,使内镜通道建立更加精确[12]。使用带刻度标识及个体化气囊的脑穿针,可明确穿刺通道深度并推挤穿刺道周围脑组织,为神经内镜鞘安全的建立通道。多通道神经内镜鞘的临床推广[13],可避免了内镜器械在狭窄空间的相互干扰。助手与术者的默契的配合,有利于主刀医生双手在内镜下进行流利的操作,缩短手术时间,改善手术操作的舒适度。透明鞘可在神经内镜观察鞘周围脑组织情况,有利于鞘周围脑组织的保护及止血,有利于发现血肿责任血管,有利于精准止血。然而神经内镜对脑出血手术存在一定的时限性(如出血时间少于3 h 的超早期出血或出血大于48 h 伴有明显的脑水肿患者)、神经内镜设备比较昂贵、基层医生学习周期较长、基层医生对神经内镜的使用指针把握不准确、目前的医疗环境等众多因素限制了其在基层医院普及[9]。
神经内镜作为一种辅助手段在治疗高血压脑出血疾病时得到广泛应用,而发生在脑室内的出血往往病情危重、昏迷时间长、并发症多、预后差,术后对护理工作也提出很高要求。因此,需要勤翻身、多拍背预防肺部炎症及褥疮的发生,预防下肢深静脉血栓的发生。本研究虽然过程复杂、经神经内镜清除脑室内血肿+外引流手术,通过统计分析得出该方法具有直视下操作、微创、血肿清除满意、脑脊液引流通畅的优点,是一种安全有效的外科治疗方法。

