外周血SHP-1、Sestrin2 水平与缺血性脑卒中患者颈动脉斑块的相关性分析
单青婷,徐 元
(苏州市第九人民医院神经内科,江苏 苏州 215000)
缺血性脑卒中(cerebral ischemic stroke,CIS)是一种临床上常见的卒中类型,其发病率、致残率、死亡率、复发率均较高,给人类健康带来巨大威胁[1]。动脉粥样硬化为CIS 发病的危险因素之一,当颈动脉硬化斑块不稳定时,会出现斑块溃疡、破裂等症状,引起动脉内血栓的形成,诱发CIS[2-3]。临床上尚缺乏预测CIS患者颈动脉斑块是否稳定的实验室指标,因此寻求安全有效的实验室指标探讨其与CIS 患者颈动脉斑块的相关性对于指导临床实践具有重要意义。蛋白酪氨酸磷酸酶1(SHP-1)为一种调节免疫反应与炎症反应的重要蛋白,其可通过去磷酸化靶分子,从而达到调控细胞反应的作用[4]。已有研究[5]证实,SHP-1 在心血管疾病、肿瘤等发挥着重要作用。Sestrin 2 为一种高度保守的蛋白,主要由应激反应产生,为代谢的重要调节者[6]。SHIREMAN 等[7]研究证实,Sestrin 2 与急性缺血性脑卒中具有显著相关性。然而,目前国内尚缺乏有关外周血SHP-1、Sestrin2 水平与CIS 患者颈动脉斑块的相关性研究。鉴于此,本研究特取85 例CIS 患者,旨在明确SHP-1、Sestrin2 水平与CIS 患者颈动脉斑块的相关性。
1 资料与方法
1.1 一般资料
选择2018 年7 月-2021 年9 月苏州市第九人民医院收治的85 例CIS 患者为试验组,另选择我院同时间段体检健康人群73 例为对照组。该研究已获取医学伦理委员会审批。纳入标准:1)参照《中国急性缺血性脑卒中诊治指南2018》[8],患者均符合缺血性脑卒中的诊断标准,且经颅脑CT、磁共振成像等影像学确诊,且均为首次确诊者;2)头颅磁共振血管造影与颈部血管彩色超声证实颈部存在斑块;3)年龄>18 岁;4)近半年内未服用他汀类药物;5)均签署知情同意书。排除标准:1)严重的肝肾功能损害者;2)近期严重外伤者;3)合并呼吸系统疾病;4)合并恶性肿瘤者;5)妊娠期或哺乳期女性;6)有脑卒中病史;7)无法配合颈动脉超声检查者;8)合并急慢性感染性疾病者。
1.2 研究方法
1.2.1 颈动脉斑块稳定性判定 采用日立阿洛卡HI VISION Avius 检测颈动脉斑块类型与内中膜厚度(inner media thickness,IMT),85 例患者均取仰卧位,使得颈部充分暴露,在颈动脉窦近心端检测IMT,左右两侧各检测3 次,结果取平均值。正常颈动脉内膜:IMT ≤1.0 mm;颈动脉内膜增厚:1.0 mm <IMT <1.2 mm,IMT ≥1.2 mm 为斑块形成。超声下根据形态和回声特点,斑块可分为:1)低回声脂质斑块;2)中等回声富含胶原蛋白组织的纤维性扁平斑块;3)强回声伴声影的钙化性斑块;4)回声强弱不等的溃疡性混合斑块。将低回声、扁平斑和混合斑诊断为不稳定性斑块;将强回声斑块诊断为稳定性斑块。根据颈动脉斑块是否稳定分为稳定组(59 例)与不稳定组(26 例)[9]。
1.2.2 外周血SHP-1、Sestrin2 水平的检测 体检当天采集对照组静脉血4 mL,入院次日清晨采集试验组4 mL 空腹静脉血,通过TD6M 台式低速离心机(盐城市凯特实验仪器有限公司),以半径为6 cm,转速为3 000 r·min-1离心15 min,取上清液,于-20℃条件下保存待检。采用酶联免疫吸附法检测2 组血清SHP-1、Sestrin2 水平,试剂盒均购自武汉楚锐科药业科技有限公司。
1.2.3 收集可能引起CIS 患者颈动脉斑块不稳定的影响因素 包括年龄、性别、吸烟史、病变部位、饮酒史、体质量指数(body mass index,BMI)、既往病史(高血压史、冠心病史、糖尿病史)、脑卒中家族史,入院时相关实验室指标:总胆固醇(total cholesterol,TC)、高密度脂蛋白(high Density Lipoprotein-C,HDL-C)、载脂蛋白B1、三酰甘油、载脂蛋白A1、低密度脂蛋白(low-density lipoprotein-C,LDL-C)、空腹血糖、糖化血红蛋白、白细胞计数、尿酸、高敏C 反应蛋白(high-sensitivity C-reactive protein,hs-CRP)、血清SHP-1、Sestrin2水平。
1.3 观察指标
1)比较对照组与试验组的一般资料:包括年龄、性别构成、BMI、血清SHP-1、Sestrin2 水平;2)比较稳定组与不稳定组的临床资料;3)分析CIS患者颈动脉斑块不稳定的影响因素;4)分析血清SHP-1、Sestrin2 水平与CIS 患者颈动脉斑块不稳定形成的相关性;5)分析入院时血清SHP-1、Sestrin2水平及二者联合对CIS 患者发生颈动脉不稳定斑块的预测价值。
1.4 统计学方法
用SPSS 19.0 软件分析数据,正态分布计量资料以均数±标准差(±s)表示,采用t检验;计数资料以百分比(%)表示,χ2检验,理论频数<5 则采用校正χ2。多因素分析采用Logistic回归分析。以受试者工作特征(receiver operating characteristics,ROC)曲线下面积(area under the curve,AUC)评估预测价值,采用Spearman 分析相关性,r值越大代表相关性越强。以P<0.05 为差异有统计学意义。
2 结果
2.1 对照组与试验组的一般资料比较
2 组年龄、性别构成、BMI 比较,差异无统计学意义(P>0.05),试验组血清SHP-1 水平低于对照组(P<0.05),试验组血清Sestrin2 水平高于对照组(P<0.05)。见表1。
表1 对照组与试验组的一般资料比较(±s )
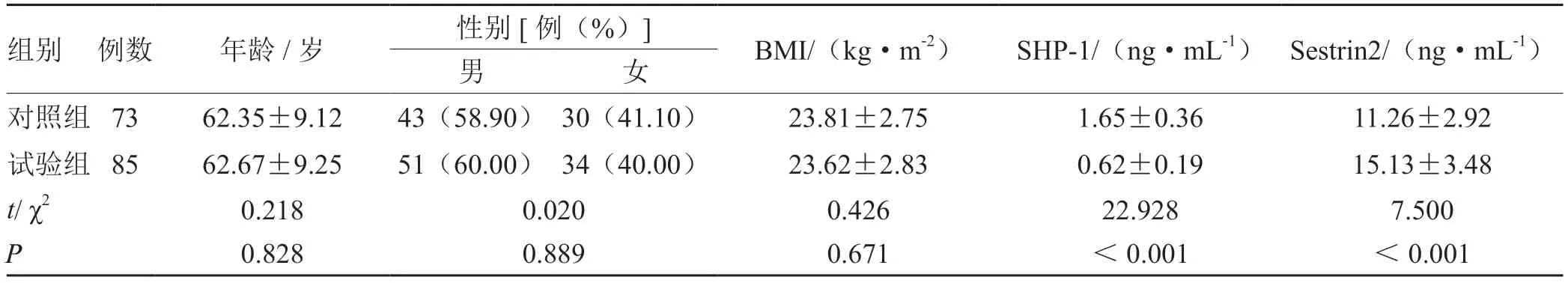
表1 对照组与试验组的一般资料比较(±s )
组别 例数年龄/岁性别[例(%)]BMI/(kg·m-2)SHP-1/(ng·mL-1) Sestrin2/(ng·mL-1)男女对照组 7362.35±9.1243(58.90) 30(41.10)23.81±2.751.65±0.3611.26±2.92试验组 8562.67±9.2551(60.00) 34(40.00)23.62±2.830.62±0.1915.13±3.48 t/ χ2 0.2180.0200.42622.9287.500 P 0.8280.8890.671<0.001<0.001
2.2 稳定组与不稳定组的临床资料比较
不稳定组入院时载脂蛋白A1、LDL-C、空腹血糖、hs-CRP、尿酸、血清Sestrin2水平高于稳定组(P<0.05),不稳定组入院时血清SHP-1 水平低于稳定组(P<0.05)。见表2。
表2 稳定组与不稳定组的临床资料比较(±s ) 例
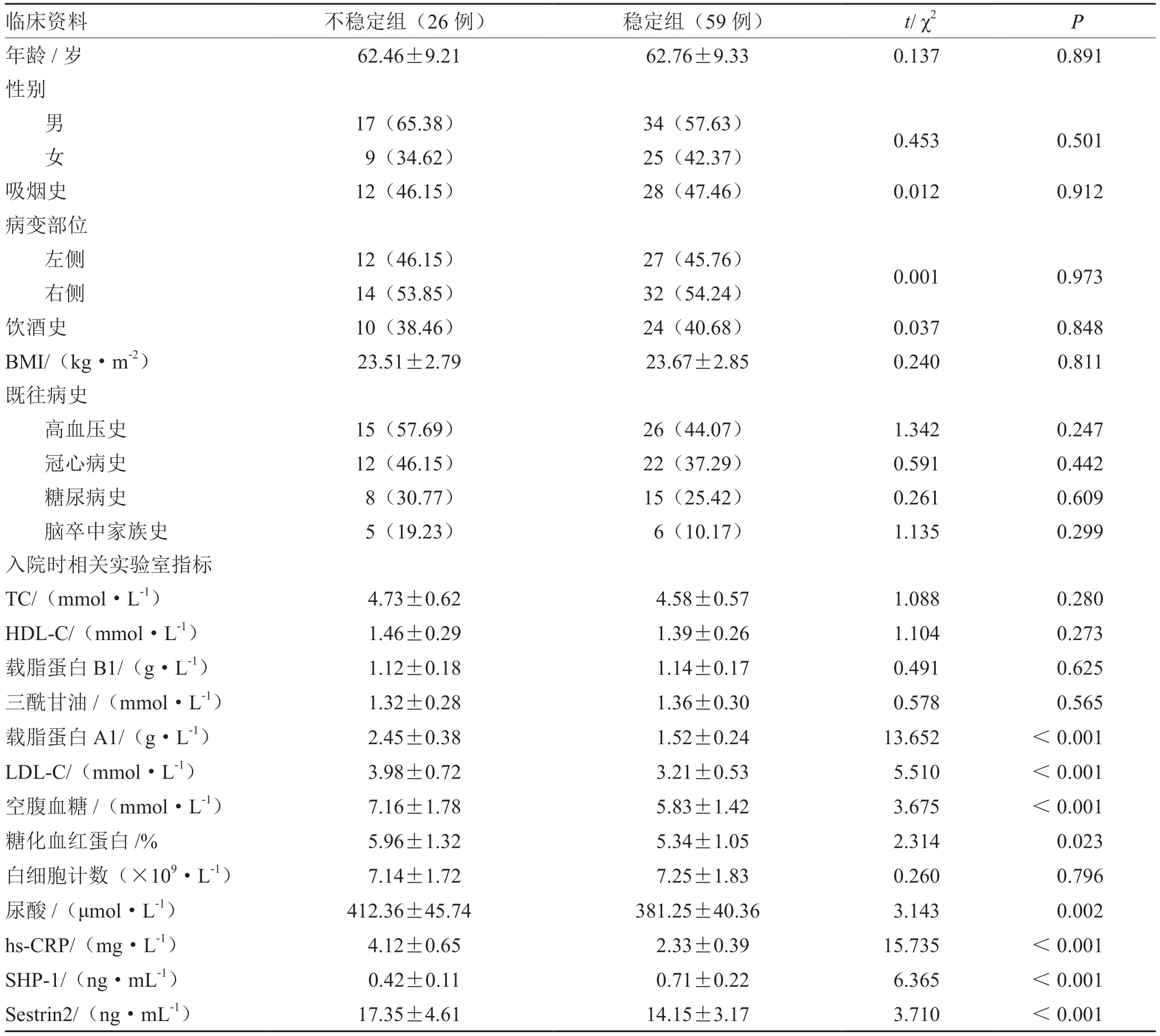
表2 稳定组与不稳定组的临床资料比较(±s ) 例
临床资料不稳定组(26 例)稳定组(59 例)t/ χ2 P年龄/岁62.46±9.2162.76±9.330.1370.891性别男17(65.38)34(57.63)0.4530.501女9(34.62)25(42.37)吸烟史12(46.15)28(47.46)0.0120.912病变部位左侧12(46.15)27(45.76)0.0010.973右侧14(53.85)32(54.24)饮酒史10(38.46)24(40.68)0.0370.848 BMI/(kg·m-2)23.51±2.7923.67±2.850.2400.811既往病史高血压史15(57.69)26(44.07)1.3420.247冠心病史12(46.15)22(37.29)0.5910.442糖尿病史 8(30.77)15(25.42)0.2610.609脑卒中家族史 5(19.23) 6(10.17)1.1350.299入院时相关实验室指标TC/(mmol·L-1) 4.73±0.62 4.58±0.571.0880.280 HDL-C/(mmol·L-1) 1.46±0.29 1.39±0.261.1040.273载脂蛋白B1/(g·L-1) 1.12±0.18 1.14±0.170.4910.625三酰甘油/(mmol·L-1) 1.32±0.28 1.36±0.300.5780.565载脂蛋白A1/(g·L-1) 2.45±0.38 1.52±0.2413.652<0.001 LDL-C/(mmol·L-1) 3.98±0.72 3.21±0.535.510<0.001空腹血糖/(mmol·L-1) 7.16±1.78 5.83±1.423.675<0.001糖化血红蛋白/% 5.96±1.32 5.34±1.052.3140.023白细胞计数(×109·L-1) 7.14±1.72 7.25±1.830.2600.796尿酸/(μmol·L-1)412.36±45.74381.25±40.363.1430.002 hs-CRP/(mg·L-1) 4.12±0.65 2.33±0.3915.735<0.001 SHP-1/(ng·mL-1) 0.42±0.11 0.71±0.226.365<0.001 Sestrin2/(ng·mL-1)17.35±4.6114.15±3.173.710<0.001
2.3 分析CIS 患者颈动脉斑块不稳定的影响因素
以入院时载脂蛋白A1、LDL-C、空腹血糖、hs-CRP、血清Sestrin2 水平、尿酸、血清SHP-1 水平为自变量(赋值情况:均为连续变量),以CIS 患者颈动脉斑块是否稳定为因变量(否= 1,是= 0)进行Logistic回归分析。结果显示,入院时载脂蛋白A1、尿酸、血清SHP-1、Sestrin2 水平均为CIS 患者颈动脉斑块不稳定的影响因素(P<0.05)。见表3。
2.4 分析血清SHP-1、Sestrin2 水平与CIS 患者颈动脉斑块不稳定形成的相关性
Spearman 分析结果显示,血清SHP-1 水平与CIS 患者颈动脉斑块不稳定形成呈负相关(P<0.05),血清Sestrin2 水平与CIS 患者颈动脉斑块不稳定形成呈正相关(P<0.05)。见表4。

表4 分析血清SHP-1、Sestrin2 水平与CIS 患者颈动脉斑块不稳定形成的相关性
2.5 分析入院时血清SHP-1、Sestrin2 水平及二者联合对CIS 患者发生颈动脉不稳定斑块的预测价值
入院时血清SHP-1、Sestrin2 水平及二者联合预测CIS 患者发生颈动脉不稳定斑块AUC 值分别为0.818、0.824、0.868(P<0.05)。见表5。ROC 曲线见图1。
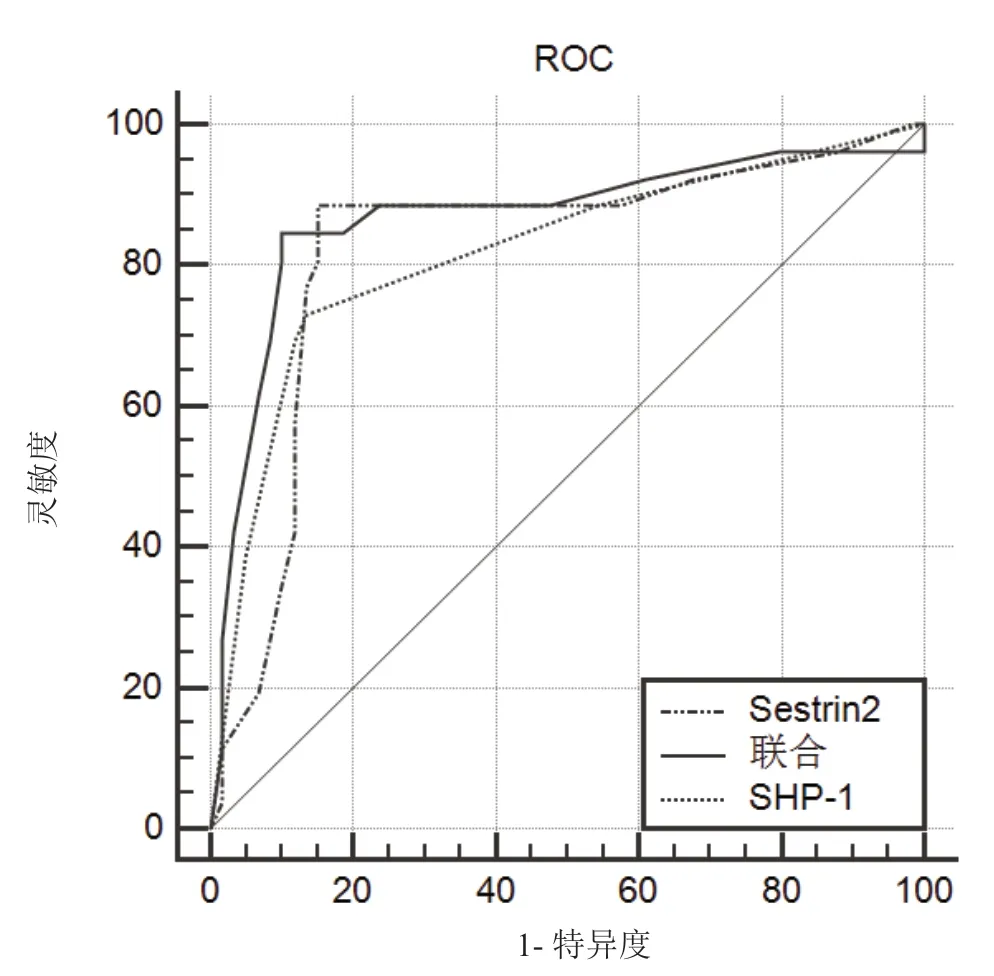
图1 入院时血清SHP-1、Sestrin2 水平及二者联合预测CIS患者发生颈动脉不稳定斑块的ROC 曲线
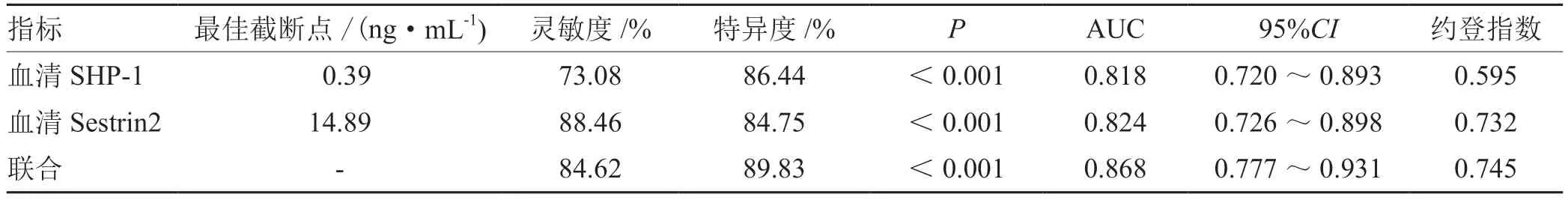
表5 分析入院时血清SHP-1、Sestrin2 水平及二者联合对CIS 患者发生颈动脉不稳定斑块的预测价值
3 讨论
CIS 的发生发展与诸多因素密切相关,其中颈动脉不稳定斑块为CIS 的重要致病因素,且相比于颈动脉狭窄,其危险性更高[10]。相关研究[11]指出,不稳定斑块会诱导脑血栓的形成,从而使得脑局部供血区血流中止,造成脑组织缺氧、缺血,甚至引起坏死软化。因此,临床常以阻碍颈动脉斑块的形成来防止CIS 的发生。但临床上尚缺乏特异性的指标用于分析与CIS 患者颈动脉斑块的相关性,因此早期诊断、预测CIS 患者颈动脉斑块稳定性对于临床拟定治疗方案具有重要的临床意义。
本研究结果显示,相比于正常人群,CIS 患者血清 SHP-1 水平更低,而血清Sestrin2 水平更高,提示CIS 患者血清SHP-1、Sestrin2 水平异常。本研究中Logistic回归分析结果显示,入院时载脂蛋白A1、尿酸、血清SHP-1、Sestrin2 水平均为CIS 患者颈动脉斑块不稳定的影响因素,建议临床应根据上述危险因素进行早期干预来降低CIS 患者形成颈动脉不稳定斑块的风险。相关研究[12]指出,载脂蛋白A1 可促进单核细胞与血小板活化,增加机体内单核细胞与血小板间的黏附,从而诱导颈动脉斑块不稳定形成。国外有研究[13]指出,年龄≥75 岁的中国人群血清尿酸水平升高可能与颈动脉粥样硬化的发生和进展独立且显著相关。相关研究[14-15]指出,SHP-1 主要存在于造血细胞,可脱磷酸化处理下游信号蛋白分子磷酸酪氨酸,从而调控抗原受体复合物、酪氨酸激酶等多个信号通路,从而调控造血干细胞的凋亡与增殖,当SHP-1 基因突变或失活会影响造成的信号通路,从而诱发多种疾病。此外,SHP-1 是STAT3 信号转导的负调控因子,在肝癌、胃癌等多种恶性肿瘤中发挥抑癌功能[16]。国内有研究[17]指出,慢性髓性白血病患者SHP-1mRNA 较高,可其能够促进疾病进展。相关研究[18]指出,机体应激状态会影响Sestrin2 的表达水平,其与机体的各种代谢密切相关。国内有研究[19]指出,急性缺血性脑卒中患者血清Sestrin2 水平异常升高,且监测血清Sestrin2 水平可用于评估患者病情及预后评估。本研究ROC 曲线结果显示,入院时血清SHP-1、Sestrin2 水平及二者联合预测CIS 患者发生颈动脉不稳定斑块的AUC 值分别为0.818、0.824、0.868,提示监测血清SHP-1、Sestrin2 水平可有助于预测CIS 患者发生颈动脉不稳定斑块,且二者联合具有更高的预测价值。
综上所述,血清SHP-1 水平与CIS 患者颈动脉斑块不稳定形成呈负相关,血清Sestrin2 水平与CIS患者颈动脉斑块不稳定形成呈正相关,二者可用于预测CIS 患者发生颈动脉不稳定斑块,且二者联合预测的价值更高,可进一步推广。

