动态血压监测在原发性高血压患者心血管危险分层评估中的价值
杨奕 乔杨 王敏玲
原发性高血压(hypertension)简称为高血压,属于临床心脑血管常见疾病,其主要指机体表现为体循环的动脉压上升相关心血管的综合征,也可称为特发高血压[1]。高血压指的是安静状态成人动脉舒张压≥90 mmHg,动脉的收缩压≥140 mmHg;其通常表现为糖代谢、脂肪代谢紊乱,出现头疼、头晕、心悸、疲劳及心律失常等症状,如果不能及时治疗,严重影响患者日常生活质量[2]。目前,高血压发病机制因素相对复杂,临床多认为与长期吸烟、家族遗传、年龄、肥胖、叶酸匮乏、药物刺激、精神压力大、不良饮食习惯等密切相关。近些年,伴随人们膳食结构、日常生活习惯等不断改变,加之我国社会老龄化明显加剧,导致了原发性高血压患病率显著呈上升趋势,现已成为了危害患者生活质量、身心健康的重要疾病之一。动态血压监测可为患者进行24 h 动态各时段的血压值、血压晨峰及血压昼夜节律等参数监测,以评估患者动态病情变化。相关研究发现,动态血压监测参数指标与患者心血管的危险分层相关[3]。因此,本研究对黑龙江省第二医院2020 年9 月—2022 年9 月诊治80 例原发性高血压患者应用动态血压监测心血管的危险分层价值进行分析,现报道如下。
1 资料与方法
1.1 一般资料
选择黑龙江省第二医院2020 年9 月—2022 年9 月诊治80 例原发性高血压患者临床资料,纳入标准:(1)患者签署知情相关同意书。(2)患者症状、病史等确诊是《心血管内科疾病诊疗指南》[4]中原发高血压相关诊断标准者。(3)主动配合相关检测患者。排除标准:(1)心理精神相关疾病患者。(2)恶性肿瘤疾病者。(3)严重心肝肾功能疾病者。(4)临床资料并不完整患者。按照《中国高血压防治指南》[5]心血管的危险分层分为低危组与中高危小组,其中低危组45 例患者,男性25 例,女性20 例,年龄45 ~79 岁,平均(58.23±5.19)岁;病程1 ~10年,平均(4.93±1.07)年。中高危组35 例,男性20例,女性15 例,年龄46 ~78 岁,平均(58.52±5.31)岁。两组基线资料比较差异无统计学意义(P>0.05),可对比。本研究经医学伦理委员会批准。
1.2 方法
所有原发性高血压患者均需要进行常规检查及对症处理干预,详细记录患者年龄、病史等临床资料,按照心血管的危险分层分成低危组与中高危组。检测前高血压相关药物停药3 d,对患者进行动态血压相关监测。选择双上臂测量,袖带放置在肘关节10 cm 上部位,内可适宜插两手指,受测者需要手臂下垂,定较高一侧(血压差值大于10 mmHg),选优势手臂(差值低于10 mmHg)。监测时间为白天:早晨5 点至晚上9 点,其间隔时间半小时;夜晚:晚上9 点至早晨5 点,间隔时间1 h,记录并分析两组动态血压相关参数指标情况。
1.3 观察指标
(1)分析两组患者24 h 的平均舒张压(24 hDBP)及平均收缩压(24 hSBP)指标情况。(2)两组白天及夜间血压指标情况:白天的平均舒张压(dDBP)、白天的平均收缩压(dSBP)、夜间的平均舒张压(nDBP)及夜间的平均收缩压(nSBP)。(3)两组昼夜节律指标:反杓型(下降率低于0)、降杓型(下降率小于10%)、杓型(下降率大于10%)、超杓型(下降率大于20%)等昼夜节律指标。
1.4 统计学方法
研究数据选择SPSS 25.0 统计软件处理分析,计量资料用(±s)表示,以成组t检验比较,计数资料以n(%)表示,χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组24 h 的平均舒张压及收缩压指标情况
低危组患者平均舒张压、平均收缩压等指标均低于中高危组,低危组血压晨峰低于中高危组,差异有统计学意义(P<0.05)。见表1。
表1 两组24 h 的平均舒张压及收缩压指标情况(mmHg,±s)

表1 两组24 h 的平均舒张压及收缩压指标情况(mmHg,±s)
组别 平均舒张压 平均收缩压 血压晨峰低危组(n=45) 71.53±3.68 116.56±5.38 29.36±3.12中高危组(n=35) 85.21±5.23 135.31±6.26 35.12±3.24 t 值 13.724 14.393 8.055 P 值 <0.001 <0.001 <0.001
2.2 两组白天及夜间血压指标情况
低危组患者白天的平均舒张压及平均收缩压均低于中高危组,且低危组夜间的平均舒张压、收缩压低于中高危组,差异均有统计学意义(P<0.05)。见表2。
表2 两组白天及夜间血压指标情况(mmHg,±s)

表2 两组白天及夜间血压指标情况(mmHg,±s)
组别 白天的平均舒张压 白天的平均收缩压 夜间的平均舒张压 夜间的平均收缩压低危组(n=45) 72.54±3.68 119.56±3.32 67.35±2.17 111.52±3.28中高危组(n=35) 86.26±2.71 141.26±5.27 84.32±3.62 139.24±3.17 t 值 18.489 22.493 26.029 38.050 P 值 <0.001 <0.001 <0.001 <0.001
2.3 两组昼夜节律指标情况
低危组患者反杓型、杓型等昼夜节律指标与中高危组比较,差异均有统计学意义(P<0.05)。见表3。
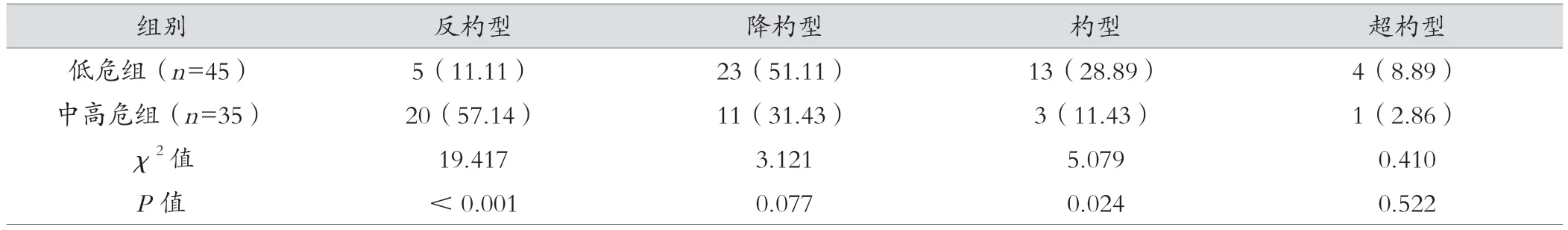
表3 两组昼夜节律指标情况[例(%)]
3 讨论
原发性高血压在临床上是一种常见的高血压疾病类型,而高血压则是诱发心血管危险事件重要危险因素之一。如果患者未及时进行科学、有效治疗和干预,会随着疾病不断发展和恶化,导致患者发生周围血管疾病、肾病以及心血管疾病等一系列危险情况,且加之受胰岛素抵抗等因素所影响,极其容易造成血糖异常[6]。随着人们生活节奏的加快及生活方式的改变,原发性高血压发病率呈现逐年增长的趋势。原发性高血压患者多发生于高血压的家族史、腹型肥胖、老年等群体中,容易并发心力衰竭、脑血管病及冠心病等疾病,如果不能及时治疗,严重危及患者生命健康[7]。血压升高水平根据血压上升幅度划分为三级,同时结合患者有无其他靶器官损害、并发症以及心血管等风险因素,且相应将患者心血管事件风险划为低、中、高以及很高危。原发性高血压患者在10 年内发生心血管事件风险,很高危患者>30%,高危患者21%~30%,中危患者15%~20%,低危患者则<15%。因此,明确原发性高血压患者的心血管危险分层,利于对发生心血管事件概率进行有效预测;确定启动降压的时机,对风险因素进行综合管理,进而在最大程度上减少心血管事件发生[8-9]。24 h 动态血压监测主要是指通过将动态血压监测仪随身佩戴,在24 h 内间断性对血压变化进行测量,且采用计算机软件分析数据。24 h 动态血压监测具有经济、便捷、安全的优点,其获取血压数据更为客观、真实[10-11]。与诊室血压相比,24 h 动态血压监测能够获取夜间时段的血压数据,同时还能将“白大衣性”或隐蔽性高血压甄别出来。此外,24 h 动态血压监测不但能提供更为可靠、有效血压数据,并且还能将血压变异性、晨峰血压、夜间血压下降率、平均血压等逐一算出,更好呈现患者血压的动态变化。
近些年,关于24 h 动态血压监测数据、靶器官损伤及心血管事件的相关性研究层出不穷,这表明24 h 动态血压监测参数可能与心血管事件的发生存在一定相关性[12]。为评估患者心血管的危险分层情况,本研究对原发性高血压80 例患者应用动态血压监测的价值进行分析。本研究结果显示,低危组患者平均舒张压和平均收缩压指标均低于中高危组,差异均有统计学意义;表明原发性高血压患者应用动态血压监测,其心血管低危患者血压指标比中高危患者更低,临床应用价值显著。相关研究发现,高血压者血压的昼夜变化会损害机体心肾脑等器官,其脉压会影响心脑血管相关疾病[13]。为进一步评估高血压患者的昼夜血压指标变化,全面、准确评估血压指标对病情的意义,以明确诊疗方案,保障临床效果。本研究首先依据心血管的危险分层分成低危组与中高危组,通过对两组原发性高血压患者进行全天固定、多小时的连续血压指标测量,以确定患者平均舒张压及收缩压参数,明确动态血压监测意义。同时,本研究结果显示,低危组患者白天的平均舒张压及平均收缩压均低于中高危组患者,差异均有统计学意义,且低危组患者夜间的平均舒张压和平均收缩压低于中高危组患者,差异有统计学意义;且低危组患者血压晨峰低于中高危组患者,差异有统计学意义,高危组患者白天、夜间及血压晨峰值均比低危组高;表明原发性高血压患者可通过动态血压监测方式,以评估患者心血管危险分层情况。通过对低危组与中高危组原发性高血压患者动态血压指标监测,记录原发性高血压患者白天、夜间血压变化,明确高峰期血压数值,为临床疾病、病情诊断及治疗提供依据。其中,血压晨峰现象主要为原发高血压患者清晨的血压上升显著,其可预测患者发生脑卒中独立的危险因素,并可能造成冠脉血流相关障碍[14]。另外,本研究中低危组患者反杓型、杓型等昼夜节律指标与中高危组患者比较,差异均有统计学意义;证实原发高血压患者应用动态血压监测方式,低危组患者与中高危组患者昼夜节律指标差异显著;心血管低危组患者杓型昼夜节律指标更多,而中高危组患者反杓型昼夜节律指标更多。原发高血压患者血压昼夜节律指标可一定程度的对机体血压变异性进行反映,可作为临床评估心血管的危险分层依据[15-16]。受到样本、时间等因素影响,原发性高血压患者应用动态血压监测的深入检验分析还有待再研究探究。
综上所述,原发性高血压属于临床多发、常见心血管疾病,对原发性高血压患者应用动态血压监测能有效评估机体心血管的危险分层情况,具一定临床应用和参考价值。

