基于“俞募配穴”理论腹部推拿手法联合针灸治疗肝郁型腹型肥胖的临床效果研究*
高 超,李 鹏,刘翔鹤
(天津市中医药研究院附属医院,天津 300120)
2020年,国家卫生健康委员会发布的《中国居民营养与慢性病状况报告》提出,我国成人超重率及肥胖率超过50%,6~17岁的儿童和青少年超重率近20%,6岁以下儿童超重率达10%。腹型肥胖即中心性肥胖,是肥胖人群的一大类型,以腹部脂肪堆积、膨隆肥大为主要表现。我国成人腹型肥胖率约为29.1%,其中男性约为28.6%,女性约为29.6%[1]。现代研究表明[2],脂肪组织除了储存能量外,也是内分泌及免疫器官,脂肪组织巨噬细胞(TAM)分泌多种细胞因子调节代谢系统,维持人体内环境的稳定。腹部脂肪,尤其是内脏脂肪的大量堆积,容易使数量过剩、体积过大的脂肪细胞破裂凋亡,诱导TAM向M1型转变[3]。M1型为加速该炎症免疫反应,会分泌大量促炎因子使机体处于低度炎症状态[4],不仅会导致心脑血管疾病[5]、代谢综合征[6]等风险升高,还会促进前脂肪细胞增生,分化更多的脂肪细胞,加重脂肪堆积。因此,腹部过剩的内脏脂肪被认为病理性脂肪,难以代谢[7]。重视腹型肥胖的改善对于提高生命健康质量、降低医疗成本有着重要的社会效益。腹部推拿、针灸等中医外治法可以直接作用于靶点,对于腹型肥胖具有独特的优势。本研究采用基于“俞募配穴”理论的腹部推拿手法联合针灸治疗肝郁型腹型肥胖,旨在探究其临床疗效及对机体低度炎症状态的改善效果。现报道如下。
1 资料与方法
1.1 一般资料
选取2019年11月至2021年8月本院推拿科患者67例作为研究对象,采用随机数字表法将患者分为观察组34例、对照组33例,两组患者性别、年龄、病程、身高等方面比较,差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 两组患者一般情况比较
1.2 诊断标准
根据《中华人民共和国卫生行业标准:成人体重判定(WS/T 428—2013)》中腹型肥胖的诊断标准,结合《单纯性肥胖病的诊断及疗效评定标准》[8]及中国中医药出版社《中医诊断学》(10版)中肝郁证的相关证候制定诊断标准。(1)腰围(WC):男性WC≥90 cm,女性WC≥85 cm;(2)体重指数(BMI):BMI≥24 kg/m2;(3)肝郁型腹型肥胖中医证候评分≥28分(具体评分标准见表2)。以上3项均符合即可诊断。

表2 肝郁型腹型肥胖中医证候评分标准
1.3 纳入标准与排除标准
纳入标准:(1)符合诊断标准;(2)年龄为18~65岁;(3)治疗前1个月及治疗期间未接受其他减肥、降脂药物的治疗,无器质性病变;(4)自愿受试,并签署知情同意书。排除标准:(1)年龄不足18岁或超过65岁;(2)合并严重肝、肾功能障碍,合并造血系统、糖尿病、精神病或心脑血管疾病;(3)有凝血功能障碍;(4)妊娠和哺乳期妇女;(5)因垂体瘤、下丘脑或内分泌系统病变引起的继发性肥胖。
1.4 方法
1.4.1对照组治疗方法
针灸治疗:参照中国中医药出版社《针灸学》(10版)中的肥胖症章节取穴并依据辨证进行调整,包括阴陵泉双、足三里双、太冲双、行间双、天枢双、归来、下脘、中极。操作方法:采用华佗牌φ0.3 mm无菌针灸针,按体型和穴位,选长40~75 mm毫针,所有穴位针刺时施泻法,针刺深度以得气为度,留针30 min,留针过程中不再施以手法。
1.4.2观察组治疗方法
采用手法联合针灸治疗,针灸治疗同对照组。手法治疗采用基于“俞募配穴”理论的腹部推拿手法,治疗时受术者以仰卧位为主,施术者站于受术者右侧为主,总治疗时间为35~40 min。双掌叠按:双手掌相叠以按住神阙穴,力度以手下有脉搏跳动和受术者无痛感为宜,持续约1 min。单掌摩腹:单掌按于腹部,以肚脐为中心且顺时针方向缓慢旋转摩动,持续约3 min。按压肝经:以双侧肋弓下缘(近章门处)、双侧髂前上棘、双侧腹股沟中点(近急脉处)为扳机点做掌根按压,力度以受术者无痛感为宜,双手同时操作,三处扳机点各持续约1 min。掌推肝经:双手掌自双侧肋弓沿腹部肝经向少腹行推法,单向反复推之,力度以受术者无痛感为宜,持续约3 min。《灵枢·经脉》所载:“肝足厥阴之脉,……至小腹(急脉),夹胃旁边,属于肝,络于胆(章门、期门)”。为统一操作标准,选取腹部急脉、章门、期门三穴,将之连线作为腹部肝经操作线路,按照逆经脉为泻法的原则,以“期门→章门→急脉”为操作方向。分推合揉:双手掌根于脐水平处,自腹中线向约肋弓角所在垂线方向行分推手法,再使用双手掌心向回合揉至腹中线,力度以受术者无痛感为宜,反复分推合揉,持续约3 min。俞募按揉:取肝之俞穴的双侧肝俞及肝之募穴的双侧期门。按揉上述穴位时,其左右前后顺序不做要求,依次作用于每个穴位,力度以受术者酸胀、舒适为度,每穴持续约2 min。双侧期门以受术者仰卧位,采用拇指按法、揉法进行按揉。双侧肝俞以受术者俯卧位,采用肘面进行按揉。按揉肝俞后再以肘面弹拨双侧胸腰段(下位胸段及上位腰段)处膀胱经,每侧持续约2 min。远道撷菁:单手拇指对下肢肝经(取足五里至太冲段)行按揉手法3遍,重点刺激所过之经穴足五里、蠡沟、中封、太冲,力度以受术者酸胀、舒适为度,自上而下,两侧依次操作,左右顺序不做要求,每侧持续约2 min。闭目安神:施术者再次以双手掌相叠以按住神阙穴,力度以手下有脉搏跳动和受术者无痛感为宜,嘱受术者仰卧闭目安神,并采用腹式呼吸,持续约3 min。
1.4.3疗程
两组观察对象均每天治疗1次,每周治疗6 d,休息1 d,观察周期为4周。
1.4.4饮食及活动量控制
两组观察对象在观察期间不进行特别的有氧和(或)无氧运动;为使观察结果准确可信,在观察期间两组观察对象每天三餐应有基本一致的营养摄入。全部观察对象均由营养科根据其性别、年龄、身高及体重计算基础代谢率(BMR),根据每天工作、活动程度进行活动水平分级评价(PLA),计算单日热量消耗(BMR×PLA)。再根据内科情况,出具营养膳食指导报告,每天饮食搭配均按此报告进行。营养膳食的指导原则[9-10]:单日摄入的总热量约等于单日热量消耗,单日摄食中,碳水化合物占50%~65%,蛋白质约占15%,脂肪占比≤25%,食盐≤5 g。
1.5 观察指标及疗效评定标准
1.5.1腹型肥胖相关指标
WC为脐水平腰部围长,BMI=体重/身高2。在治疗前及治疗后对两组观察对象进行测量和计算。
1.5.2临床疗效评价
在治疗前及治疗后,使用肝郁型腹型肥胖中医证候评分标准对两组观察对象进行评分,并计算改善率(E),E=(治疗前总分-治疗后总分)/治疗前总分×100%。将E结合WC及BMI的改善程度进行疗效评价。(1)痊愈:E≥80%,同时符合WC下降至正常标准内和(或)BMI<24 km/m2,否则归为显效。(2)显效:E为60%~<80%,同时符合WC下降程度≥10 cm和(或)BMI下降程度≥5%,否则归为有效。(3)有效:E为40%~<60%,同时符合WC下降程度≥3 cm和(或)BMI下降程度≥2%,否则归为无效。(4)无效:E<40%。
1.5.3腹部脂肪检测及内脏脂肪指数(UVI)
采用富尺昌弘法[11],在治疗前及治疗后使用超声波检测仪对两组观察对象进行空腹测量和计算。操作方法:使用HY260L型超声检测仪,皮下脂肪测定选取7.4 mHz频率探头,腹部内脏脂肪测定选取3.5 mHz频率探头。测定部位包括S1(脐上正中皮下-腹白线距离)、S2(右侧腹部皮下-腹外斜肌前缘距离)、V1(脐上正中腹白线-椎体前缘距离)、V2(右侧腹部腹膜-椎体右缘距离)。UVI=(V1+V2)/(S1+S2)。
1.5.4系统炎症指数
在治疗前及治疗后,两组观察对象空腹抽取静脉血并进行血细胞分析,计算中性粒细胞/淋巴细胞比值(NLR)及单核细胞/淋巴细胞比值(MLR)。
1.6 统计学处理
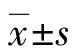
2 结 果
2.1 两组腹型肥胖相关指标比较
治疗前,两组体重、BMI及WC比较,差异均无统计学意义(P>0.05)。治疗后,两组体重、BMI、WC均低于治疗前,差异均有统计学意义(P<0.05)。观察组治疗后的WC改善程度明显优于对照组(P<0.05);两组治疗后的体重及BMI比较差异无统计学意义(P>0.05)。见表3。
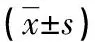
表3 两组腹型肥胖相关指标比较
2.2 两组临床疗效比较
观察组的总有效率高于对照组(P<0.05)。见表4。
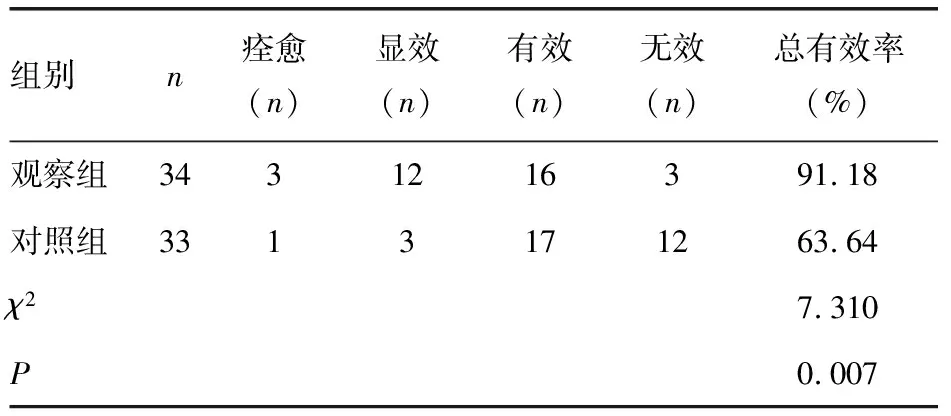
表4 两组临床疗效比较
2.3 两组腹部脂肪检测及UVI结果比较
两组治疗前的S1、S2、V1、V2、UVI比较,差异无统计学意义(P>0.05)。治疗后,两组S1、S2、V1、V2以及观察组UVI均有明显改善(P<0.05)。其中,观察组治疗后的S1、S2、V1、V2改善程度均明显优于对照组(P<0.05)。观察组治疗后的UVI较治疗前下降,对照组治疗后的UVI较治疗前升高,两组治疗后的UVI不再进行比较。见表5。
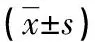
表5 两组腹部脂肪检测及UVI结果比较
2.4 两组系统炎症指数比较
两组治疗前的NLR、MLR比较,差异无统计学意义(P>0.05)。治疗后,观察组NLR、MLR改善程度明显优于治疗前(P<0.05);对照组NLR、MLR与治疗前相比无明显差异(P>0.05)。见表6。
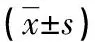
表6 两组治疗前后系统炎症指数
3 讨 论
腹部脂肪,尤其腹部内脏脂肪的堆积、代谢失常是发生腹型肥胖的核心机制,这与祖国医学中焦主运化的观点不谋而合。《血证论》曰:“木之性主于疏泄,食气入胃,全赖肝木之气以疏泄之,而水谷乃化”,脾胃运化得当,主要得益于肝之疏泄有度。《灵枢·本脏》云:“肝脆则善病消瘅易伤”,指出肝之功能失常,可引起脏腑功能紊乱、代谢异常。因此,肝郁则失于疏泄,脾升胃降不畅,痰瘀膏脂内囤于中州,最终发为腹型肥胖。
基于腹型肥胖肝失疏泄的机制,在传统腹部推拿手法基础上引入“俞募配穴”理论,可针对肝郁型腹型肥胖进行论治。《素问·金贵真言论》云:“言人身之阴阳,则背为阳,腹为阴;言人身之藏腑中阴阳,则藏者为阴,腑者为阳”,说明内在的脏腑阴阳平衡可以使外在的腹背阴阳平衡,身体中正,不隆腹,不驼背。肝居中州,体阴用阳,若失疏泄,肝气不舒,肝之阴阳失衡,导致脏腑阴阳失衡[12],继而外在的腹阴与背阳失衡,阴阳失于互根,导致背阳不守,腹阴兢惶,阴聚于内,隆起而肥。因此,肝之俞募穴配合,俞穴舒肝气,募穴滋肝阴,“从阴引阳,从阳引阴”,肝气舒,肝阴足,疏泄有度,内外调达,正如《难经本义》所述“阴阳经络,气相交贯,脏腑腹背,气相通应”,腹背阴阳归于平衡,腹部不隆,腹部脂肪堆积得到改善。本研究结果显示,两组治疗后的体重、BMI、WC较治疗前均有明显改善(P<0.05),说明两组治疗方法有效;观察组在治疗后的WC改善程度明显优于对照组(P<0.05),说明本法在腹型肥胖WC的改善上更具针对性。现代医学认为,“俞募配穴”起效机制主要为俞穴与背部脊神经节段分布相当,募穴与相对应脏腑区域相当,可以更好地改善本脏本经之病[13-14]。以肝郁型腹型肥胖中医证候评分结合BMI、WC进行疗效评价,观察组总有效率明显优于对照组(P<0.05)。在腹部脂肪检测及UVI方面,治疗后两组S1、S2、V1、V2及观察组UVI较治疗前均有明显改善(P<0.05),其中观察组治疗后的S1、S2、V1、V2改善程度均明显优于对照组(P<0.05),表明观察组对腹部内脏脂肪的改善程度优于对照组。腹型肥胖人群腹部内脏脂肪大量堆积,过剩的营养和能量引起代谢组织细胞应答反应,导致慢性低度炎症[15-17],炎症细胞因子和免疫细胞持续浸润且不容易消除。中性粒细胞体现出吞噬和释放炎性细胞因子的先天性免疫特点;单核细胞作为潜在的炎症标志物,可以反映巨噬细胞的活跃性;淋巴细胞是获得性免疫应答的标志。在低度炎症状态的外周血液中,前两者可以表现出升高趋势,淋巴细胞更多地回到淋巴组织而表现出下降趋势。因此,NLR、MLR可以更好地反映出机体免疫反应程度。两者作为易于获得的指标,敏感度高,特异度低,适合用作慢性低度炎症强度的监测指标[18]。本研究中,观察组治疗后的NLR、MLR改善程度均优于治疗前(P<0.05)。对照组治疗后的NLR、MLR与治疗前比较差异无统计学意义(P>0.05)。结合腹部脂肪检测及UVI的结果推断,腹部内脏脂肪的下降,可以明显改善机体低度炎症状态,降低腹型肥胖的风险。“俞募配穴”理论体现出中医经典的阴阳互根互用特点,NLR、MLR方向相反、动态平衡,也反映出机体先天性免疫和获得性免疫之间的紧密关系,而其是否可作为现代医学对“阴阳”的一种表达方法,后续可进一步开展深入探讨。
既往文献有证据支持腹型肥胖作为针灸疗法的有效病种[19-20],其作用机制可能包括调节胃肠道的蠕动,加速排空,改变肠道对水分的吸收,对大脑中枢具有一定的调节作用,降低食欲,减少摄入。本研究以针灸治疗作为两组观察对象的基础治疗,参照《针灸学》教材制定治疗方案,以确保治疗有效。本研究中,全部观察对象均未出现症状加重、晕针等不良反应,治疗过程中血压、心率等生命体征均平稳。

