冻融周期不同移植策略的临床结局观察
国玉蕊,王磊,金雨,刘树园,张荣玲,刘文静
(潍坊市妇幼保健院,潍坊 261011)
近年来,体外受精-胚胎移植(IVF-ET)应用日益广泛,冻融胚胎移植(FET)应用也日益增多。为避免无可用胚胎周期出现,多数生殖中心往往选择2枚第3天(D3)优质胚胎移植,2~4枚D3优质胚胎冷冻,剩余胚胎培养至第5~6天,形成可用囊胚再行冷冻。FET时,常有两种不同的移植策略,移植卵裂期胚胎或移植囊胚。目前,越来越多的观点推荐使用单个优质囊胚移植[1-2],但为避免移植失败让患者产生心理及经济负担,移植两枚卵裂期胚胎或囊胚[3]仍然是较为常用的移植方案。为了探讨不同移植策略对临床结局的影响,本研究回顾性分析我院不同移植策略FET的妊娠结局,为临床决策提供参考。
一、资料与方法
1.研究对象及分组:收集2017年1月至2020年10月在我院生殖科行IVF/ICSI-FET助孕的187例患者为研究对象,共301个复苏周期。纳入标准:女方年龄<36岁;促排卵方案中卵巢反应正常;行玻璃化冷冻复苏卵裂期胚胎或囊胚移植;胚胎移植前子宫内膜厚度≥8 mm。排除标准:卵巢储备功能减退;合并子宫畸形、子宫肌瘤、子宫内膜异位症或子宫内膜息肉等;合并糖尿病、高血压等内科疾病;出生子代畸形。
将301个复苏周期根据移植胚胎类型不同分为:移植复苏D3卵裂期胚胎组(A组,166个周期),移植复苏D5~D6囊胚组(B组,135个周期)。A组又根据移植胚胎质量不同分为:移植两枚优质D3胚胎组(A1组,124个周期),移植1枚优质D3胚胎和1枚可移植D3胚胎组(A2组,42个周期);B组根据囊胚数目不同分为:移植1枚优质囊胚组(B1组,87个周期),移植两枚可移植囊胚组(B2组,48个周期)。
2.研究方法:按本中心常规拮抗剂方案进行促排卵,精液进行梯度离心法处理[4]后,参照文献方法[5-6]进行短时受精,并观察受精情况。根据改良Dale法[7]进行卵裂期胚胎评级,综合卵裂球数目、大小及形态和碎片率等评价,Ⅰ~Ⅱ级胚胎为优质胚胎,Ⅰ~Ⅲ级胚胎为可移植胚胎。囊胚评级按照Gardner评分[8]标准进行,综合囊胚腔的大小、内细胞团和滋养层细胞的数量及形态评价,4期BB级以上为优质囊胚,4期BC及CB级为可移植囊胚。选2~4枚D3卵裂期胚胎冷冻保存,其余胚胎均继续培养,所形成的可用囊胚均冷冻备用。
胚胎冷冻及复苏均采用玻璃化冷冻及复苏试剂盒(Kitazato,日本),严格按照试剂盒说明书进行操作,胚胎复苏后参照文献方法[9],培养(4±1) h后进行移植。采用自然周期或人工周期方法准备内膜(月经规律者采用自然周期,月经不规律者采用人工周期),将排卵日或黄体转化日记为day 0,day 3移植卵裂期胚胎,day 5移植囊胚。胚胎移植后行常规黄体支持。
卵裂期胚胎移植后2周或囊胚移植后9 d测定血清HCG水平,移植后4周超声检查可见孕囊或胎心搏动者为临床妊娠。主要观察指标为:种植率(孕囊数/移植胚胎数×100%)、临床妊娠率(临床妊娠周期数/移植周期数×100%)、多胎妊娠率(超过1个孕囊的妊娠周期数/临床妊娠周期数×100%)、活产率(活产周期数/移植周期数×100%)及出生性别比(男婴数/女婴数)。
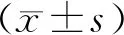
二、结果
1.各组患者一般资料比较:4组患者的平均年龄、体质量指数(BMI)、原发不孕占比、首次移植占比及基础卵泡刺激素(bFSH)比较均无显著性差异(P>0.05)(表1)。
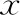
表1 各组患者一般资料比较[(-±s),%]
2.各组患者妊娠结局比较:B1组的种植率显著高于其他3组(P<0.05),多胎妊娠率显著低于其他3组(P<0.05),临床妊娠率显著高于A1组(P<0.05);B2组的多胎妊娠率显著高于A2组(P<0.05);其余指标组间比较均无显著性差异(P>0.05)(表2)。
三、讨论
越来越多的辅助生殖中心逐渐以降低多胎妊娠率、获得单胎活产作为广泛目标。移植两枚优质卵裂期胚胎的比例逐渐下降,单囊胚移植越来越受到关注。目前已有众多关于囊胚移植的研究,包括不同胚胎来源囊胚[10-12]、不同发育时间囊胚[13-15],以及不同形态参数囊胚[16]等,囊胚形态参数和整倍体率的相关性也有报道[17]。但囊胚培养及移植有时会让医患双方面临无囊胚可移植的局面。有研究表明,囊胚移植周期中约2%~4%的患者因无囊胚形成被迫取消移植计划[3]。尽管体外培养技术已较为成熟,但体外培养环境仍难及体内环境,胚胎发育仍然存在差异。因此,仍有一些生殖中心选择移植卵裂期胚胎。
本研究结果显示,移植1枚优质囊胚组(B1组)的种植率显著高于其他3组,临床妊娠率显著高于移植两枚优质卵裂期胚胎组(A1组)(P<0.05),这与段丽等[2]研究认为单囊胚移植较两枚优质卵裂期胚胎移植种植率、临床妊娠率无显著性差异的结论不同。本研究中A1组的种植率、临床妊娠率偏低,这可能与样本量较小、样本人群差异以及促排卵方案不同等因素有关。A1组未妊娠的63个周期(54例患者)中,24例仅有冷冻的卵裂期胚胎,未形成可移植囊胚,可能与这部分患者胚胎发育潜能低有关。虽然4组间的活产率没有显著性差异(P>0.05),但B1组没有多胎妊娠发生,提示单囊胚移植并不降低最终活产率,但能明显降低多胎妊娠率,这与之前研究结果[2,18]一致。
本研究中,移植1枚优质和1枚可移植卵裂期胚胎组(A2组)的多胎妊娠率和A1组并无显著性差异(P>0.05),和之前研究结论[2]相似,提示移植1枚优质和1枚可移植卵裂期胚胎仍有较大的双胎妊娠风险;移植两枚可移植囊胚组(B2组)的多胎妊娠率显著高于A2组,提示双囊胚移植的适应人群也需要进一步探索,在临床工作中应进一步评估,以获得更好的妊娠结局;单囊胚移植可能是最佳选择。值得注意的是本研究结果中,A1、A2、B1、B2组的出生性别比分别为2.11(38/18)、1.33(12/9)、2.46(32/13)、1.07(15/14),A1和B1组的出生男女性别比有增高的趋势,虽然尚无统计学差异,但仍值得生殖领域的关注。
本研究存在一定的局限性,纳入研究的样本量较小(尤其是A2组和B2组),研究结论可能存在一定的偏倚,后续需要更大样本量、设计更完善的研究加以验证。
综上所述,<36岁的标准人群行FET助孕时,建议首选单囊胚移植,能有效降低多胎妊娠率,且不降低活产率;未行囊胚培养时,应结合患者实际情况来进行临床决策。

