有创呼吸机使用中维护流程的建立及应用
李 娟,张金龙,丁广湘
(常德市第一人民医院重症医学科,湖南常德 415000)
作为目前急危重症患者常见的器官功能支持手段,有创呼吸机普遍应用于麻醉、各种原因所致的呼吸衰竭及大手术后的呼吸支持与治疗中。有创机械通气是呼吸机经口/鼻气管插管或经气管切开插管等人工气道与患者相连接,完成吸气和呼气功能,达到改善通气、换气功能,减少呼吸功耗,从而挽救或延长患者生命。因人工气道的建立、镇静镇痛药的应用及约束带的使用,患者的自我防护能力减弱甚至消失,此时有创机械通气使用中的维护尤为重要。本研究建立了有创呼吸机使用中的维护流程,取得了较好的效果,现将结果报道如下。
1 资料和方法
1.1 病例与分组
选取2021 年5 月-2022 年2 月常德市第一人民医院重症医学科住院行有创机械通气的患者704 例。纳入标准:(1)患者行气管插管或气管切开建立了人工气道;(2)机械通气时间大于4 h;(3)14 岁以上患者。以“使用中维护流程”的实施时间为分界线,将704 例患者分为对照组和干预组:2021 年5-9 月为对照组,2021 年10 月-2022 年2 月为干预组。对照组354 例,其中男241 例,女113 例,年龄17~97 岁,年龄中位数为67 岁,总检查次数2 603 次。干预组350 例,其中男246 例,女104 例,年龄16~95 岁,年龄中位数为70 岁,总检查次数2 975 次。两组患者的性别、年龄和有创机械通气时长差异均无统计学意义(P>0.05),见表1。本研究经伦理委员会的审查批准(编号 AF/SC-08/02.0),符合免知情同意条件并获批。
表1 两组患者有创机械通气时长的比较 (例)
1.2 仪器
我科使用的呼吸机有MAQUET(servo-s,servo-i)、HAMILTON-C2、HAMILTON-C1、Drager(Evita 2 dura)、mindray sv600、gE(CARESCAPE R860);采用的可消毒重复使用的硅胶管路为浙江海圣医疗器械股份有限公司生产的型号规格为HGC-1.5 的一次性麻醉呼吸管路;湿化装置为费雪派克MR810 湿化加热器主板底座及Fisher Paykel 水罐。
1.3 方法
对照组采用常规的护理方式,包括有创机械通气患者的观察(呼吸循环功能、意识、血气分析、体温、其他)、人工气道护理(人工气道的固定、气管内吸引、人工气道湿化、气囊护理)、呼吸机的撤离、呼吸机的消毒及维护[1]。
干预组在对照组护理的基础上增加了有创呼吸机使用中的维护。该流程主要用于呼吸机使用时的风险防范,规定在护士交接班时、管床期间每2~3 小时以及患者体位变换后执行。具体维护流程及内容要点见表2。

表2 有创呼吸机使用中维护流程及要点
1.4 评价指标
记录两组患者管道积水、管道漏气脱落、湿化水位过多或不足、仪器故障及呼吸机相关肺炎的发生情况。
1.5 统计学处理
采用SPSS 26.0 软件进行统计分析,计数资料以例(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 管道积水、管道漏气脱落和湿化水情况的比较
干预组管道积水、管道漏气脱落和湿化水过多或不足的发生率均明显低于对照组,差异有统计学意义(P<0.01),见表3。
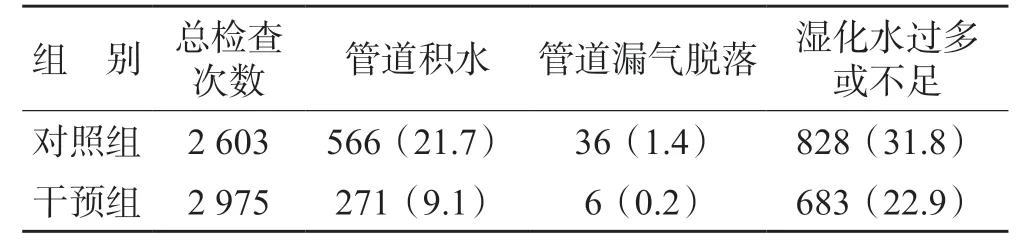
表3 两组患者管道积水、管道漏气脱落和湿化水情况的比较例(%)
2.2 两组患者仪器故障发生率的比较
干预组仪器故障发生率为0.8%(23/2 975),明显低于对照组的2.2%(57/2 975),差异有统计学意义(P<0.01)。
2.3 呼吸机相关性肺炎发生率的比较
干预组患者呼吸机相关性肺炎发生率为1.7%(6/350),明显低于对照组的 4.5%(16/354),差异有统计学意义(P<0.05)。
3 讨论
3.1 建立有创呼吸机使用中维护流程的必要性
呼吸机作为一项人工替代自主通气功能的有效手段,其安全性与时效性都直接关系到患者的生命安全[2]。而有创机械通气患者大多处于镇静镇痛及约束中,自我防护能力减弱甚至消失,容易发生不良事件。根据ISO14971“医用装置风险管理:风险分析方法”对医疗设备进行风险分析,呼吸机的评分最高为12分[3]。有报道显示,每年全国医疗器械不良事件报告的案例中,有三分之一是机器使用问题[4]。常规的护理方式主要关注有创机械通气患者的观察、人工气道护理、呼吸机的撤离;对呼吸机的维护主要是使用前的检测、使用后的清洁消毒,而忽略了呼吸机使用过程可能存在的风险,如电池使用、气源管线接口松动漏气、呼吸机管道积水、管道脱落、传感器松动或进水。这些风险会影响呼吸机的使用寿命,还会影响呼吸机的治疗效果,甚至危及患者生命。因此,建立呼吸机使用中维护流程,定期排查机器使用过程的风险因素,确保呼吸机持续为患者提供稳定通气治疗是非常必要的。本研究结果发现,通过使用中维护流程的应用,呼吸机管道积水、漏气脱落和湿化水过多或不足等风险因素的发生率明显减少。
3.2 使用中维护流程为呼吸机稳定工作状态提供保障
电源正常对于保持呼吸机的持续稳定工作至关重要。在呼吸机的使用中,电源是引起呼吸机停机障碍的主要原因[5]。重症监护病房吊塔设备带上一般有16~18 个电源插座,鉴于患者往往使用多个插座,容易发生插头拔错、松动,从而导致电池供电、电量耗尽而发生黑屏机器停止工作[6],因此在吊塔设备带上统一标注2 个呼吸机的专用插座(主机和湿化底座)是非常必要的。在呼吸机使用中加强对专用插座的定期检查,可以规避黑屏风险,在保持仪器稳定工作状态的前提下,也可避免对呼吸机造成损害,降低故障率。
作为一种精密的通气设备,呼吸机的通气参数是影响患者通气质量和安全的重要指标之一。通气参数是治疗的剂量,各相关参数不准必定影响治疗效果[7]。然而,气源管道漏气会造成机器显示氧浓度值偏高或偏低;呼出端和近心端流量传感器测压管进水或者松脱导致呼吸参数监测不准确或者无监测数据;管道积水和漏气可以使通气参数(压力、分钟通气量、频率等)发生改变,这些都可导致通气参数不准确,影响治疗效果。在呼吸机使用过程中,由于加强对相应部位的维护,排查风险因素对于通气参数的影响,有效地降低了故障率,也为患者提供更为稳定的呼吸机治疗。
3.3 使用中维护流程有助于预防呼吸机相关性肺炎的发生
呼吸机相关性肺炎是指气管插管或气管切开患者在接受机械通气48 h 后发生的肺炎,拔管48 h 内出现的肺炎亦属于呼吸机相关性肺炎。呼吸机相关性肺炎是ICU 机械通气患者常见并发症,可严重影响患者的预后。呼吸回路污染、呼吸管道积水都是导致呼吸机相关性肺炎的外源性因素之一。由于针对重症患者的治疗操作多,容易触碰到呼吸机,在其机械通气过程中易造成挪位、管道牵拉、漏气及脱管的风险,从而影响管道的密闭性,发生污染。有报道显示,在用呼吸机维护统计发生的故障中,管道接头等漏气占33%[8]。同样,积水杯在触碰下会造成摆放位置倾斜、打横,甚至翻转,无法很好地承接冷凝水,导致管道积水,而积水流入患者气道中可发生呼吸机相关性肺炎。本研究中,由于加强对管道及积水杯的定期巡查,有效地防止了管道松脱、漏气及积水的风险,从而降低了呼吸机相关性肺炎的发生率。
综上,在有创呼吸机使用中,从通气路径的7 个方面(电源、气源、管路、积水杯、湿化、呼出端、近心端流量传感器)对维护流程进行规范化管理,有效降低了管道脱落、漏气、积水以及湿化水过多或不足的情况发生,减少了仪器故障,降低了呼吸机相关性肺炎的发生,保证了呼吸机的持续稳定工作,从而确保了通气参数的准确性,可以更好保障患者的生命安全。

